体重管理对初产妇孕期体重控制及分娩方式的影响
蒋凤芳,周小英,赵赛婉,舒龙敏
(浙江省缙云县妇幼保健院,浙江 缙云321400)
体重管理对初产妇孕期体重控制及分娩方式的影响
蒋凤芳,周小英,赵赛婉,舒龙敏
(浙江省缙云县妇幼保健院,浙江 缙云321400)
目的 探讨体重管理模式对初产妇孕期控制体重的效果,并评价其对分娩方式的影响。方法 选择2009年10月至2013年10月在缙云县妇幼保健院参加孕期管理的单胎初产妇2 730例作为研究对象(观察组),从怀孕早期即运用体重管理模式对所有孕妇进行健康教育、饮食调节、体重控制;并选择同期未接受体重管理的孕产妇1 200例作为对照组。最终根据孕期体重增加数将观察组又分为:A组(体重增加12.5~15.0kg)2 103例,B组(体重增加15.1~17.5kg)581例,C组(体重增加17.6~21.0kg)38例以及D组(体重增加大于21.0kg)8例。追踪监测各组孕妇的孕前、孕后BMI值、BMI值增加数、妊娠周数、分娩方式以及新生儿体重,并进行统计分析。结果 观察组产妇分娩前体重、孕期体重增加数均显著低于对照组(t值分别为2.194、8.912,均P<0.05)。观察组A组、B组、C组、D组中,初产妇孕期BMI值增加数随之增加,差异具有统计学意义(t值分别为3.256、4.285、3.127,均P<0.05),且剖宫产率依次显著增加(χ2值分别为5.273、4.126、3.264,均P<0.05),各组新生儿体重正常率有显著性差异(χ2=88.550,P<0.05)。结论 初产妇孕期体重的增长与剖宫产率和新生儿体重呈正相关,孕期体重增长过度会致使剖宫产率以及巨大儿的分娩率增加,从而增加分娩风险,故初产妇需要进行体重管理模式指导,控制其体重增长在适宜范围内。
体重管理模式;分娩方式;剖宫产率;新生儿体重
近年来,随着社会的发展,人们生活水平得到明显提高,使肥胖、高血脂、高血压的人群也逐渐增多。初产妇孕期应增加营养的传统观念对改善母儿妊娠结局有一定益处,但也造成了部分孕妇孕前或孕期超重甚至肥胖,进而导致新生儿出生体重和巨大儿出生率增加[1-2],新生儿出生体重过大可以导致剖宫产率的升高,而缙云县剖宫产率高达46%,明显超出世界卫生组织设置的上限[3]。研究显示,通过孕前以及孕期对孕妇进行健康教育、饮食调节、体重控制能有效降低新生儿体重,从而有效降低剖宫产率[4],但具体的效用以及方法尚不清楚。浙江省缙云县妇幼保健院在2009年10月至2013年10月期间对2 730例单胎初产妇运用体重管理模式进行健康教育、饮食调节、体重控制,并检测分娩结果,取得了较为理想的效果,现将研究结果汇报如下。
1 资料与方法
1.1 研究对象
选择2009年10月至2013年10月在浙江省缙云县妇幼保健院进行孕前管理的的单胎初产妇2 730例作为观察组。纳入标准:①年龄18~35岁,生殖系统发育健康,建立完善孕期保健卡并且在本院分娩的单胎初产妇;②无自身免疫性疾病、心脏病、血液病、内分泌疾病、慢性肾病、慢性高血压疾病等合并症;③无妊娠期合并症及家族史;④无吸烟史;⑤有身高及孕前体重数据;⑥自然受孕,产前诊断胎儿无畸形、染色体变异等,且分娩方式包括正常分娩、阴道助产、剖宫产;⑦初产妇资料完全,且知情同意。排除标准:①通过体外受精等辅助生殖技术受孕的初产妇;②孕妇出现早产和过期产;③产道异常、前置胎盘或者胎位不正;④孕期曾使用过其他用药;⑤因胎儿畸形引产或者晚期流产;⑥患有心脏、肝肾疾病以及影响其生存的其他疾病;⑦既往有神经系统器质性疾病导致的神经系统功能障碍者。据统计,孕妇孕期体重增加不应超过15kg(标准体重=身高-105,在这个基础上可上下浮动10%),如果孕妇体重低于标准体重超过10%,孕期增加14~15kg为正常,孕期体重超过标准体重20%的应增加7~8kg为正常[5],据此将本研究对象所有孕期体重增加数分为:A组(体重增加控制在12.5~15.0kg)2 103例,B组(体重增加控制在15.1~17.5kg)581例,C组(体重增加控制在17.6~21.0kg)38例以及D组(体重增加大于21.0kg)8例,并统计其年龄、身高、体重、孕前体质指数(body weight index,BMI)等。并选择同期入院的未接受体重管理的产妇1200例作为对照组。本次研究经过医院伦理委员会批准,并在孕妇知情同意的情况下进行。
1.2 方法
体重管理模式:所有观察组孕妇均建立完善孕期保健卡,进入系统围产期,进行常规围产期保健检查及定期妈妈学校健康教育,并根据中国营养学会研制的孕期体重管理模式进行指导[6],对其进行健康教育、饮食调节、体重控制,具体包括如下,①饮食控制:指导孕妇记录一日三餐的食物种类及重量,并定期与专业护理人员进行核对,以提高准确性。孕妇每日进食应包括主食、水果、豆制品、鲜奶、蛋类、肉类、鱼虾贝类、植物油、新鲜蔬菜等,其中主食应适当搭配一些杂粮、动物内脏等,肝脏最好每周食用1~2次,每次25g,蔬菜以绿叶菜为主,适量食用一些坚果类食物,并根据孕妇具体情况以及每日膳食结构,及时作出调整;②运动指导:指导孕妇做适量运动,达到中等强度运动量,如散步或者孕期保健操等,时间一般为30min。其中中等强度量具体依据:运动强度达到最大心率的65% 左右;稍有出汗,或是适度增加呼吸或心率;以4~6km/h速度进行简单计算快走的活动量[7];③生活方式:早睡早起,聊天散心,保持心情乐观豁达。
1.3 观察指标及评价标准
追踪监测各组孕妇的孕前、孕后的BMI值,BMI值增加数,妊娠周数,分娩方式以及新生儿体重。其中根据BMI公式[BMI=体重(kg)/身高2(m2)]计算各组受检者的BMI值[8];孕妇体重增加数=孕期体重-孕前体重;BMI值增加数=孕期BMI值-孕前BMI值。
新生儿体重评定标准:为2.5~4.0kg表示正常出生体重;体重<2.5kg表示低出生体重;体重>4.0kg表示巨大儿。其中,正常新生儿体重率=正常出生体重新生儿数/总例数×100%。
1.4 统计学方法
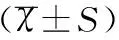
2 结果
2.1 两组孕产妇一般资料比较
观察组与对照组孕产妇孕前体重比较无显著性差异(P>0.05),观察组产妇分娩前体重、孕期体重增加数均显著低于对照组(均P<0.05),见表1。



组别例数(n)孕前体重(kg)分娩前体重(kg)孕期体重增加数(kg)观察组273054.52±5.3564.32±8.0910.33±1.21对照组120054.25±5.5669.40±7.9514.67±2.11t0.1712.1948.912P>0.05<0.05<0.05
2.2 观察组中各小组初产孕妇一般资料比较
观察组各小组患者年龄、身高、体重、孕前BMI和妊娠时间比较均无统计学差异(均P>0.05),见表2。



组别例数(n)年龄(岁)身高(m)体重(kg)孕前BMI(kg/m2)妊娠时间(周)A组210326.87±7.121.58±0.1854.11±5.6222.30±2.4339.16±1.35B组58126.59±7.321.61±0.1553.89±5.8123.21±2.2738.97±1.56C组3826.68±7.251.57±0.1754.44±5.3323.14±2.0938.89±1.68D组826.37±7.451.59±0.1454.51±5.2222.09±2.7739.13±1.37F2.1651.5872.1342.5161.932P1.7310.9421.5281.2310.845
2.3 观察组中各小组初产孕妇观察指标比较
观察组各小组初产妇随着孕期体重增加数的增加,其孕期BMI值增加数也随之增加,且差异具有统计学意义(均P<0.05),见表3。
2.4 观察组中各小组孕期体重增长与各分娩方式数的比较
A组、B组、C组、D组中,剖宫产率依次显著增加(均P<0.05),见表4。
2.5 观察组中各小组孕期体重增长与新生儿体重占比的比较
A组、B组、C组、D组中的生儿体重也呈明显递增趋势差异(χ2=88.550,P<0.05),D组中>4kg新生儿体重发生率最高,见表5。



组别例数(n)孕期体重(kg)孕期体重增加数(kg)孕期BMI(kg/m2)孕期BMI增加数(kg/m2)tPA组210376.33±5.34 12.5~1529.74±2.645.80±1.22B组58178.41±5.6215.1~17.531.30±2.336.33±0.873.2560.023C组3881.13±5.20 17.6~2132.71±1.877.22±1.344.2850.015D组883.54±5.67 >2133.12±2.678.50±1.523.1270.021

表4 观察组各小组初产妇分娩方式数的比较
表5 观察组各小组新生儿体重情况比较[n(%)]

Table 5 Comparison of neonatal weight among different groups in the observation group[n(%)]
注:*表示体重正常,各组体重正常新生儿所占比呈递减趋势,χ2=88.550,P<0.05。
3 讨论
3.1 孕期体重过度增加的不良影响
由于营养过剩或者不合理,多数孕妇尤其是初产妇在孕期即会出现超重甚至肥胖,易引起多种妊娠并发症,如妊娠期高血压疾病、糖尿病、高血脂等,并且在分娩期也会导致产道裂伤、产程阻滞、产后出血等并发症。
3.2 体重管理对初产妇孕期体重控制及分娩方式的效果
研究表明,肥胖孕妇多数胎儿体重过度增加,且孕妇盆腔脂肪堆积,产道的脂肪垫厚度增加,胎儿可利用的空间缩小,胎头入盆晚或发生头盆不称等妊娠期并发症机率增加,使剖宫产率增加[9]。本研究显示,接受体重管理模式的产妇分娩前体重和孕期体重增加数均显著低于未接受管理的产妇(P<0.05)。本研究结果还显示,观察组各小组初产妇随着孕期体重增加数的增加,其孕期BMI值增加数也随之显著增加(均P<0.05),而自然分娩率呈明显递减趋势,剖宫产率和新生儿体重呈明显递增趋势(均P<0.05)。据文献报道,BMI 的变化可反映孕期体重的增加状况,其与剖宫产率有一定相关性。BMI<25.6kg/m2的初产妇剖宫产的发生率为20.7%,BMI为26.6~32.9kg/m2的初产妇剖宫产的发生率为33.8%,BMI为32.9~36.8kg/m2的初产妇剖宫产的发生率则为47.7%[10-12]。鉴于孕妇的BMI值变化数也与其体重变化数相当,因此本研究中直接选取了体重变化数作为划分级别,而根据美国医学研究院(Institute of Medicine, IOM)推荐的孕期增重适宜范围,即BMI<18.5kg/m2的孕妇推荐增长12.5~18kg;BMI介于18.5~24.99kg/m2的孕妇推荐增长11. 5~16kg、BMI介于25~29.99 kg/m2的孕妇推荐增重7~11.5kg、BMI包括及大于30kg/m2者推荐增长5~9kg[13]。据此,本研究加之体重管理模式的实施,即对所有孕妇进行孕前、孕后健康教育、饮食调节、体重控制以及身心生活的指导,旨在加强孕妇孕前及孕期的体重管理,控制新生儿的出生体重,从而降低剖宫产率,最终取得了较好的分娩结局。通过相关结果分析,本研究中,A组,B组,C组,D组中剖宫产率呈明显递增趋势,C组和D组的剖宫产率明显高于A组和B组,得知孕期体重增长数在12.5~15.0kg时,其自然分娩率最高,剖宫产率最低,这与之前的相关研究相一致。另外A组,B组,C组,D组中的新生儿体重也呈明显递增趋势,C组和D组的新生儿体重明显高于A组和B组,C组和D组中巨大儿的比例明显高于A组和B组,从而得知孕期体重增长数在12.5~15.0kg时,其体重正常新生儿率最高,巨大儿的比例最低,也与之前的相关研究相一致。
综上所述,体重管理模式能有效控制初产妇的体重增长,并控制新生儿体重,有效减少巨大儿的发生率,降低剖宫产率,从而取得更好的分娩结局,值得在临床上推广应用。
[1]李银楠,丁为秀.孕前BMI和孕期体重增加对分娩方式的影响[J].中国妇幼健康研究,2014,25(3):411-413.
[2]American Diabetes Association.Standards of medical care in diabetes-2010[J].Diabetes Care,2010,33(suppl 1):S11-S61.
[3]Liu Y, Dai W, Dai X,etal. Prepregnancy body mass index and gestational weight gain with the outcome of pregnancy: A 13-year study of 292,568 cases in China[J]. Arch Gynecol Obstet,2012,286(4):905-911.
[4]王禾,张莉.孕期体重管理对初产妇体重控制、分娩方式及新生儿体重的影响研究[J].中国保健营养,2014,24(4):2134-2135.
[5]徐玲燕.孕期合理营养及体重控制教育对分娩结局的影响[J].中国美容医学,2010,19(Z1):283.
[6]陈旭晖.产前BMI及孕期BMI增幅与分娩方式及新生儿体重的关系[J].中外医疗,2011,30(25):56-57.
[7] Gardner B,Wardle J,Poston L,etal.Changing diet and physical activity to reduce gestational weight gain:A meta-analysis[J].Obes Rev,2011,12(7): e602-e620.
[8]王栓玲,郑小叶,李冰琳.孕期妇女体质量管理与新生儿出生体重的关系[J].中国妇幼健康研究,2013,24(2):193-194.
[9]Thornton Y S,Smarkola C,Kopacz S M,etal.Perinatal outcomes in nutritionally monitored obese pregnant women:A randomized clinical trial[J].J Natl Med Assoc,2009,101(6):569-577.
[10]马树祥,崔颖,景丽伟,等.孕妇BMI及孕期BMI增幅与妊娠结局关系的探讨[J].现代预防医学,2010,37(5):835-836,839.
[11]Tsai I,Chen C P,Sun F J,etal.Associations of the pre-pregnancy body mass index and gestational weight gain with pregnancy outcomes in Taiwanese women[J].Asia Pacific journal of clinical nutrition,2012,21(1): 82.
[12]于江荣.个性化膳食指导对孕妇和胎儿的影响[D].天津医科大学,2010.
[13]Michie S, Ashford S, Sniehotta F F,etal. A refined taxonomy of behaviour change techniques to help people change their physical activity and healthy eating behaviours: the CALO-RE taxonomy[J]. Psychol Health,2011,26(11):1479-1498.
[专业责任编辑:杨文方]
Influence of weight management on maternal weight control and delivery mode
JIANG Feng-fang, ZHOU Xiao-ying, ZHAO Sai-wan, SHU Long-min
(MaternalandChildCareServiceCentreofJinyunCountyinZhejingProvince,ZhejingJinyun321400,China)
Objective To explore the effect of weight management on maternal weight control and its influence on delivery mode. Methods From October 2009 to October 2013, 2 730 primiparas participating pregnancy management were selected from Maternal and Child Care Service Centre of Jinyun County in observation group, then they were given health education, diet regulation and weight control by using weight management mode since early pregnancy. At the same period 1 200 pregnant women who did not accept weight management were selected in control group. According to weight gain during pregnancy, the observation group was divided into group A (weight gain ranged 12.5-15.0kg, 2 103 cases), group B (weight gain ranged 15.1-17.5kg, 581 cases), group C (weight gain ranged 17.6-21.0kg, 38 cases) and group D (weight gain more than 21.0kg, 8 cases). BMI before and after pregnancy, BMI gain, gestational weeks, the mode of delivery and neonatal weight were recorded for statistical analysis. Results The maternal body weight before delivery and weight gain during pregnancy of the observation group were significantly lower than those in the control group (tvalue was 2.194 and 8.912, respectively, bothP<0.05). With the increase of weight gain, the pregnancy BMI increased in group A,group B,group C and group D(tvalue was 3.256, 4.285 and 3.127, respectively, allP<0.05),and the cesarean section rate increased (χ2value was 5.273, 4.126 and 3.264, respectively, allP<0.05).The difference in normal rate of neonatal weight (χ2=88.550,P<0.05). Conclusion During pregnancy the primipara’s weight gain is positively correlated with cesarean section rate and neonatal weight gain, while the excessive weight gain will lead to the increase of cesarean section rate and macrosomia births and thus the risk of delivery increases. Therefore, primiparas need to control their maternal weight gain in appropriate range.
weight management mode; delivery mode; cesarean section rate; neonatal weight
2014-11-14
蒋凤芳(1965-),女,主治医师,主要从事孕期体重与分娩方式关系研究。
赵赛婉,副主任医师。
10.3969/j.issn.1673-5293.2015.03.023
R714.1
A
1673-5293(2015)03-0468-03

