PFNA和人工双极股骨头置换术治疗老年性股骨粗隆间骨折的疗效比较
黄志勇,罗 剑,尹国栋,陈观华,蒲晓斌,郭珊成,何 平,陈菜凤
·短篇论著·
PFNA和人工双极股骨头置换术治疗老年性股骨粗隆间骨折的疗效比较
黄志勇,罗 剑,尹国栋,陈观华,蒲晓斌,郭珊成,何 平,陈菜凤
目的 比较股骨近端防旋髓内钉(PFNA)、人工双极股骨头置换术治疗老年股骨粗隆间骨折的临床疗效。方法 回顾分析84例手术治疗老年股骨粗隆间骨折,其中男性39例,女性45例;年龄65~96岁,平均69.2岁。致伤原因:摔伤65例,高处坠落伤9例,道路交通伤及其他意外伤10例。其中,PFNA内固定治疗33例(PFNA组), 人工双极股骨头置换术51例(关节置换组)。比较两组手术时间、术中出血量、术中X线暴露次数、住院时间、Harris评分、髋关节功能和并发症发生率。结果 PFNA组在手术时间、术中出血量方面明显优于关节置换组(P<0.05),术中X线暴露次数、住院时间方面,前者明显多于后者(P<0.05)。关节置换组术后3个月内Harris评分明显优于PFNA组(P<0.05),术后6个月两组髋关节功能与并发症发生率比较无显著差异(P>0.05)。结论 两种手术方式各有利弊,术式选择上应根据患者自身状况及骨折类型决定。
股骨粗隆间骨折; 髓内钉; 关节置换 ; 老年
股骨粗隆间骨折是指股骨颈基底部至小粗隆之间的骨折,多发生于老年骨质疏松患者,常因低能量间接暴力所致,患者大多数合并内科疾病,早期手术治疗已成共识[1]。股骨粗隆部血供丰富,骨折后发生不愈合的机会极少,近年来,随着内固定器械与技术的不断发展,以髓内固定为代表的内固定方式由于其创伤小、操作简便等优点正被广泛接受,然而,由于老年股骨粗隆间骨折对于术后即刻稳定性和早期功能锻炼的内在要求,临床上人工双极股骨头置换术也不失为一种重要选择[2-3]。目前,上述两种手术方法对老年不稳定性股骨粗隆间骨折的治疗效果有无差异,如何正确判断各自适应证,临床上仍存有争议[4]。笔者科室2012年1月~2014年8月共收治84例65岁以上老年不稳定性股骨粗隆间骨折患者,并对其分别采用股骨近端防旋髓内钉术或人工双极股骨头置换术治疗,比较两种手术方式的疗效,现报告如下。
临床资料
1 一般资料
病例纳入标准:(1)年龄≥65岁;(2)骨折有明显移位,均为不稳定性骨折;(3)骨折前髋关节能负重行走,无明显疼痛;(4)排除陈旧性骨折、病理性骨折、多发骨折、假体周围骨折等患者。
本组病例84例,男性39例,女性45例;年龄65~96岁,平均69.2岁。致伤原因:摔伤65例,高处坠落伤9例,道路交通伤及其他意外伤10例。右侧36例,左侧48例,病史(3.07±1.33)d,均为OTA分型31A型闭合性股骨近端骨折,其中A1型29例,A2型47例,A3型8例。所有患者均有不同程度的骨质疏松,股骨近端Singh指数分级≤3级。64.03%以上合并有不同程度的一种或多种基础疾病,其中高血压病17例,糖尿病11例,慢性阻塞性肺气肿5例,陈旧脑血管意外4例,冠心病3例,其他4例。入院后根据患者个体情况分别实施PFNA和关节置换术两种术式,其中,关节置换术组51例,PFNA内固定组33例,伤后1周内实施手术,采用连续硬膜外麻醉,平均手术干预时间(3±2.25)d。两组患者性别、年龄、致病原因、骨折类型、并存病等一般情况比较无统计学差异(P>0.05),具有可比性。
2 治疗
2.1 手术方法 关节置换术组:患者取侧卧位,患侧向上,髋关节后外侧入路,显露髋关节囊及骨折处,将关节囊作T形切开,暴露股骨头,保留大、小粗隆骨折块。复位大、小粗隆骨折块后,用钢丝环形在骨块上穿孔结扎,于股骨小粗隆上1.5cm处截骨,截骨后将股骨头取出。测量股骨头直径,扩髓器从小到大依次扩髓。选用骨水泥型加长柄人工股骨头,根据所测股骨头直径及髓腔大小选择合适人工假体型号,按骨水泥型假体置换常规程序植入假体,测试髋关节松紧度合适、活动满意后闭合切口,放置引流管。本组均采用江苏正天骨水泥型双极头加长柄假体(图1)。

图1 患者女性,84岁。人工双极股骨头置换股骨粗隆间骨折。a.术前X线片示右侧股骨粗隆间骨折,明显移位,骨质疏松;b.行水泥型股骨头置换术,骨折复位后钢丝捆绑
PFNA组:患者取仰卧位,患肢内收10°~15°,骨科牵引床牵引复位,C型臂X线机透视位置满意后,于大粗隆顶端作约5cm切口,沿肌纤维方向分开臀中肌显露大粗隆顶点,以大粗隆顶点或稍外侧为进针点,插入导针,透视下确认导针位于髓腔中央。沿导针扩髓后,旋入长度合适的PFNA髓钉,调整髓钉插入深度,连接侧方导向器,在螺旋刀片的钻头导向器所接触皮肤切开约1.5cm,经套筒插入股骨颈导针,至股骨头关节面下5~10mm,透视下确定导针位于股骨头、颈中央稍偏下,测深、扩外侧皮质,沿套筒插入适宜长度的解锁状态的螺旋刀片,用锤子轻轻敲击直至限深处,锁定螺旋刀片,远端瞄准器引导下拧入远端锁定螺钉,最后安装主钉尾帽,再次透视确认骨折复位良好,固定可靠,闭合切口,放置引流管。本组均采用山东威高标准型材料(图2)。
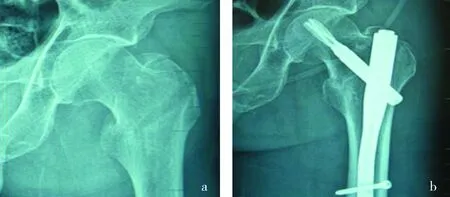
图2 患者男性,75岁,PFNA内固定治疗股骨粗隆间骨折。a.术前X线片示左股骨粗隆间骨折,明显移位,骨质疏松;b.行骨折复位,PFNA内固定术
2.2 术后处理 两组患者术后24~48h拔除引流管,常规使用抗生素3~5d,术后1周内低分子肝素钙皮下注射,预防下肢深静脉血栓。关节置换组:术后穿防旋鞋,保持患肢外展约30°,术后第2天开始患肢持续被动运动(CPM)锻炼。术后第3天开始床边坐起,第4天开始扶助行器半负重行走;PFNA组术后鼓励进行股四头肌力量训练,术后第2天开始主动及被动活动髋关节。根据随访时的X线片确定负重时间,出现骨折愈合迹象时开始部分负重,骨折临床愈合后开始完全负重。
3 疗效评价
记录两组患者骨折类型及手术时间、术中失血量、住院时间。分别在术前及术后1周,1、3、6个月等不同随访时间点,记录两组术后并发症情况(全身并发症如创口感染,肺、心血管、肾、胃肠道并发症以及血栓等,以及骨折相关并发症如切出、内固定断裂、内固定失败和翻修手术等)、死亡率、Harris评分及X线检查结果。术前及术后每次随访时分别摄患髋标准正、侧位X线片。
4 统计学方法
所获两组数据进行比较,数据采用SPSS 13.0统计软件进行分析,计量资料数据以均数±标准差表示,比较采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
结 果
随访84例中,关节置换组2例术后6个月失访,2例术后出现髋关节脱位,经手法复位并晚1周下床,未出现再次脱位;PFNA组无失访,患者均在6个月内顺利愈合。两组术后并发肺部感染3例,泌尿系感染9例,下肢深静脉血栓3例,髋关节脱位2例,内固定失败4例,对于内固定失败者行关节置换手术。两组并发症比较无统计学差异(P>0.05),见表1。术后Harris评分比较,术后1周及1个月,关节置换组髋关节Harris评分较术前明显提高(P<0.01),因PFNA组尚不能下地负重无法进行评分,但显然人工股骨头置换组要优于PFNA组,半年后两组比较,差异无统计学意义(P>0.05),见表2。两组患者手术失血量、术中X线暴露次数、手术时间、住院时间比较,统计学差异显著(P<0.05),见表3。

表1 两组患者术后并发症发生率比较(n,%)
*使用fisher精确概率法计算概率,其他用卡方检验

表2 两组患者术后Harris评分比较
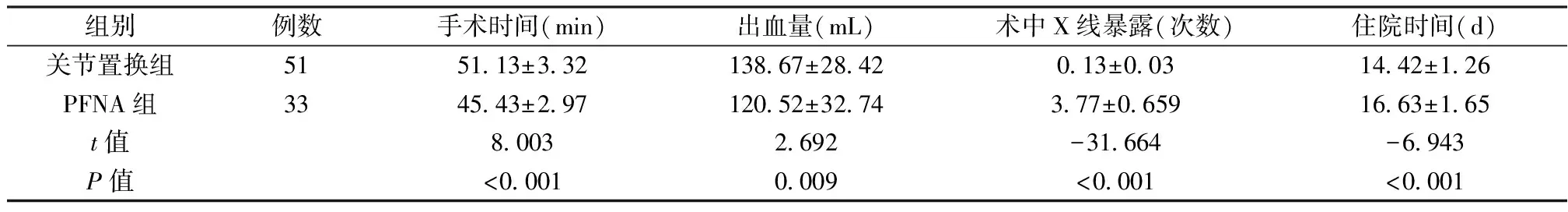
表3 两组患者手术一般情况比较
讨 论
1 手术方法的选择
股骨近端骨折是老年患者常见的骨折类型之一,随着社会人口老龄化的加剧,与之伴随的骨折发病率也呈现逐年上升的趋势[5]。老年性股骨粗隆间骨折好发年龄较大,骨折分型中不稳定型比例较高,多数认为此类骨折手术治疗优于非手术治疗[6-7]。自20世纪70年代,动力髋螺钉(DHS)等滑动髋螺钉系统开始应用于股骨粗隆间骨折治疗并一度成为该骨折治疗的"金标准",但在临床使用过程中逐渐暴露出防旋能力弱、股骨头切割、固定力臂长,对不稳定型粗隆间骨折尤其是伴小粗隆劈裂和逆粗隆间等骨折治疗失败的概率较大等缺点。20世纪中后期,Evans[8]与Chang[9]分别指出,粗隆部骨折稳定程度关键取决于后内侧皮质是否完整,恢复内侧骨皮质相互支撑应是骨折复位和内固定治疗的目标,但后内侧小粗隆骨块往往移位较大,不宜显露复位及固定,容易破坏血运。目前,新型髓内固定的出现有效克服了DHS等髓外固定方式的不足,对骨折进行中心性固定,通过主钉、拉力钉及锁钉将股骨头颈及骨折端连成一体,巧妙避开了复位股骨内侧皮质所带来的创伤等不利因素,近期推出的PFNA固定方式更因力臂短、抗剪切力、抗弯曲力量强、利于应力传导并方便微创操作备受推崇,逐渐成为治疗股骨不稳定型转子间骨折的主流方法[10]。另外高龄股骨粗隆间骨折患者常具有以下特点:常伴随一种或多种内科疾病;存在不同程度的骨质疏松症;术中、术后易出现各种并发症,围手术期死亡率较高。根据高龄股骨粗隆间骨折患者的特点,尤其是对于不稳定型股骨粗隆间骨折患者,目前多主张在充分评估患者对手术方式的耐受程度前提下,尽可能做到早期手术、早期开始功能锻炼以减少并发症,因此人工股骨头置换不失为满意的选择。
2 PFNA治疗的优缺点
本组病例中,作者发现3例A3型及13例大粗隆顶部完整的A1型骨折采取PFNA术式,手术操作顺利,术后骨折愈合等良好。PFNA术式微创闭合操作具有手术创伤小、术程短、出血少、能充分保留骨折处血运等优点。其独特的生物力学设计可有效固定股骨头、颈及骨折端,防止骨折端旋转、股骨矩骨折及骨吸收导致的塌陷、髋内翻畸形及螺钉切割等并发症,适用于包括不稳定型骨折及合并骨质疏松患者在内的大部分粗隆间骨折类型。对于老年不稳定型股骨粗隆间骨折患者而言,是一种较为理想的内固定方式。作者对A2型骨折实施该手术仍心存疑虑,在17例A2型PFNA手术患者中,出现4例内固定失败。从生物力学角度分析,如果粗隆间粉碎性骨折内外侧皮质不连续,患者负重几乎完全通过主钉传递至远端, 应力将在主钉远端及锁钉处集中,长期应力下可能导致内固定失效或局部骨折,此外,大粗隆尖部不完整也容易导致近端髓内钉插入过程中的骨折再移位[11-13]。有研究显示,当骨折类型为A2型以上不稳定型骨折时,应用PFNA可能较困难,此时螺旋刀片容易失去支撑,在股骨头内发生移位,甚至穿透[14]。Zhou和Chang[15]检索文献发现,PFNA术后仍存在一定的并发症发生率,而在其报道的12例螺旋刀片穿出股骨头病例中,至少8例以上来自A2型骨折;另一报道则认为,要减少螺旋刀片穿出等并发症,相对晚负重(通常在术后1个月)也是不可忽视的因素之一。
3 人工关节置换的优缺点
本组病例中,作者对30例A2型、5例A3型、16例涉及大粗隆顶部的A1型骨折采取加长柄骨水泥人工股骨头置换术,术后4d下地半负重行走,取得较好效果,髋关节功能恢复满意。骨水泥长柄股骨假体用于治疗不稳定粗隆间骨折, 固定牢靠、强度高, 能有效整复粉碎的骨折块,分散应力,克服粗隆部因骨质粉碎、局部缺乏支撑点的力学缺陷。控制患肢短缩和旋转,骨水泥能够提供术后即刻稳定,将人工假体与股骨融为一体,提高股骨局部力学强度[16]。人工股骨头置换术与PFNA术式相比,前者手术耗时更长,术中出血较多,二者具有显著统计学差异(P<0.05),这与多数临床报道结论一致。其原因可能是:实施人工股骨头置换术需复位大小粗隆骨折,必要时甚至可能要使用钢丝环绕捆扎固定以防骨折移位及骨水泥渗漏,在显露及反复复位过程中松质骨出血丰富。比较两种手术方式对髋关节功能的改善情况,术后长期观察(6个月),两组患者Harris评分均较术前有显著提高(P<0.05),髋关节功能改善明显,但两组间比较并无统计学差异(P>0.05);而人工股骨头置换组短期内(1周内)即可下地负重锻炼,从而更有利于避免老年患者并发症的发生。Karthik和Natarajan[17]也认为人工髋关节置换术能允许患者术后早期完全负重,并发症发生率低,功能恢复满意。
可见,两种手术方式各有利弊[18-19],术式选择上应根据患者自身状况及骨折类型决定,作者倾向于对A3型与大粗隆顶部完整的A1型骨折采取PFNA术式,而对A2型及涉及大粗隆顶部的A1型骨折采取加长柄骨水泥人工股骨头置换术。本文为回顾性研究,样本量较小,结论存在局限性,还需大样本量或多中心随机对照研究的进一步验证。
[1] Sanan M,Lubbeke A,Sadowski C.Pertrochanteric fractures: is here an advantage to all intramedullary nail? A randomized perspective study of 206 patients comparing the dynamic screw and proximal femoral nail[J].Orthop Trauma,2012,16(6):386-392.
[2] Park MS,Cho HM,Kim JH,et al.Cementless bipolar hemiarthroplasty using a rectangular cross-section stem for unstable intertrochanteric fractures[J].Hip Int J Clinical Experimental Res Hip pathology and therapy,2013,3(23):316-322.
[3] Siwach R,Jain H,Singh R,et al.Role of hemiarthroplasty in intertrochanteric fractures in elderly osteoporotic patients: a case series[J].Eur J Orthop Surg Trauma,2012,22(6):467-472.
[4] Strauss E,Frank J,Lee J,et al.Helical blade versus sliding hip screw for treatment of unstable intertrochanteric hip fractures: a biomechanical evaluation[J].Injury,2006,37(10):984-989.
[5] Burge R,Dawson-Hughes B,Solomon DH,et al.Incidence and economic burden of osteoporosis-related fractures in the United States,2005-2025[J].J Bone Miner Res,2007,22(3):465.
[6] Moroni A,Hoque M,Waddell JP,et al.Surgical treatment and management of hip fracture patients[J].Arch Orthop Trauma Surg,2014,134(2):277-281.
[7] Helin M,Pelissier A,Boyer P,et al.Does the PFNA nail limit impaction in unstable intertrochanteric femoral frcture? A 115 case-control series[J].Orthop Traumatol Surg Res,2015,101(1):45-49.
[8] Evans E.The treatment of trochanteric fractures of the femur[J].J Bone J Surg(Br),1949,31(2):190-203.
[9] Chang WS,Zuckerman JD,Kummer FJ,et al.Biomechanical evaluation of anatomic reduction versus medial displacement osteotomy in unstable intertrochanteric fractures[J].Clin Orthop Relat Res,1987,(225):141-146.
[10] Kim SH,Meehan JP,Lee MA.Surgical treatment of trochanteric and cervical hip fractures in the united states:2000-2009[J].J Arthroplasty,2013,28(8):1386-1390.
[11] Pires RE,Santana OE Jr,Santos LE,et al.Failure of fixation of trochanteric femur fractures:clinical recommendations for avoiding Z-effect and reverse Z effect type complications[J].Patient Saf Surg,2011,5:17.
[12] Lenich A,Mayr E,Ruter A,et a el.First results with the Trochanter Fixation Nail (TFN): a report on 120 cases[J].Arch Orthop Trauma Surg,2006,126(10):706-712.
[13] Simmermacher RKJ,Ljungqvist J,Bail H,et al.The new proximal femoral nail antirotation (PFNA) in daily practice: results of a multicentre clinical study[J].Injury,2008,39(8):932-939.
[14] Zhou F,Zhang ZS,Yang H,et al.Less invasive stabilization system (LISS) versus proximal femoral nail anti-rotation(PFNA) in treating proximal femoral fractures: a prospective randomized study[J].J Orthop Trauma,2012,26(3):155-162.
[15] Zhou JQ,Chang SM.Falure of PFNA:Helical blade perforation and tip-apex distance[J].Injury,2012,43(7):1227-1228.
[16] Haidukewych GJ,Berry DJ.Hip arthroplasty for salvage of failed treatment of intertrochanteric hip fractures[J].J Bone Joint Surg(Am),2003,85-A(5):899-904.
[17] Karthik K,Natarajan M.Unstable trochanteric fractures in elderly osteoporotic patients:role of primary hemiarthroplasty[J].Orthop Surg,2012,4(2):89-93.
[18] Tang P,Hu F,Shen J,et al.Proximal femoral nail antirotation versus hemiarthroplasty: a study for the treatment of intertrochanteric fractures[J].Injury,2012,43(6):876-881.
[19] Abdelkhalek M,Ali AM,Abdelwahab M.Cemented bipolar hemiarthroplasty with a cerclage cable technique for unstable intertrochanteric hip frctures in elderly patients[J].Eur J Orthop Surg Traumatol,2013,23(4):443-448.
(本文编辑: 黄小英)
Proximal femoral nail anti-rotation versus long-stem bipolar femur prosthetic replacement for the treatment of proximal femoral fractures in the elderly patients
HUANGZhi-yong,LUOJian,YINGuo-dong,CHENGGuan-hua,PUXiao-bin,GUOShan-cheng,HEPing,CHENCai-feng
(Department of Orthopedics,The 422nd Hospital of PLA,Zhanjiang 524000,China)
Objective To compare the clinical efficacy of (proximal femoral nail anti-rotation, PFNA) and arthroplasty (long-stem bipolar femur prosthetic replacement) in the treatment of intertrochanteric fractures in elderly patients. Methods The clinical data of 84 elderly patients who suffered from intertrochanteric fracture and were treated by either PFNA or arthroplasty was retrospectively analyzed. There were 39 males and 45 females,with age ranging from 65 to 96 years(mean 69.2 years). There were 65 cases of falling injury,9 cases of high-falling injury,and 10 cases of road traffic injuries and other injuries. All the patients were randomly divided into PFNA group(n=33) and arthroplasty group(n=51). The operative time,blood loss,X-ray exposure,hospital stay,Harris score,hip function and complication rate were compared between the two groups. Results The operative time and intraoperative blood loss in the PFNA group were better than those of the arthroplasty group(P<0.05),but the X-ray exposure frequency and length of hospitalization of the PFNA group were larger than those of the arthroplasty group(P<0.05). The Harris score of the arthroplasty group was improved more greatly than the PFNA group(P<0.05)within 3 months after operation. There was no statistical difference in hip function and complications rate between the two groups at 6 months after operation(P> 0.05). Conclusion The two kinds of operation modes have their own advantages and disadvantages,and the surgical choice should be based on the patient’s own condition and fracture type.
femoral interchanteric fractures; intramedually nail; joint replacement; elderly
524000 广东 湛江,解放军422医院脊柱关节外科
何平,E-mail:hepinggk@163.com
1009-4237(2016)12-0738-04
R 683.42
A 【DOI】 10.3969/j.issn.1009-4237.2016.12.010
2016-03-24;
2016-07-15)

