对175例次机械通气患者脱机的体会
牟伟峰 董茂萱

【摘要】 目的 分析机械通气患者脱机失败及成功原因, 提高脱机成功率。方法 对152例机械通气患者(175例次脱机)进行回顾性调查分析。结果 带机时间>3 d 者脱机成功率87.5%低于带机<3 d者98.1%, 差异有统计学意义(P<0.05)。男性患者脱机成功率94.9%与女性患者92.2%比较差异无统计学意义(P>0.05)。合并其他器官疾病者脱机成功率82.9%低于无其他器官疾病者96.4%, 差异有统计学意义(P<0.05)。慢性阻塞性肺疾病(COPD)患者脱机成功率87.0%低于非COPD患者96.7%, 差异有统计学意义(P<0.05)。 带机>3 d成功脱机患者脱机总时间平均(25.54±27.44)h长于带机<3 d成功脱机患者的(3.92±2.84)h, 差异有统计学意义(P<0.05)。结论 机械通气患者脱机失败多存在多种因素的共同参与, 如带机时间长、营养不良、多器官功能不全、呼吸肌力量不足、心理因素等, 增加了脱机的难度, 进而出现撤机困难。
【关键词】 机械通气;呼吸机;撤机
DOI:10.14163/j.cnki.11-5547/r.2016.26.067
机械通气是重症加强护理病房(ICU)中呼吸功能不全患者的基本支持手段, 但同时机械通气可引起一系列并发症, 包括呼吸机相关性肺炎(VAP)、气胸、呼吸道损伤等, 且机械通气费用较高, 长期机械通气给患者经济带来负担。所以选择合适时机脱机是机械通气的关键。在现代ICU中, 收治的患者病情重, 年龄大, 基础疾病多, 这也给机械通气的及时撤离带来困难, 往往出现长期带机患者。对于此类患者掌握撤机时机至关重要。本文对本院收治的部分患者的撤机条件进行分析, 以求能及时把握撤机时机, 现报告如下。
1 资料与方法
1. 1 一般资料 观察本院ICU 2011年4月~2014年12月收住的152例患者, 共脱机175例次, 其中男81例, 女71例, 年龄24~87岁, 平均年龄53.3岁。
1. 2 呼吸机撤离条件[1] ①导致呼吸衰竭的诱因和机械通气的病因已经解决或显著改善;②氧合指标:氧合指数(PaO2/FiO2)>200 mm Hg(1 mm Hg=0.133 kPa), 呼气末正压(PEEP)
≤5 cm H2O(1 cm H2O=0.098 kPa), 吸入氧浓度(FiO2)≤0.4, pH≥7.25[COPD患者pH>7.30, 动脉血氧分压(PaO2)>50 mm Hg,
FiO2<0.35];③血流动力学稳定, 平均动脉压≥65 mm Hg, 24 h内未使用镇静剂;④有自主呼吸的能力。
1. 3 呼吸机撤离成功及失败标准 成功标准:在停机48 h, 患者主观上无不适, 无窘迫呼吸, 循环稳定, 血气分析检查无酸中毒加重和低氧血症的发生。失败标准[1]:撤离呼吸机后48 h出现下列2项或2项以上指标认定为撤机失败并需要再次机械通气: ①动脉血二氧化碳分压(PaCO2)>50 mm Hg;
②PaO2<60 mm Hg; ③呼吸频率(RR)>35次/min, 心率(HR)
>135次/min;④极度疲劳, 胸锁乳突肌过度运动;⑤心力衰竭、心律失常和休克;⑥意识状态加重。
1. 4 脱机总时间 进入脱机程序至完全拔除气管插管时间。
1. 5 观察指标 比较带机>3 d及<3 d患者脱机率, 男性、女性患者脱机率, 存在除肺部以外其他器官功能不全患者与无其他器官功能不全患者的脱机率, COPD患者与非COPD患者脱机率, 带机>3 d患者脱机时间与带机<3 d患者脱机时间。
1. 6 统计学方法 采用SPSS16.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2. 1 带机时间>3 d 53例, 脱机72例次, 成功63例次, 成功率87.5%;带机<3 d 99例, 脱机103例次, 成功101例次, 成功率98.1%。二者脱机成功率比较差异有统计学意义(χ2=8.02, P<0.05)。见表1。
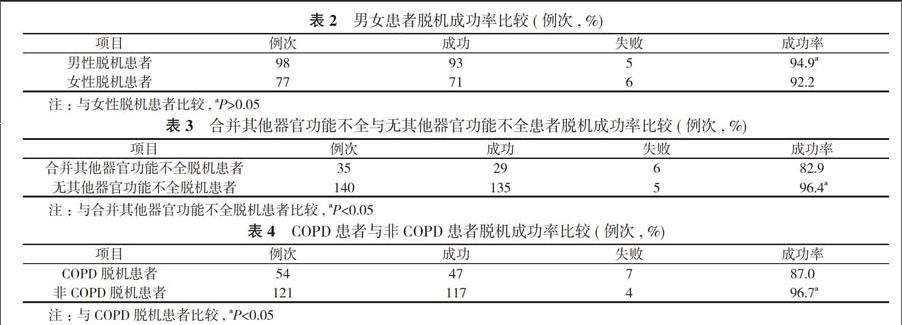
2. 2 男性脱机98例次, 成功93例次, 成功率94.9%;女性脱机77例次, 成功71例次, 成功率92.2%。二者脱机成功率比较差异无统计学意义(χ2=0.53 , P>0.05)。见表2。
2. 3 合并其他器官疾病者28例, 包括心功能不全、慢性肾功能不全、凝血功能不全等, 脱机35例次, 成功29例次, 成功率82.9%;无其他器官疾病者124例, 脱机140例次, 成功135例次, 成功率96.4%。二者脱机成功率比较差异有统计学意义(χ2=8.75, P<0.05)。见表3。
2. 4 COPD患者45例, 脱机54例次, 成功47例次, 成功率87.0%;非COPD患者107例, 脱机121例次, 成功117例次,
成功率96.7%。二者脱机成功率比较差异有统计学意义(χ2=5.91, P<0.05)。见表4。
2. 5 带机>3 d成功脱机患者脱机总时间平均(25.54±27.44)h,
带机<3 d成功脱机患者脱机总时间平均(3.92±2.84)h。二者脱机总时间比较差异有统计学意义(t=7.87, P<0.05)。
3 讨论
机械通气是现代ICU中一种普遍的辅助通气手段, 可分为有创机械通气及无创机械通气, 因有创机械通气存在一些并发症, 故首先采取的通气方法为无创辅助通气, 20世纪早期的机械通气所使用的铁肺, 该通气设备即为无创机械通气。但无创机械通气患者条件限制较多, 应用范围较小, 故ICU中有创机械通气应用较为普遍。但在ICU中, 医师应用机械辅助呼吸均为患者呼吸功能不全时的过渡手段, 当造成患者呼吸功能不全的因素去除后均需尽快进入脱机程序, 尽早恢复患者自主通气, 防止或减少机械通气并发症的发生。
3. 1 患者进入撤机程序后脏器功能不全影响患者撤机成功率, 本次35例次合并其他器官功能不全患者脱机成功29例次, 6例次失败, 失败后均出现多重耐药菌感染, 后致死亡。机械通气是ICU中呼吸功能不全患者的基本支持手段, 同时机械通气可减轻心功能不全患者呼吸做功, 降低患者心脏耗氧量, 有利于患者心脏功能恢复。同时, 患者心功能不全可影响患者脱机进程[2]。
3. 2 机械通气撤离并没有生理或临床指标作为界限[2], 需个体化对待, 本次COPD患者血氧饱和度(SpO2)未能全部>95%, 但可维持>90%且咳痰力量恢复即可考虑撤机。COPD患者上机大多因呼吸道感染后痰液堵塞, 且往往伴有低蛋白性营养不良, 致使呼吸肌无力, 咳痰无力后致呼吸衰竭, 此类患者经呼吸机辅助呼吸, 增加营养, 并及时经气管吸痰后, 呼吸肌力量恢复, 排痰能力恢复, 即可考虑撤机。但有观察表明此类患者易出现呼吸机依赖[3], 导致机械通气时间延长, 撤机困难。本研究COPD患者与非COPD患者脱机成功率比较差异有统计学意义(P<0.05), 即COPD患者脱机成功率低于非COPD患者。
3. 3 带机时间对脱机影响, 患者带机时间过长, 可影响患者营养状况、心理、呼吸肌力量、感染严重程度、多重耐药双重感染等情况, 另外, 带机时间过长患者, 长期卧床, 对肺部护理要求较高, 因此类患者易出现坠积性肺炎及VAP等情况, 加重患者病情, 影响脱机, 需加强肺部护理, 及时翻身、拍背及无菌吸痰等。另外, 需积极采取VAP的集束化预防措施, 降低VAP发生率[4]。所以综合因素可致带机时间>3 d患者较带机时间<3 d者脱机时间长(P<0.05)。脱机成功率前者低于后者(P<0.05)。
3. 4 撤机后的呼吸道管理至关重要。本次COPD患者脱机54例次, 成功撤机47例次, 成功撤机患者中其中31例次患者撤机后痰液均多, 炎症未完全控制, 期间鼓励患者咳嗽, 咳痰, 对咳痰力量略差患者间断辅助吸痰, 其中6例次患者序贯使用无创呼吸肌辅助呼吸, 未再次插管上机。7例次撤机失败患者为撤机后转回普通病房, 因自身排痰能力差, 呼吸道护理不足, 导致痰液堵塞, 再次入ICU插管上机。故良好的清除气道分泌物能力是脱机的必备条件, 当患者暂时不具备该条件时脱机需认真评估可行性。
3. 5 影响撤机因素还包括营养因素、患者精神心理因素等。机械通气患者营养不良发生率>50%[5], 本观察撤机失败11例次患者中有2例次极度衰弱患者, 上机前即存在营养不良, 且带机时间较长, 期间据患者能量需求给予肠内营养液, 患者营养仍差(营养状况分级), 长期存在低蛋白血症。脱机后患者咳痰能力差, 且肺部炎症控制困难(均为多重耐药菌), 再次上机后未能再次进入脱机程序。带机时间长患者对脱机存在恐惧心理, 脱机前向患者交代脱机步骤及脱机后可能发生的不适情况, 增强患者脱机信心, 消除恐惧心理。本次1例
感染性休克患者带机15 d, 期间经历二次手术, 患者较为恐惧, 脱机过程给予及时鼓励, 经3 d试脱机后最终成功脱机。
综上所述, 患者存在脱机指标后进入脱机程序, 能否脱机成功与多因素有关, ICU医师应积极避免各项影响脱机因素, 积极为脱机成功创造有利条件。
参考文献
[1] 马玉杰, 曹相元.浅快呼吸指数的变化趋势在机械通气撤离中的预测价值.中国呼吸与危重监护杂志, 2010, 9(6):568.
[2] 邱海波(综述), 陈德昌(审校).呼吸机脱机的指征手段及其评价.中国危重病急救医学, 1996, 8(6):377.
[3] 李立斌, 夏怡, 崔巍.慢性阻塞性肺病急性期病人对呼吸机依赖的原因及对策(附22例报告).急诊医学, 1999, 8(2):90-92.
[4] 宋立强.呼吸机相关性肺炎的集束化预防措施:效果确定而内涵仍不确定.中华肺部疾病杂志(电子版), 2013, 6(5):369.
[5] 景华.实用外科重症监护与治疗.上海:第二军医大学出版社, 1999:212-215.
[收稿日期:2016-08-04]

