多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病
孙浩林,李淳德,杨泽川,邑晓东,刘 洪,卢海霖,李 宏,王 宇
(北京大学第一医院骨科, 北京 100034)
·论著·
多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病
孙浩林,李淳德△,杨泽川,邑晓东,刘 洪,卢海霖,李 宏,王 宇
(北京大学第一医院骨科, 北京 100034)
目的:探讨应用多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病的有效性和安全性。方法: 将2014年11月至2015年7月北京大学第一医院骨科14例应用多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病的患者设为观察组,将2012年2月至2013年9月12例采用传统的骨水泥加强椎弓根螺钉固定的患者设为对照组。记录两组病例手术时间、术中出血量、置入椎弓根螺钉数量、骨水泥加强椎弓根螺钉数量、术中和术后骨水泥并发症(包括术中骨水泥椎旁渗漏、椎间盘渗漏、椎弓根渗漏、血管渗漏、椎管内渗漏,术后肺栓塞等)。随访过程中通过腰椎正侧位X线片和动力位X线片,评价融合节段的融合情况和螺钉松动的情况;采用腰痛视觉模拟评分(visual analog scale,VAS)、下肢痛VAS评分、腰椎日本骨科协会评估治疗评分(Japanese Orthopaedic Association scores,JOA,29分法)评定临床症状改善情况,采用Prolo腰椎功能评定标准和Oswestry功能障碍指数(Oswestry disability index,ODI)评分评定术后功能改善情况。结果: 两组病例手术时间和术中出血量差异无统计学意义;观察组平均每个病例置入椎弓根螺钉(9.9±4.7)枚,平均骨水泥加强椎弓根螺钉(5.9±2.6)枚;对照组平均每个病例置入椎弓根螺钉(7.1±2.8)枚,平均骨水泥加强椎弓根螺钉(3.0±1.9)枚;每个病例骨水泥加强螺钉比例(骨水泥加强螺钉/置入椎弓根螺钉)观察组明显高于对照组(0.69±0.30vs. 0.47±0.30,P<0.05);骨水泥渗漏方面,观察组渗漏率为5/83,明显低于对照组渗漏率(12/42,P<0.01),观察组无椎管内渗漏病例,对照组有1例3枚骨水泥加强椎弓根螺钉出现椎管内渗漏;观察组随访(10.6±2.3)月,对照组随访(36.5±7.2)月,两组病例均未发现植骨不融合病例和螺钉松动病例。末次随访时两组病例腰痛VAS评分、下肢痛VAS评分、腰椎JOA评分,Prolo腰椎功能分级和ODI评分均较术前均有显著性改善(P<0.01)。结论: 多孔中空椎弓根螺钉骨水泥加强技术是治疗合并骨质疏松的腰椎退变性疾病的有效方法,简化了操作过程,降低了骨水泥渗漏风险尤其是椎管内渗漏风险,短期临床效果满意。
多孔中空椎弓根螺钉;骨水泥;骨质疏松;腰椎退变性疾病
腰椎椎弓根钉内固定融合术已成为治疗腰椎退变性疾病的金标准,在保证减压效果、稳定脊柱、促进融合和早期康复方面具有诸多优势。然而老年骨质疏松患者椎体的骨量减少会直接影响椎弓根螺钉的固定强度,导致椎弓根螺钉松动、拔出、切割椎体、内固定复位失效等,成为手术的潜在风险[1]。骨水泥强化技术是在骨质疏松患者中增加椎弓根螺钉把持力的一种有效方法[2-4],但传统的骨水泥强化技术存在骨水泥渗漏、椎弓根螺钉置入失败等风险,操作相对繁琐,多孔中空椎弓根螺钉骨水泥强化技术的应用可以简化操作步骤,降低骨水泥渗漏风险等,存在理论上的优势。本研究拟就北京大学第一医院骨科开展的多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病的初步应用和临床结果进行分析和介绍。
1 资料与方法
1.1 一般资料
将2014年11月至2015年7月,北京大学第一医院骨科14例应用多孔中空椎弓根螺钉骨水泥加强固定治疗合并骨质疏松症的腰椎退变性疾病设为观察组,将2012年2月至2013年9月12例采用传统的骨水泥加强椎弓根螺钉固定设为对照组。纳入标准:(1)腰椎退变性疾病,包括腰椎间盘突出症、腰椎管狭窄症、腰椎滑脱症、腰椎退变性侧弯、胸腰椎后凸畸形;(2)合并原发性骨质疏松症:术前双能X线骨密度测量仪测量,T值<-2.5;(3)伴或不伴脆性骨折病史。排除标准:(1)腰椎翻修手术;(2)继发性骨质疏松症(如糖皮质激素诱导骨质疏松症、甲状旁腺功能亢进症等);(3)胸腰椎椎体转移性癌、多发性骨髓瘤、淋巴瘤、Paget骨病甲状旁腺功能亢进、慢性肾病。两组病例手术均由同一组医生完成,均由副主任医师以上级别医生主刀完成。
1.2 手术方式及术后处理
观察组均采用腰椎后正中切口,暴露双侧椎板及关节突关节外缘及横突根部,定位准确后置入多孔中空椎弓根螺钉(CEOXEN,威高公司,中国,图1)。C型臂X线透视机正侧位透视椎弓根螺钉位置满意后,调制聚甲基丙烯酸甲酯(polymethylmethacrylate, PMMA)骨水泥,待骨水泥拉丝期后通过专用的推杆在C型臂X线透视机监控下将骨水泥通过螺钉注射入椎体内,若出现渗漏的迹象则停止注射。待骨水泥完全凝固后再行椎管减压、椎间盘切除、椎间融合器植入等操作,放置连接棒,横突间植骨。
A, bone cement-injectable cannulated pedicle screws; B, pedicle screws with holes in one side and the polymethylmethacrylate can penetrate to the vertebral through these holes; C,injection device of polymethylmethacrylate; D, one device can inject 1.5 mL polymethylmethacrylate.
图1 多孔中空椎弓根螺钉聚甲基丙烯酸甲酯骨水泥灌注装置
Figure1 Polymethylmethacrylate augmentation of bonecement-injectable cannulated pedicle screws
对照组也采用腰椎后正中入路,暴露双侧椎板及关节突关节外侧,定位准确后用常规方法在各椎弓根开道,探查椎弓根钉道四壁及前方骨质的完整性,应用穿刺针插入钉道后,调制PMMA骨水泥,待骨水泥拉丝期后通过穿刺针注入1~2 mL骨水泥于钉道内,拔出穿刺针再将螺钉拧入钉道内,C型臂X线透视机正侧位透视观察螺钉位置和骨水泥弥散情况。待骨水泥完全凝固后再行椎管减压、椎间盘切除、椎间融合器植入等操作,放置连接棒,横突间植骨。
两组病例均术后第3~4天戴腰部支具下地活动,支具佩戴3个月时间;术后腰椎患者常规口服碳酸钙0.75 g,每日3次,口服骨化三醇0.25 μg,每日1次,术后3个月开始口服阿仑磷酸钠70 mg,每周1次,或静脉注射唑来膦酸5 mg,每年1次。
1.3 临床评价及随访
记录两组病例手术时间、术中出血量、置入椎弓根螺钉数量、骨水泥加强数量、术中和术后骨水泥并发症(包括术中骨水泥椎旁渗漏、椎间盘渗漏、椎弓根渗漏、血管渗漏、椎管内渗漏,术后肺栓塞等)。
术后1个月、3个月、6个月和末次随访各随访1次,随访过程中拍摄腰椎正侧位X线片和动力位X线片,融合的影像学评估根据X线片分为3种状况[5]:(1)坚强骨融合,即在植骨区有连续性骨痂形成,固定融合节段无异常动度;(2)不确切性融合,未达到坚强植骨融合又无假关节形成;(3)假关节形成,即植骨区内无明显骨痂形成,椎弓根螺钉有松动,节段活动度大于5°。
采用腰痛视觉模拟评分(visual analog scale,VAS)、下肢痛VAS评分、腰椎日本骨科协会评估治疗评分(Japanese Orthopaedic Association scores,JOA,29分法)评定临床症状改善情况,采用Prolo腰椎功能评定标准和Oswestry功能障碍指数(Oswestry disability index,ODI)评分评定术后功能改善情况,术前、术后1个月和末次随访各评价1次,比较两组病例差异有无统计学意义。
1.4 统计学分析
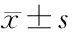
2 结果
两组病例年龄、性别比例、体重、身高、体重指数(body mass index, BMI)、骨密度T值差异均无统计学意义(表1)。观察组14例病例包括腰椎间盘突出症2例、腰椎管狭窄症4例、腰椎滑脱症2例、腰椎退变性侧弯4例、胸腰椎后凸畸形2例;对照组12例病例包括腰椎间盘突出症3例、腰椎管狭窄症5例、腰椎滑脱症2例和腰椎退变性侧弯2例。
BMI,body mass index; BMD,bone mineral density.
两组病例手术时间和术中出血量差异无统计学意义。观察组14例病例共置入椎弓根螺钉138枚,骨水泥加强螺钉83枚,每个病例置入椎弓根螺钉(9.9±4.7)枚,其中应用骨水泥加强椎弓根螺钉(5.9±2.6)枚;对照组12例病例共置入椎弓根螺钉100枚,骨水泥加强螺钉42枚,每个病例置入椎弓根螺钉(7.1±2.8)枚,其中应用骨水泥加强椎弓根螺钉(3.0±1.9)枚;每个病例骨水泥加强螺钉比例(骨水泥加强螺钉数量/置入椎弓根螺钉数量)观察组明显高于对照组(0.69±0.30vs. 0.47±0.30,P<0.05,表2)。
骨水泥渗漏方面,按照每一个骨水泥加强螺钉为单位计算,观察组渗漏率为6%(5/83),对照组渗漏率为28.6%(12/42),观察组明显低于对照组(P<0.01)。观察组没有病例出现椎弓根渗漏和椎管内渗漏,对照组有3枚骨水泥加强椎弓根螺钉出现椎管内渗漏,6枚骨水泥加强椎弓根螺钉出现椎弓根渗漏。两组病例均没有出现骨水泥肺栓塞(表2,图2)。
观察组随访时间(10.6±2.3)月(9~18月),对照组随访时间(36.5±7.2)月(26~45月),末次随访两组病例均达到坚强骨融合标准,未发现植骨不融合病例和螺钉松动病例(图3)。末次随访时两组病例腰痛VAS评分、下肢痛VAS评分、腰椎JOA评分,Prolo腰椎功能分级和ODI评分较术前均有显著性改善,差异具有统计学意义。组间比较,两组病例术前和末次随访比较差异无统计学意义(表3)。
A,B,anteroposteriorview(A)and lateral view(B) of an observation group case, bone cement leakage to the lateral area of vertebral body(triangle) and to the blood vessel(arrow); C,D, anteroposterior(C) and lateral view(D) of a control groupcase, bone cement leakage to the anterior area of vertebral body(triangle); E,F,G,lateral view during operation(E),anteroposterior(F) and lateral view (G)postopetation of a control group case, bone cement leakage to the vertebral canal(triangle) and pedicle(arrow).
图2 骨水泥加强椎弓根螺钉操作中的骨水泥渗漏
Figure2 Bone cement leakage in PMMA augmentation of pedicle screws
A,B, lumbar X ray of anteroposterior view(A) and lateral view(B) when pre-operaion; C,D, full length spine X ray of anteroposterior view(C) and lateral view(D) when pre-operation; E,F,G, lumbar MRI show L2,L3 fresh compression fracture and L4,L5 lumbar spondyloliethesis; H,I, lumbar X ray of anteroposterior view(H) and lateral view (I)when 1 month post-operaion; J,K, full length spine X ray of anteroposterior view (J)and lateral view(K) when 1 month post-operaion; L,M, lumbar X ray of anteroposterior view(L) and lateral view(M) when 3 months post-operaion; N,O, full length spine X ray of anteroposterior view(N) and lateral view(O) when 3 months post-operaion.图3 观察组典型病例,女性,73岁,L4,L5退变性滑脱,L2,L3新鲜压缩性骨折,行L4-S1椎管减压、L1-S1椎弓根钉内固定,植骨融合术,其中L1-L5椎弓根多孔中空椎弓根螺钉PMMA骨水泥加强
Figure3 Case of observation group, female,73-year-old, L4,L5 lumbar spondyloliethesis, L2,L3 osteoporosis vertebral compression fracture, received operation of L4-S1 decompresion, L1-S1 fixation and fusion, L1-L5 PMMA augmentation of bone cement-injectable cannulated pedicle screws
*P<0.01, Compared with pre-operation.VAS,visual analog scale;JOA, Japanese Orthopaedic Association scores;ODI,Oswestry disability index.
3 讨论
随着人口老龄化的进程,老年人对生活质量要求越来越高,需要手术治疗的脊柱疾患也越来越多,腰椎退变性疾病包括腰椎间盘突出症、腰椎管狭窄症、腰椎滑脱症、腰椎退变性侧弯的高发生率,已成为严重影响老年人生活质量的疾病。腰椎椎弓根钉内固定融合术已成为治疗腰椎退变性疾病的金标准,在保证减压效果、稳定脊柱、促进融合和早期康复方面具有诸多优势。然而对于老年骨质疏松患者,椎弓根内骨质骨量减少,骨密度下降,从而降低了对椎弓根螺钉的把持力,可能导致椎弓根螺钉松动、螺钉拔出、切割椎体、内固定复位失效等一系列并发症的发生,成为手术的潜在风险。
对于解决骨质疏松导致椎弓根螺钉把持力不足的问题,目前采用的方法主要包括:延长螺钉长度和螺钉直径[6]、改进螺钉自身螺纹设计[7]、使用自身膨胀螺钉[8]、骨水泥强化技术[1,9]等,其中,骨水泥强化技术是在骨质疏松患者中增加椎弓根螺钉把持力的一种有效方法[10-12],但传统的骨水泥强化技术(如本研究中的对照组)是在为椎弓根螺钉开道后,应用穿刺针插入钉道,调制PMMA骨水泥,待骨水泥拉丝期后通过穿刺针注入1~2 mL骨水泥于钉道内,再将螺钉拧入钉道内,C型臂X线透视机正侧位透视观察螺钉位置和骨水泥弥散情况,该方法操作相对繁琐,需要在有限的骨水泥工作时间内同时完成椎弓根螺钉置入和监测骨水泥弥散的情况,因此存在骨水泥渗漏和椎弓根螺钉置入失败的风险。而多孔中空椎弓根螺钉骨水泥强化技术的应用相对简化,在骨水泥工作时间内只需在C型臂X线透视机下监测骨水泥弥散情况,降低骨水泥渗漏风险,几乎不存在椎弓根螺钉置入失败的风险。目前对于多孔中空椎弓根螺钉骨水泥强化技术的研究更多的是体外的生物力学[10-12],临床研究较少,并仅限于该项技术的临床应用描述[2],并没有与传统的骨水泥强化技术的对照研究。本研究通过回顾性队列研究,比较多孔中空椎弓根螺钉骨水泥强化技术与传统的骨水泥强化技术治疗合并骨质疏松症的腰椎退变性疾病的有效性和安全性,发现在手术时间和术中出血量没有明显差异的情况下,对照组平均每个病例置入椎弓根螺钉(7.1±2.8)枚,平均骨水泥加强椎弓根螺钉(3.0±1.9)枚;观察组平均每个病例置入椎弓根螺钉(9.9±4.7)枚,平均骨水泥加强椎弓根螺钉(5.9±2.6)枚,每个病例骨水泥加强螺钉比例(骨水泥加强螺钉数量/置入椎弓根螺钉数量)观察组明显高于对照组(0.69±0.30vs.0.47±0.30,P<0.05,),可以说多孔中空椎弓根螺钉骨水泥强化技术操作简便,骨水泥渗漏风险低使术者术中操作更加从容、安全,也更倾向于为骨质疏松患者进行椎弓根螺钉的骨水泥强化。
骨水泥渗漏是骨水泥加强技术的一个主要风险,尤其是腰椎椎管内渗漏可导致神经根或马尾神经损伤,是需要尽量避免的风险。由于对照组将骨水泥先注入钉道内再拧入椎弓根螺钉,因此骨水泥前向和后向渗漏的风险高,如图2C、2D所示,术中透视拧入椎弓根螺钉后发现两个节段的椎管内渗漏和多个节段椎弓根渗漏。而本研究中应用的多孔中空椎弓根螺钉,只在螺钉前二分之一有3个侧孔,且越靠后方,侧孔直径越小(图1),这样的侧孔设计在骨水泥灌注后可以显著增加椎弓根螺钉的抗拔出力[13],同时这样设计也有效地降低了骨水泥前后向渗漏尤其是后向渗漏入椎管内的风险,本研究中观察组没有渗漏至椎体前方、椎弓根和椎管内的病例,也证明了这种设计降低了骨水泥渗漏的风险。两组病例均出现血管渗漏病例,但未出现骨水泥肺栓塞的临床表现,提示骨水泥加强技术存在血管渗漏和肺栓塞的风险,需要术中严密监测[14]。
本研究存在一定的不足之处:首先,虽然两组病例均取得比较满意的临床效果,但由于两组病例不是同一时间段的病例,随访时间存在明显的差异,今后我们将进一步开展同时期的前瞻性队列研究,增加研究的循证级别;其次,本研究的样本量较小,观察组平均随访时间只有(10.6±2.3)个月,对骨水泥加强技术降低螺钉松动和拔出等风险有待延长随访时间进一步观察,以增加研究结果的说服力。
综上所述,多孔中空椎弓根螺钉骨水泥加强技术是治疗合并骨质疏松的腰椎退变性疾病的有效方法,简化了操作过程,降低了骨水泥渗漏尤其是椎管内渗漏的风险,短期临床效果满意。
[1]Pinera AR, Duran C, Lopez B, et al. Instrumented lumbar arthrodesis in elderly patients: prospective study using cannulated cemented pedicle screw instrumentation[J]. Eur Spine J, 2011, 20( Suppl 3): 408-414.
[2]Dai F, Liu Y, Zhang F, et al. Surgical treatment of the osteo-porotic spine with bone cement-injectable cannulated pedicle screw fixation: technical description and preliminary application in 43 patients[J]. Clinics (Sao Paulo), 2015, 70(2): 114-119.
[3]Waits C, Burton D, McIff T. Cement augmentation of pedicle screw fixation using novel cannulated cement insertion device[J]. Spine (Phila Pa 1976), 2009, 34(14): E478-483.
[4]Cook SD, Salkeld SL, Stanley T, et al. Biomechanical study of pedicle screw fixation in severely osteoporotic bone[J]. Spine J, 2004, 4(4): 402-408.
[5]Sengupta DK, Truumees E, Patel CK, et al. Outcome of local bone versus autogenous iliac crest bone graft in the instrumented posterolateral fusion of the lumbar spine[J]. Spine (Phila Pa 1976), 2006,31(9): 985-991.
[6]Shea TM, Laun J, Gonzalez-Blohm SA, et al. Designs and techniques that improve the pullout strength of pedicle screws in osteoporotic vertebrae: current status[J/OL]. Biomed Res Int, doi: 10.1155/2014/748393.(2014-3-3)[2015-11-20]. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3958762/.
[7]Mummaneni PV, Haddock SM, Liebschner MA, et al. Biomechanical evaluation of a double-threaded pedicle screw in elderly vertebrae[J]. J Spinal Disord Tech, 2002, 15(1): 64-68.
[8]Gao M, Lei W, Wu Z, et al. Biomechanical evaluation of fixation strength of conventional and expansive pedicle screws with or without calcium based cement augmentation[J]. Clin Biomech (Bristol, Avon), 2011, 26(3): 238-244.
[9]Sawakami K, Yamazaki A, Ishikawa S, et al. Polymethylmetha-crylate augmentation of pedicle screws increases the initial fixation in osteoporotic spine patients[J]. J Spinal Disord Tech, 2012, 25(2): E28-35.
[10]Shih KS, Hsu CC, Hou SM, et al. Comparison of the bending performance of solid and cannulated spinal pedicle screws using finite element analyses and biomechanical tests[J]. Med Eng Phys, 2015, 37(9): 879-884.
[11]Liu Y, Xu J, Sun D, et al. Biomechanical and finite element analyses of bone cement-injectable cannulated pedicle screw fixation in osteoporotic bone[J]. J Biomed Mater Res B Appl Biomater, 2016, 104(5): 960-967.
[12]Zhu Q, Kingwell S, Li Z, et al. Enhancing pedicle screw fixation in the aging spine with a novel bioactive bone cement: aninvitrobiomechanical study[J]. Spine (Phila Pa 1976), 2012, 37(17): E1030-1037.
[13]Chen LH, Tai CL, Lai PL, et al. Pullout strength for cannulated pedicle screws with bone cement augmentation in severely osteoporotic bone: influences of radial hole and pilot hole tapping[J]. Clin Biomech (Bristol, Avon), 2009, 24(8): 613-618.
[14]Rollinghoff M, Siewe J, Eysel P,et al . Pulmonary cement embo-lism after augmentation of pedicle screws with bone cement[J]. Acta Orthop Belg, 2010, 76(2): 269-273.
(2015-11-20收稿)
(本文编辑:刘淑萍)
Polymethylmethacrylate augmentation of bone cement-injectable cannulated pedicle screws for the treatment of degenerative lumbar diseases with osteoporosis
SUN Hao-lin, LI Chun-de△, YANG Ze-chuan, YI Xiao-dong, LIU Hong, LU Hai-lin, LI Hong, WANG Yu
(Department of Orthopedics, Peking University First Hospital, Beijing 100034,China)
Objective: To describe the application of polymethylmethacrylate augmentation of bone cement-injectable cannulated pedicle screws for the treatment of degenerative lumbar diseases with osteoporosis. Methods: Observation group included 14 cases of degenerative lumbar diseases with osteoporosis received polymethylmethacrylate augmentation of bone cement-injectable cannulated pedicle screws from November 2014 to July 2015, control group included 12 cases of degenerative lumbar diseases with osteoporosis received polymethylmethacrylate augmentation with traditional pedicle screws.The operation time, blood loss, number of pedicle screws and number of augmented pedicle screws in the two groups were compared. The bone cement leakage and pulmonary bone cement embolism in the two groups were also compared. The fusion rate and pedicle screws loosening by lumbar X ray and dynamic X ray were evaluated. The clinical results were assessed by visual analog scale (VAS) of pain on lumbar and lower limbers, lumbar Japanese Orthopaedic Association scores (JOA), Prolo functional scores and Oswestry disability (ODI) scores. Results: Differences of operation time and blood loss in the two groups were not statistically significant. The average number of pedicle screws was 9.9±4.7 and the average number of augmented pedicle screws was 5.9±2.6 in observation group while the average number of pedicle screws was 7.1±2.8 and the average number of augmented pedicle screws was 3.0±1.9 in control group. The ratio of augmented pedicle screws was higher in observation group than in control group (0.69±0.30vs.0.47±0.30,P<0.05). The bone cement leakage rate was lower in observation group than in control group (5/83vs. 12/42,P<0.01). All the cases in observation group were without leakage to the interspinal canal while one case in control group suffered from bone cement leakage to the interspinal canal with augmentation of 3 pedicle screws. The follow up period was (10.6±2.3) months in observation group and (36.5±7.2) months in control group. In final follow up, no case with non-fusion or pedicle screws loosening was found in both groups. Lumbar VAS, lower limbers VAS, lumbar JOA scores, Prolo functional scores and ODI scores were all better than pre-operation (P<0.01). Conclusion: Polyme-thylmethacrylate augmentation of bone cement-injectable cannulated pedicle screws for the treatment of degenerative lumbar diseases with osteoporosis was effective, with simple working processes and lower risk of bone cement leakage. The short-term clinical result was good.
Cannulated pedicle screws; Bone cement; Osteoporosis; Degenerative lumbar disease
时间:2016-10-31 16:28:49
http://www.cnki.net/kcms/detail/11.4691.R.20161031.1628.026.html
R687.3
A
1671-167X(2016)06-1019-07
10.3969/j.issn.1671-167X.2016.06.017
△Corresponding author’s e-mail, lichunde@medmail.com.cn

