非典型性脑膜瘤及恶性脑膜瘤预后的相关因素分析
王宏昭 赵彦标 高 超 马 琳 王焕宇 黄 楹(通讯作者)
1)天津海滨人民医院神经外科 天津 300280 2)天津市环湖医院神经外科十四病区 天津 300000
·论著·
非典型性脑膜瘤及恶性脑膜瘤预后的相关因素分析
王宏昭1)赵彦标1)高 超1)马 琳2)王焕宇2)黄 楹2)(通讯作者)
1)天津海滨人民医院神经外科 天津 300280 2)天津市环湖医院神经外科十四病区 天津 300000
目的 总结非典型性脑膜瘤(atypical meningioma,AM)及恶性脑膜瘤治疗中的经验,分析与其预后相关的主要临床因素。方法 整理2004-10—2014-02就诊于我院的96例非典型性及恶性脑膜瘤患者的相关资料,包括性别、年龄等一般资料及远期生活质量评分(Karnofsky performance scale score,KPS评分)、生存期(overall survival,OS)、无进展生存期(progression-free survival,PFS)、病理结果等。结果 96例患者中68例非典型性脑膜瘤和28例恶性脑膜瘤。80.9%非典型性脑膜瘤患者和67.9%恶性脑膜瘤患者手术达到Simpson Ⅰ~Ⅲ级切除;31例(44.1%)非典型性脑膜瘤患者和19例(71.4%)恶性脑膜瘤患者术后进行放疗。中位随访时间25个月,恶性脑膜瘤患者总生存期较非典型性脑膜瘤更短,手术结合术后放疗的无进展生存期长于单纯手术治疗。结论 对于非典型性脑膜瘤及恶性脑膜瘤,手术全切肿瘤非常重要,且术后放疗可延长患者生存期。
非典型性脑膜瘤;恶性脑膜瘤;手术治疗;放疗
脑膜瘤是成年人原发脑肿瘤中最常见的,发生率约6/100 000,约占所有脑部肿瘤的33%[1],大多数脑膜瘤(90%)为良性,经手术全切后预后良好。但4.7%~7.2%的脑膜瘤为非典型性脑膜瘤和恶性脑膜瘤[2],其中非典型性脑膜瘤属于WHOⅡ级肿瘤,复发率较高(5 a复发率达40%)。即使经手术全切(SimpsonⅠ~Ⅲ级)无论术后是否进行放疗其复发率高达35%~75%。放疗对于非典型性脑膜瘤和恶性脑膜瘤是一种很好的辅助疗法,但具体哪些患者应进行术后放疗到目前仍无统一意见。本研究回顾分析非典型性脑膜瘤和恶性脑膜瘤患者的特征及影响其预后的因素,现报告如下。
1 资料和方法
1.1 一般资料 回顾性分析2004-01—2014-02在天津市环湖医院住院并手术治疗的患者96例,其中非典型性脑膜瘤68例,恶性脑膜瘤28例。通过住院管理系统获得患者基本资料,包括性别、年龄、KPS评分(根据表1进行计算)、病理结果及有无骨质侵犯等。肿瘤切除程度通过手术录像和术后影像资料确定。根据Simpson分级(见表2)对患者手术切除情况进行分类:Simpson Ⅰ~Ⅲ级认为肿瘤全切,Simpson Ⅳ级认为次全切。非典型性脑膜瘤指WHO 2000 Ⅱ级脑膜瘤,恶性脑膜瘤指WHO 2000 Ⅲ级脑膜瘤(根据WHO 2007中枢神经系统肿瘤分类系统)。
术后放疗患者自放疗结束后开始随访,随访2~8 a。所有患者术后3个月、6个月及1~2 a进行CT和(或)MRI扫描对其病情进行影像学评估。神经病学预后通过生存期(overall survival,OS)和无进展生存期(progression-free survival,PFS)评估。随访期间若复查头颅MRI出现新发病灶认为肿瘤复发。
1.3 统计学分析 运用SPSS 17.0统计学软件分析。计量变量符合正态分布使用独立样本t检验,不符合正态分布使用非参数检验,分类变量进行卡方检验,对肿瘤性质、是否全切及是否放疗等进行单因素Cox生存分析。P<0.05为差异有统计学意义。

表1 远期生活质量评估
注:换算方法:90~100=5分;60~80=4分;40~50=3分;10~30=2分;0=1分

表2 脑膜瘤切除程度 (Simpson切除标准)
2 结果
2组年龄、KPS评分、肿瘤体积和是否放疗等差异有统计学意义。非典型性脑膜瘤平均患病年龄54.3岁,高于恶性脑膜瘤(50.9岁,P<0.01)。非典型性脑膜瘤患者中位KPS评分90,高于恶性脑膜瘤患者(P<0.01)。以肿瘤最长径统计肿瘤体积发现,恶性脑膜瘤平均最长径6.36 cm,明显长于非典型性脑膜瘤(5.89 cm,P=0.019)。19例恶性脑膜瘤患者术后进行放疗,31例非典型性脑膜瘤患者进行放疗(P=0.011),而其余因素,如性别、肿瘤位置、症状、颅骨侵犯等2组间差异均无统计学意义(P>0.100)。见表3。86.5%非典型性脑膜瘤患者达肿瘤全切,而恶性脑膜瘤患者为78.6%。非典型性脑膜瘤患者肿瘤切除情况及术后生存期和无进展生存期见表4,恶性脑膜瘤患者肿瘤切除情况及术后生存期和无进展生存期见表5。
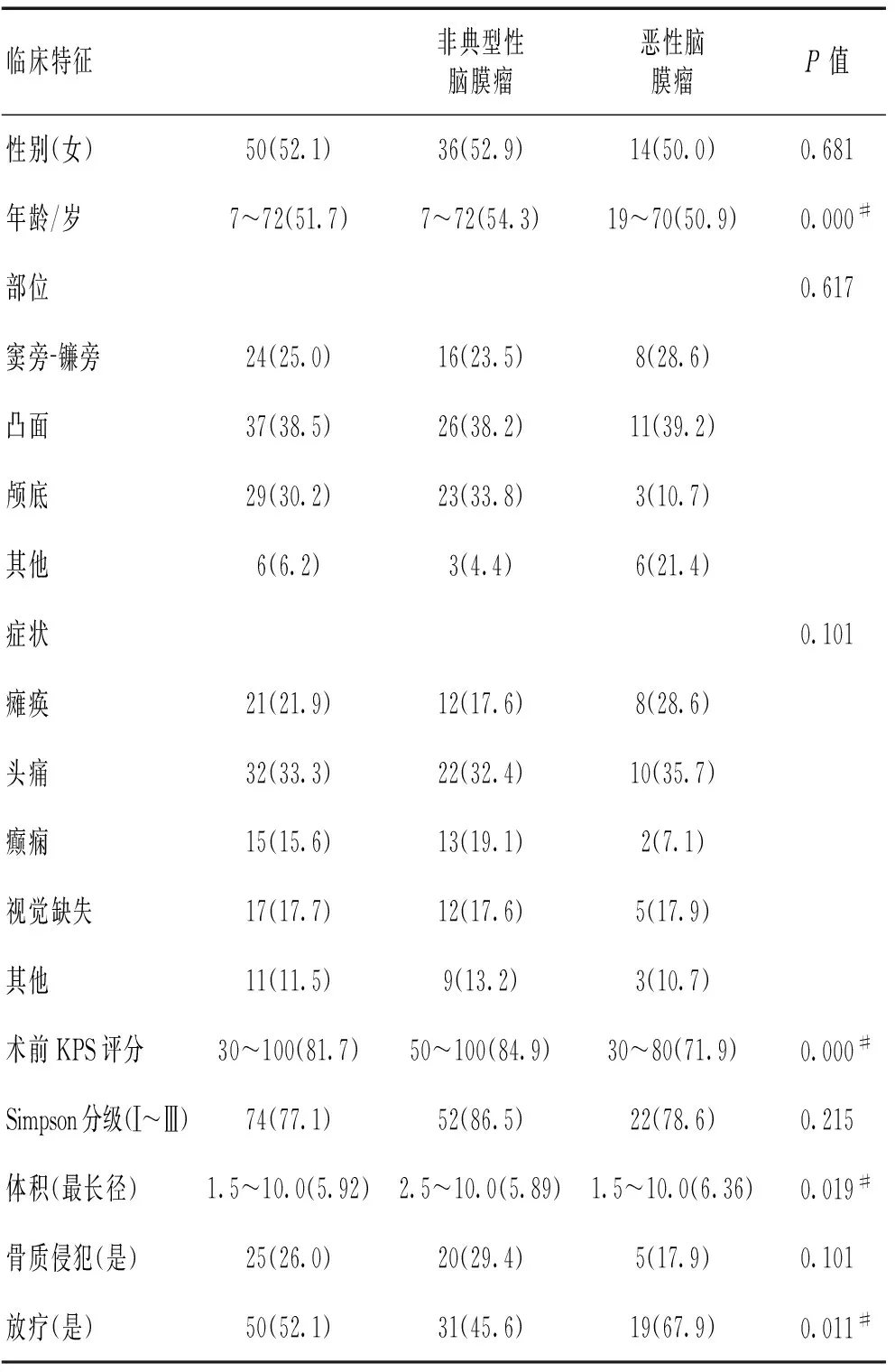
表3 96例非典型性脑膜瘤和恶性脑膜瘤临床特征
注:#P<0.05

表4 非典型性脑膜瘤患者资料
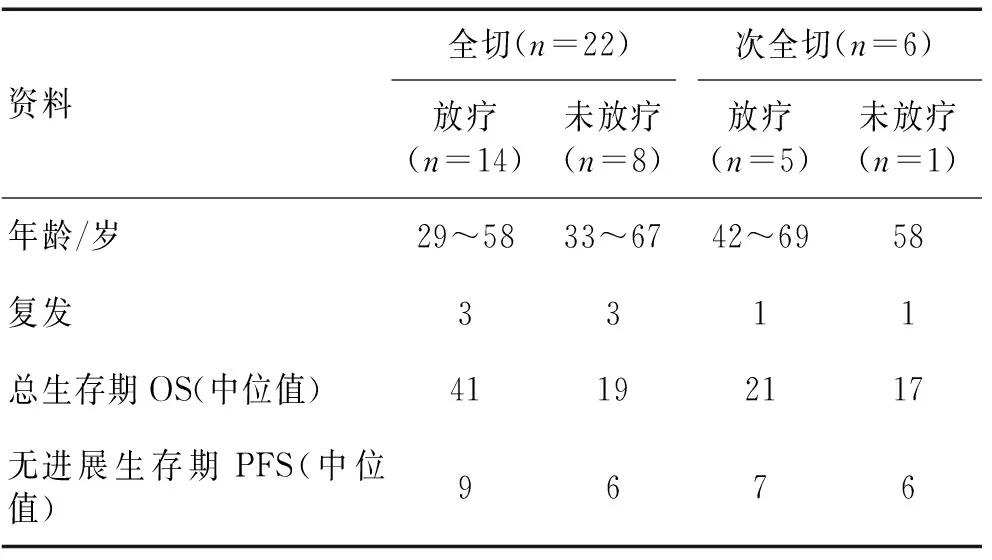
表5 恶性脑膜瘤患者资料

表6 多个因素与患者预后的Cox生存分析结果

图1 放疗与否对患者生存的影响

图2 是否全切对患者生存的影响
3 讨论
本研究显示,非典型性脑膜瘤患者中以瘫痪为主要症状的KPS评分低于其他症状患者,总生存期长于恶性脑膜瘤患者(P<0.01)。非典型性脑膜瘤患者中,KPS评分高于80多提示预后较好(P<0.05),但在恶性脑膜瘤组未见明显相关性。Palma等[1]报道了一组术后经放疗再次复发的脑膜瘤患者(42例Ⅱ级,29例Ⅲ级)。总10 a生存率分别为79%(非典型性脑膜瘤)和34%(恶性脑膜瘤)(P<0.01);中位复发前生存期为11.9 a和2 a。尽管如此,非典型性脑膜瘤患者预后很差,中位生存期少于2 a[3]。本研究发现,恶性脑膜瘤患者预后较非典型性脑膜瘤患者更差。
手术治疗为非典型性脑膜瘤及恶性脑膜瘤患者首选治疗方法。研究表明,无论良性或恶性脑膜瘤,术中全切能更好地控制原发病灶复发[4]。Jaaskelaien 等[5]报道,Simpson Ⅱ级切除复发率是Ⅰ级切除的2倍,因此,建议SimpsonⅠ级切除可以给患者带来更好预后。本研究还发现,女性患者复发率是男性患者的2倍,而目前性别或雌激素在复发过程中是否起一定作用仍需要进一步分析。2组间其他因素,如肿瘤位置、症状、骨质侵犯差异均无统计学意义。肿瘤位置差异无统计学意义,不等同于2组间肿瘤切除率存在一定关系(非典型性脑膜瘤为80.9%,恶性脑膜瘤为67.5%)。其中一个原因是在同一位置,非典型性脑膜瘤相对恶性脑膜瘤更容易切除,且恶性脑膜瘤往往侵袭脑组织,也因此更难切除。
本研究显示,与患者预后相关的主要因素为肿瘤的病理类型、是否全切及是否放疗(表6)。本研究中无论在非典型性脑膜瘤还是恶性脑膜瘤患者中,全切患者总生存期均长于次全切患者(图1)。恶性脑膜瘤患者中全切组无进展生存期长于次全切组,但非典型性脑膜瘤患者全切组中位无进展生存期期与次全切组相比差异无统计学意义。Palma通过多因素相关性分析指出,根治性切除与患者生存期延长存在显著联系。Goyal等[6]总结全切患者的生存期和无进展生存期均长于次全切,因此建议全切以延长生存期;同时,无论术中是否全切,我们均建议患者术后进行放疗。对于次全切患者术后需联合放疗的研究比较明确[2]。目前,非典型性脑膜瘤术后放疗已成为提高患者生存率的常用方法。有学者建议对于恶性脑膜瘤,无论是否全切均应术后进行放疗[2,7]。全切患者术后放疗可以显著提高患者生存期(图2)。该研究中恶性脑膜瘤术后放疗预后有较好改善(P<0.05)。但在非典型性脑膜瘤患者组中,放疗与否与无进展生存期和总生存期无明显关系。也有研究认为,本方案不适用于全切的非典型性脑膜瘤[8]。Modha和Gutin提到术中全切的非典型性脑膜瘤患者无论是否存在骨质侵犯均需联合放疗。但本研究中非典型性脑膜瘤患者术后放疗在无进展生存期和总生存期方面均未见显著差异(P>0.05)。
脑膜瘤分级中是否应该考虑骨质侵犯和脑组织侵犯仍存在争议[9]。Ho等[10]报道,非典型性脑膜瘤患者如出现骨质侵犯多预后不良(P<0.01)。尽管本研究未发现显著差异,也提示骨质侵犯的非典型性脑膜瘤患者预后不良。如果肿瘤在局部侵犯可分离,我们会建议患者术后继续放疗,以改善患者预后。
根据WHO 2000分级,非典型性脑膜瘤(Ⅱ级)4/10的高倍视野中存在有丝分裂,而恶性脑膜瘤(Ⅲ级)则是典型恶性肿瘤的组织学结果或10×高倍视野中20个存在有丝分裂[11]。因此,当非典型性脑膜瘤病理染色结果提示10×高倍视野中有将近20个有丝分裂时,其恶性程度相对更高[12]。Perry等[13]经过总结发现,MIB-1 L1(label index)相关研究发现,2.1%~9.3%的非典型性脑膜瘤和11.0%~16.3%的恶性脑膜瘤,提出非典型性脑膜瘤和恶性脑膜瘤MIB- L1 表达差异的界限可能为10%[14]。本研究未发现类似结果,仍需要进一步研究。
总之,非典型性脑膜瘤和恶性脑膜瘤由于复发率高,病死率高,因此治疗难度大。非典型性脑膜瘤和恶性脑膜瘤治疗时应尽可能全切肿瘤,因复发肿瘤相对原发肿瘤更容易复发。恶性脑膜瘤患者术后不管是否全切术后应立即放疗。而非典型性脑膜瘤术后放疗前应对其症状、KPS评分、原发病灶、继发病灶进行分析。不过,由于本研究病例数较少,不足以证明非典型性脑膜瘤和恶性脑膜瘤术后放疗的效果,需要进一步深入的临床研究验证术后放疗的效果和意义。
[1] Palma L,Celli P,Franco C,et al.Long-term prognosis for atypical and malignant meningiomas:a study of 71 surgical cases[J].J Neurosurg,1997,86(5):793-800.
[2] Dziuk TW,Woo S,Butler EB,et al.Malignant meningioma:an indication for initial aggressive surgery and adjuvant radiotherapy[J].J Neuro-oncol,1998,37(2):177-188.
[3] Louis DN,Ohgaki H,Wiestler OD,et al.The 2007 WHO classification of tumours of the central nervous system[J].Acta Neuropathol,2007,114(2):97-109.
[4] Hug EB,Devries A,Thornton AF,et al.Management of atypical and malignant meningiomas:role of high-dose,3D-conformal radiation therapy[J].J Neuro-oncol,2000,48(2):151-160.
[5] Jääskeläinen J,Haltia M,Servo A.Atypical and anapla-stic me-ningiomas:Radiology,surgery,radiotherapy,and outcome[J].Surg Neurol,1986,25(3):233-242.
[6] Goyal LK,Suh JH,Mohan DS,et al.Local control and overall survival in atypical meningioma:a retrospective study[J].Int J Radiat Oncol Biol Phys,2000,46(1):57-61.
[7] Modha A,Gutin PH.Diagnosis and treatment of atypical and anaplastic meningiomas:a review[J].Neurosurgery,2005,57(3):538-550.
[8] Milosevic MF,Frost PJ,Laperriere NJ,et al.Radiothera-py for atypical or malignant intracranial meningioma[J].Int J Radiat Oncol Biol Phys,1996,34(34):817-822.
[9] Vranic A,Popovic M,Cör A,et al.Mitotic count,brain invasion,and location are independent predictors of recurrence-free survival in primary atypical and malignant meningiomas:a study of 86 patients[J].Neurosurgery,2010,67(4):1 124-1 132.
[10] Ho DM,Hsu CY,Ting LT,et al.Histopathology and MIB-1 labeling index predicted recurrence of meningiomas:a proposal of diagnostic criteria for patients with atypical meningioma[J].Cancer,2002,94(5):1 538-1 547.
[11] Pearson BE,Markert JM,Fisher WS,et al.Hitting a moving target:evolution of a treatment paradigm for atypical meningiomas amid changing diagnostic criteria[J].Neurosurg Focus,2008,24(5):E3.
[12] Bruna J,Brell M,Ferrer I,et al.Ki-67 proliferative index predicts clinical outcome in patients with atypical or anaplastic meningioma[J].Neuropathology,2007, 27(2):114-120.
[13] Perry A,Stafford SL,Scheithauer BW,et al.Men-ingioma gr-ading:an analysis of histologic parameters[J].Am J Surg Pathol,1997,21(12):1 455-1 465.
[14] Kasuya H,Kubo O,Tanaka M,et al.Clinical and radiological features related to the growth potential of meningioma[J].Neurosurg Rev,2006,29(4):296-297.
(收稿2016-08-06)
Prognostic factors for atypical or malignant meningioma post-surgery
WangHongzhao*,ZhaoYanbiao,GaoChao,MaLin,WangHuanyu,HuangYing
*DepartmentofNeurosurgery,TianjinHaibinPeople'sHospital,Tianjin300280,China
Objective To summarize the experience in managing patients with an atypical or malignant meningioma in our hospital,with a specific focus on determining the prognostic factors for treatment outcome.Methods Ninety-six patients from October 2004 to February 2014 with atypical or malignant meningioma were treated in our hospital.The general material including gender,age and clinical material including Karnofsky Performance Scale score,overall survival,progression-free survival were collected for further study.Results Of all the 96 patients,68 cases were atypical meningioma and 28 cases were malignant meningioma.Total resection(Simpson grade Ⅰ-Ⅲ) was achieved 80.9% of atypical meningioma(n=52) and 67.9% of malignant meningioma(n=12).31(44.1%) patients underwent in the atypical group underwent radiotherapy after surgery,while 19(71.4%) patients underwent radiotherapy in the malignant group.The median follow-up duration of all 96 patients was 25 months.The malignant meningioma group had lower overall survival.Progression-free survival for patients in the malignant group who received postoperative radiotherapy was longer than that for those who did not receive radiotherapy.Conclusion Total resection of the tumor is important in the atypical and malignant meningioma groups.Also,radiotherapy after surgery could extend the life of patients.
Atypical meningioma;Malignant meningioma;Surgery;Radiotherapy
R739.41
A
1673-5110(2017)03-0001-04

