深度、中度和浅度麻醉对老年全身麻醉患者术后认知功能的影响对比
王靖++石磊++田先树
[摘要]目的 探討深度、中度和浅度麻醉对老年全身麻醉患者术后认知功能的影响。方法 选取2014年2月~2017年2月于我院进行全身麻醉下择期胃肠道肿瘤手术的69例老年患者,随机分为L组、M组及D组,各23例。L组行浅度麻醉,M组行中度麻醉,D组行深度麻醉。比较三组的麻醉时间、补液量、出血量、定向力恢复时间以及不同时期的心率(HR)、平均动脉压(MAP)、POCD发生率、和手术前后的MMSE评分。结果 三组的麻醉时间、补液量、出血量比较,差异无统计学意义(P>0.05)。D组的定向力恢复时间显著长于L组和M组,差异有统计学意义(P<0.05)。D组插管前、术中1 h以及术中2 h的HR、MAP均显著低于L组和M组,差异有统计学意义(P<0.05)。三组定向力恢复后30 min的HR、MAP比较,差异无统计学意义(P>0.05)。三组插管前、术中1 h及术中2 h的HR、MAP均显著低于诱导前,差异有统计学意义(P<0.05)。D组术后24、48 h的POCD发生率均显著低于L组和M组,差异有统计学意义(P<0.05)。M组术后24、48 h的POCD发生率显著低于L组,差异有统计学意义(P<0.05)。三组术后1周的MMSE评分均显著低于术前,差异有统计学意义(P<0.05)。L组和M组术后3个月的MMSE评分低于术前,差异有统计学意义(P<0.05)。D组术后3个月的MMSE评分与术前比较,差异无统计学意义(P>0.05)。结论 对老年全身麻醉患者而言,深度麻醉能够有效降低老年患者的POCD发生率,相对于其他麻醉深度而言,其对患者的认知功能会影响较小。
[关键词]麻醉深度;认知功能;全身麻醉
[中图分类号] R614.2 [文献标识码] A [文章编号] 1674-4721(2017)06(b)-0120-04
[Abstract]Objective To explore the influence of depth,moderate and superficial anesthesia on postoperative cognitive function in elderly patients undergoing general anesthesia.Methods 69 elderly patients scheduled to undergo elective gastrointestinal tumor surgery under general anesthesia in our hospital from February 2014 to February 2017 were selected and randomly divided into group L,group M and group D,23 cases in each group.Group L was given superficial anesthesia,group M was given moderate anesthesia,and group D was given deep anesthesia.The time of anesthesia,the amount of fluid infusion,the amount of bleeding,the recovery time of the directional force,the heart rate (HR),the mean arterial pressure (MAP),the incidence rate of POCD and the MMSE score before and after the operation were compared between the three groups.Results There was no significant difference in the time of anesthesia,the amount of fluid infusion and the amount of bleeding between the three groups (P>0.05).The recovery time of directional force in group D was significantly longer than that in group L and group M,with significant difference (P<0.05).The level of HR,MAP before intubation,1 hour and 2 hours during the operation in group D were significantly lower than those in group L and group M,with significant difference (P<0.05).There was no significant difference in the level of HR and MAP after the restoration of the directional force at 30 min between the three groups (P>0.05).The level of HR and MAP before intubation,1 hour and 2 hours during the operation in the three groups were significantly lower than those before induction,with significant difference (P<0.05).The incidence rate of POCD at 24 hours and 48 hours after operation in group D was significantly lower than that in group L and group M,with significant difference (P<0.05).The incidence rate of POCD at 24 hours and 48 hours after operation in group M was significantly lower than that in group L,with significant difference (P<0.05).The MMSE scores at 1 week after operation in the three groups was significantly lower than that before the operation,with significant difference (P<0.05).The MMSE score at 3 months after operation in group L and group M was lower than that before operation,with significant difference(P<0.05).There was no significant difference in MMSE score in group D between before operation and at 3 months after operation(P>0.05).Conclusion For elderly patients with general anesthesia,deep anesthesia can effectively reduce the incidence rate of POCD in elderly patients,compared with other depth of anesthesia,the patient′s cognitive function will be less affected.
[Key words]Depth of anesthesia;Cognitive function;General anesthesia
近年来,人口老龄化成为了我国面临的一大严峻挑战,老年患者术后出院生活质量的保障更是牵动着很多人的心弦,但是术后认知障碍(POCD)却对此产生了极大的威胁。POCD是一种表现为抑郁、焦虑、记忆损伤、精神错乱以及认知能力、交流技巧和社会交际能力出现障碍的疾病,其主要是指患者在手术麻醉中出现的注意力、思维等认知能力恢复减慢的现象[1]。虽然老龄是POCD发生的独立危险因素已经得到了大家的普遍认可,也有人通过实验结果提出其和手术麻醉深度并没有直接的关联[2],但也有大量研究显示,通过维持术中BIS在30~40之间能够对患者的认知功能恢复起到积极的作用[3]。为了探讨深度、中度和浅度麻醉对老年全身麻醉患者术后认知功能的影响,我院选取69名进行全身麻醉下择期胃肠道肿瘤手术的老年患者进行研究,现报道如下。
1资料与方法
1.1一般资料
选取2014年2月~2017年2月于我院进行全身麻醉下择期胃肠道肿瘤手术的69名老年患者,随机分为L组、M组以及D组,各23例,其术中脑电双频指数(BIS)分别维持在51~60、41~50、31~40之间。L组中,男12例,女11例;年龄66~79岁,平均(70.8±4.3)岁;体重47~68 kg,平均(52.2±7.3)kg;按照美国麻醉医师协会(ASA)进行分级,其中Ⅰ级16例,Ⅱ级7例。M组中,男10例,女13例;年龄67~77岁,平均(70.3±4.6)岁;体重45~71 kg,平均(51.8±6.9)kg;ASA分级:Ⅰ级15例,Ⅱ级8例。D组中,男13例,女10例;年龄67~78岁,平均(71.6±4.1)岁;体重49~70 kg,平均(52.8±7.1)kg;ASA分级:Ⅰ级17例,Ⅱ级6例。三组的性别、年龄、体重以及ASA分级等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2排除标准
①患有心理及中枢神经系统疾病;②视听障碍患者;③无法进行访视交流的患者,例如术后被直接送往ICU病房;④药物依赖患者;⑤患者长期使用抑郁、镇静药物。
1.3麻醉方法
L组行浅度麻醉,M组行中度麻醉,D组行深度麻醉。术前30 min给予患者肌内注射0.5 mg阿托品+100 mg苯巴比妥钠。进入手术室后,通过左侧桡动脉穿刺进行有创血压的测量,并对患者的血氧饱和度(SpO2)、平均动脉压(MAP)、心电图(ECG)以及心率(HR)进行监测。使患者面罩吸氧并持续3 min,再进行静脉诱导,按0.02 mg/kg咪达唑仑、0.1~0.2 mg/kg依托咪酯、0.15~0.30 μg/kg舒芬太尼以及0.2 mg/kg顺式阿曲库铵进行诱导。待患者肌颤后,立即进行气管插管,并连接麻醉机。术中使用1.5%~3.0%七氟醚和0.1~0.2 μg/(kg·h)舒芬太尼维持麻醉。术中控制气体流量维持在2 L/min,呼气末二氧化碳分压为35~45 mmHg,并根据BIS来对七氟醚浓度进行调整。此外,患者心率<50次/min时,立即给予患者静脉注射阿托品0.3 mg,并立刻吸入8 L/min纯氧以彻底清除所吸入的麻醉药物。当患者血压不足90/60 mmHg时,立即给予患者静脉注射。距离手术结束还有10 min时停止给予七氟醚。当患者能够睁眼并听从医生指令,呼吸16~25次/min时,拔除气管导管。
1.4监测指标
①记录患者的麻醉时间、补液量、出血量以及定向力恢复时间,当患者能够准确描述出自己的姓名、年龄、家庭住址、职业等基本信息时可认为患者定向力恢复。②记录患者麻醉诱导前、插管前、术中1 h、术中2 h以及定向力恢复后30 min的HR、MAP。③手术前、术后1周和术后3个月进行MMSE评分并记录术后POCD发生率。MMSE评分量表共有5项(30分),其中记忆力和回忆能力各3分,注意力和计算能力共5分,语言能力9分以及定向力10分,该量表与患者的文化水平有密切关联,一般认为初中及其以上文化水平的正常人应该不低于24分,小学文化水平的人不低于20分,文盲不低于17分。当患者低于其相对应的正常值时,即可判断患者的认知功能出现障碍。
1.5统计学方法
采用SPSS 20.0统计学软件对数据进行分析,计量资料采用均数±标准差(x±s)表示,采用t检验,计数资料采用χ2检验,等级资料采用秩和检验,以P<0.05为差异有统计学意义。
2结果
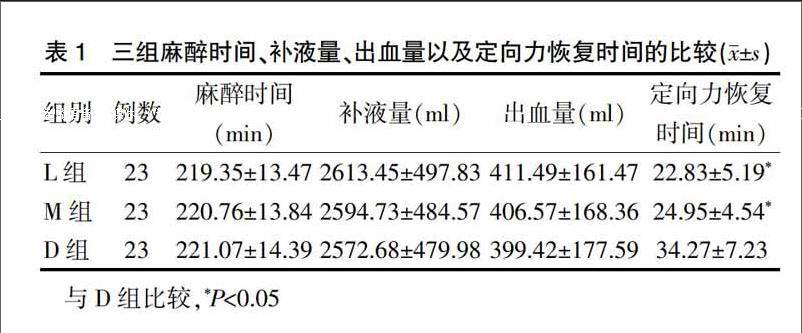
2.1三组麻醉时间、补液量、出血量以及定向力恢复时间的比较
三组的麻醉时间、补液量、出血量比较,差异无统计学意义(P>0.05)。D组的定向力恢复时间显著长于L组和M组,差异有统计学意义(P<0.05)(表1)。
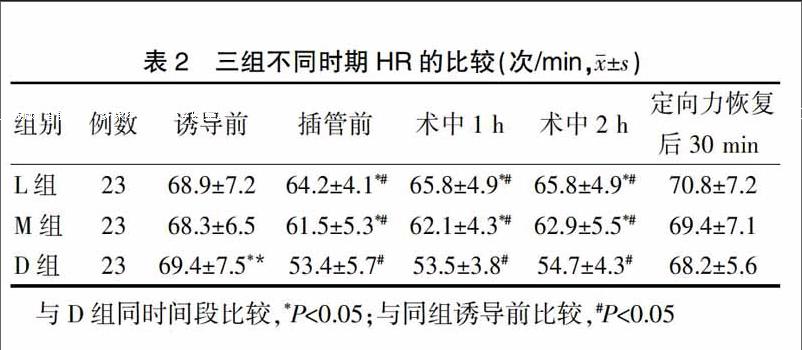
2.2三组不同时期HR的比较
D组插管前、术中1 h以及术中2 h的HR均显著低于L组和M组,差异有统计学意义(P<0.05)。三组定向力恢复后30 min的HR比较,差异无统计学意义(P>0.05)。三組插管前、术中1 h及术中2 h的HR均显著低于诱导前,差异有统计学意义(P<0.05)(表2)。
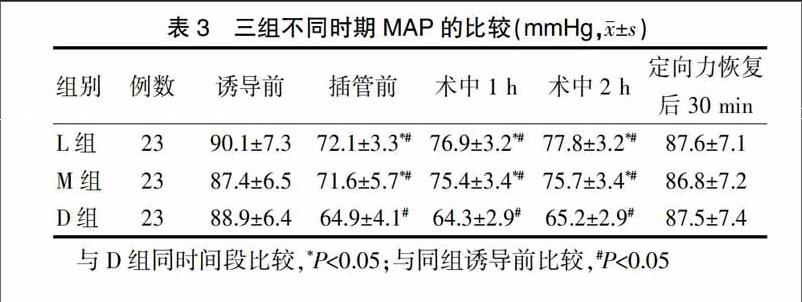
2.3三组不同时期MAP的比较
D组插管前、术中1 h以及术中2 h的MAP均显著低于L组和M组,差异有统计学意义(P<0.05)。三组定向力恢复后30 min的MAP比较,差异无统计学意义(P>0.05)。三组插管前、术中1 h及术中2 h的MAP均显著低于诱导前,差异有统计学意义(P<0.05)(表3)。
2.4三组术后24、48 h POCD发生率的比较
D组术后24、48 h的POCD发生率均显著低于L组和M组,差异有统计学意义(P<0.05)。M组术后24、48 h的POCD发生率显著低于L组,差异有统计学意义(P<0.05)(表4)。
2.5三组术前、术后1周和术后3个月MMSE评分的比较
三组术后1周的MMSE评分均显著低于术前,差异有统计学意义(P<0.05)。L组和M组术后3个月的MMSE评分低于术前,差异有统计学意义(P<0.05)。D组术后3个月的MMSE评分与术前比较,差异无统计学意义(P>0.05)(表5),提示其已经恢复到术前水平。
3讨论
人口老龄化已经成为包括我国在内的很多国家亟待解决的重大社会问题,随之而来的老年人就医问题也成为了人们关切的重点。虽然现代医疗技术的提高为治疗老年疾病带来了福音,但大量研究证实,老年患者进行全身麻醉后手术极易引起POCD,老年人术后POCD的发病率高达20%~30%,并且近年来其发生率仍在不断上升[4]。
根据美国精神病学会对其的定义,可以发现POCD实际上是一种短暂性器质性脑综合征,其可表现为记忆、注意、知觉、定向、睡眠以及精神运动性行为障碍。虽然目前人们并不十分了解PCOD的发病机制,但已有大量的研究显示,该病会损害患者的语言能力和记忆力,改变人格,严重者甚至导致患者不能自理,给老年患者术后生活造成了极大的影响,给家庭和社会带来了极大的负担[4]。
目前有学者提出,POCD的发生主要与患者的年龄、心理因素、营养情况、长期服用药物情况、低血压、脑血管微栓子、电解质紊乱以及手术过程中造成的创伤和患者自身的应激反应有重要关联[5-6],该病实际上是多因素、多渠道、相互影响、综合作用导致的结果[7]。
此外,麻醉在POCD发生、发展过程中起的作用也得到了越来越多人的关注。虽然无论是静脉滴注的麻醉药物还是吸入麻醉药物,其可能会在一定程度上对神经系统的病变起到缓解作用,但与此同时,其也能在一定程度上导致该类病变的发生。有国内的学者通过细胞培养以及动物实验发现麻醉药物能够使神经变性、诱导神经细胞的凋亡、激活半胱天冬酶以及导致β-淀粉样蛋白(Aβ)沉积,其中Aβ能够最终导致患者的认知功能受到损伤[8]。有些学者进一步提出麻醉能够引起POCD与包括Aβ在内的各种生化标志物、载脂蛋白E基因、中枢胆碱能系统紊乱以及炎症反应有着极为密切的联系[9]。
另外,麻醉药物的分子量大小也和POCD的发生有着十分密切的关系,据国外有关研究报道,对于阿尔兹海默病患者,Aβ在其发生中发挥着重要的作用[10]。Aβ不仅能够对乙酰胆碱的合成起到抑制阻碍作用,而且其神经元毒性比较大,会通过促进炎性因子的释放而导致中枢炎症反应。对于Aβ而言,虽然其能够有效阻遏分子量较大的麻醉药物,但对于分子量较小的麻醉药物则不能起到阻碍作用,从而被诱导集聚,进而发生POCD。
目前,国际上对术后认知功能的判断最常使用的方法是韦氏记忆量表和MMSE进行评分。而MMSE因为能够成功克服意识不清和情绪异常对结果造成的人为误差,操作简便、可信度高等诸多优点,成为最受青睐的评价方法[11]。临床上用来监测麻醉深度的最常用的指标为BIS,其能够有效对患者的意识状态进行反映,便于医务人员准确控制麻醉药物的剂量,进而有效改善患者手术之后的麻醉苏醒质量。国内外有研究报道[12-13],使用BIS对麻醉进行监测后,可以降低八成以上麻醉中知晓的发生。
本研究结果显示,虽然三组的麻醉时间、补液量、出血量均不具有显著差异,但D组的定向力恢复时间却显著长于L组和M组。将三组麻醉诱导前、插管前、术中1 h、术中2 h以及定向力恢复后30 min的HR及MAP进行比较,发现除定向力恢复后30 min外,三组的差异性不明显,其余时间段D组患者的HR及MAP均显著低于L组和M组。此外三组患者在插管前、术中1 h以及术中2 h的HR及MAP均显著低于诱导前。分别比较术后24 h和术后48 h患者POCD发生率,发现两个时间段内D组的POCD发生率均显著低于L组和M组,同时M组的POCD发生率也显著高于L组,与吴平蕾[14]的研究结果不谋而合。通过MMSE评分,分别于术前、术后1周、术后3个月对患者的认知功能进行评分,发现术前三组患者的评分比较,差异无统计学意义;三组术后1周的MMSE评分显著低于术前;L组和M组术后3个月的MMSE评分低于术前,差异有统计学意义(P<0.05);D组术后3个月的MMSE评分与术前比较,差异无统计学意义(P>0.05),已经恢复到术前水平。
研究显示,减轻患者在手术中的应激反应能够有效降低POCD的发生率,应激反应与患者血液中肾上腺素、皮质醇以及去甲肾上腺素等物质的浓度有着密切联系,而深度麻醉恰恰可以有效降低以上物质的浓度[15],这与本研究结果不谋而合。
综上所述,相对于轻度麻醉和中度麻醉而言,中度麻醉能够有效降低老年患者全身麻醉手术后POCD的发生率,是一种值得醫务人员重视的现象,在今后的临床实践中值得进一步研究和推广。
[参考文献]
[1]李凤英,龙绍祥.全麻合并腰-硬麻醉对老年患者术后认知功能的影响分析[J].中国医药科学,2013,3(1):115-116.
[2]王毅源,陈元良,胡崇辉.不同麻醉深度对腹腔镜胆囊切除术老年患者认知功能及应激反应的影响[J].全科医学临床与教育,2014,12(4):392-394.
[3]郝冬,郜冶,张锦.不同麻醉深度对老年患者术后认知功能障碍发生的影响[J].中华麻醉学杂志,2014,34(2):251-252.
[4]陈灵科,郑丽,吴广喜,等.60岁以上行髋关节或膝关节置换术患者术后认知功能障碍的发生率和危险因素[J].上海医学,2016,39(2):80-84.
[5]周汉鲲,曹春远,姜春浩.老年患者术中血压调控对其术后认知功能的影响[J].中国老年学杂志,2013,33(18):4428-4430.
[6]刘聚堂.硬膜外阻滞对老年胃癌全身麻醉下根治术后患者认知的影响[J].中国当代医药,2014,21(27):90-92.
[7]王更娃.不同麻醉和镇痛方法对老年患者非心脏手术后早期认知功能的影响[J].北京大学学报(医学版),2016, 10(3):510-514.
[8]何苗,罗艳,于布为.术后认知功能障碍与阿尔茨海默病的研究进展[J].上海医学,2014,37(10):893-897.
[9]徐亚杰,鲍红光.阿尔茨海默病与术后认知功能障碍关系的研究进展[J].山东医药,2014,54(37):99-102.
[10]陈怡霏,段晓霞,张官鹏,等.体外循环术POCD患者血清GDNF、S100β和Aβ含量检测对病情评估的价值[J].临床和实验医学杂志,2017,16(1):47-49.
[11]Kotekar N,Kuruvilla CS,Murthy V.Post-operative cognitive dysfunction in the elderly:a prospective clinical study[J].IJA,2014,58(3):263-268.
[12]任騢.全身麻醉术后对老年患者认知功能的影响[J].中国医药指南,2014,12(24):245-246.
[13]Karwacki Z,Niewiadomski S,Rzaska M,et al.The effect of bispectral index monitoring on anaesthetic requirements in target-controlled infusion for lumbar microdiscectomy[J].Anaesthesiol Intensive Ther,2014,46(4):284-288.
[14]吴平蕾.BIS脑电双频指数监护仪监测不同麻醉深度对全麻患者POCD发生与S100β蛋白水平关系的临床分析[J].中国高等医学教育,2015,29(3):135-136.
[15]张曙报,梅玫,吕文艳,等.右美托咪定对老年脊柱手术患者应激反应和术后早期认知功能的影响[J].中华全科医学,2017,15(2):249-251.
(收稿日期:2017-05-12 本文编辑:祁海文)

