高度轴性近视白内障伴后巩膜葡萄肿患者眼轴的测量
龙波 赵国平
·临床研究·
高度轴性近视白内障伴后巩膜葡萄肿患者眼轴的测量
龙波 赵国平
目的 比较研究高度轴性近视白内障伴后巩膜葡萄肿患者的眼轴测量方式。方法 纳入高度轴性近视白内障伴有黄斑区后巩膜葡萄肿的患者进行研究,共48例(72只眼),分别采用IOL-Master、注视下接触式A型超声和普通接触式A型超声测量其眼轴,并依据IOL-Master测量值将眼轴分为A段(26.0~28.0 mm)和B段(≥28 mm),比较各种方式测量下眼轴的差异。结果 A型超声测量眼轴长度较IOL-Master的测量值短,差异具有统计学意义(P<0.05或0.01)。在注视下接触式A型超声测量中,A段与IOL-Master测量的差值较B段眼轴段的测量差值小,差异具有统计学意义(P<0.01)。在普通接触式A型超声测量中,A段与IOL-Master测量的差值较B段的测量差值小(P<0.01)。结论 A型超声和IOL-Master在测量高度轴性近视白内障伴有黄斑区后巩膜葡萄肿患者的眼轴时,测量值存在差异,但是注视下接触式和普通接触式A型超声测量之间无明显差异。
高度轴性近视;白内障;后巩膜葡萄肿;眼轴;测量方式
[临床眼科杂志,2017,25:325]
[J Clin Ophthalmol,2017,25:325]
随着微小切口超声乳化白内障手术的成熟和推广,手术操作引起的角膜散光等对术眼视力预后的影响越来越小,植入的人工晶状体度数的精确性已成为影响术后的屈光度及裸眼视力的首要因素之一。人工晶状体度数的误差主要根源于眼轴测量及角膜曲率的误差。眼轴A型超声测量仍然是当前我国眼科最为常用的眼轴测量手段。高度轴性近视白内障伴有黄斑区后巩膜葡萄肿者由于球壁弧度发生了改变,A型超声黄斑追踪功能难于实现,眼轴A型超声测量往往误差较大。笔者在A型超声探头注视灯的辅助下,采用接触式A型超声测量法对高度轴性近视白内障伴有黄斑区后巩膜葡萄肿的患者术前眼轴进行了测量,观察其测量误差,现报告如下。
资料与方法
一、对象
经泉州解放军第180医院伦理委员会批准,对2014年6月至2016年6月在我们眼科门诊就诊的高度轴性近视白内障伴有黄斑区后巩膜葡萄肿的患者进行了检查,共48例(72只眼),其中男性18例(24只眼),女性30例(48只眼),平均年龄58.4(43~78)岁。
纳入标准:符合高度轴性近视诊断标准,眼轴经IOL-Master测量眼轴≥26 mm者,B型超声确认存在黄斑区后巩膜葡萄肿,眼压正常。
排除标准:合并注视障碍、角膜病、青光眼、严重玻璃体混浊和视网膜裂孔、脱离等病变者。
二、方法
1.IOL-Master测量法:应用IOL-Master(德国蔡司公司)进行测量,测量模式“Phakic”。受检者取坐位,注视IOL-Master视标,重复测量5次取平均值。
2.注视下接触式测量:应用超声眼科专用诊断仪(QUANTEL MEDICAL)进行检测,检查前应用0.75%的倍诺喜滴眼液表麻受检眼,消毒A型超声探头。受检者取仰卧位,单眼遮盖,嘱受检眼注视A型超声探头红色固视灯,探头从眼外30 cm逐渐移向眼球,直至探头表面轻轻接触角膜,此时超声方向与视轴在同一方向,重复测量10次,取平均值,10次测量差值大于0.1 mm时重新测量。
3.普通接触式测量:检查仪器及检查前准备同前,不采用探头固视灯辅助固视。受检者取仰卧位,嘱咐受检者将非受检侧食指至于眼前30 cm处,双眼注视,保持受检者视轴呈垂直状态,检查者将A型超声探头垂直轻轻接触角膜,此时超声方向与视轴在同一方向,重复测量10次,取平均值,测量差值大于0.1 mm时重新测量。三种测量均由同一操作熟练的眼科技师操作完成。
三、统计学分析
应用SPSS12.0统计学软件进行数据统计分析,定量资料正态分布者的比较采用单因素方差分析或t检验,定量资料偏态分布者转换成等级资料及定性资料的比较采用χ2检验。P<0.05为差异有统计学意义。
结 果
一、三种测量方法测得的眼轴(见表1)
依据IOL-Master的测量值将眼轴进行分段,其中A段(31只眼)眼轴段值为26.0~28.0 mm,B段(41只眼)眼轴段值为≥28 mm。在各个段值,注视下接触式A型超声测量眼轴长度较IOL-Master的测量值短,差异具有统计学意义(P<0.05),普通接触式A型超声测量眼轴长度亦较IOL-Master的测量值短,差异具有统计学意义(P<0.01)。但是注视下接触式与普通接触式A型超声测量的眼轴长度相比,差异无统计学意义(P>0.05)。
二、不同眼轴段A型超声与IOL-Master测量的差值(见表2)
在注视下接触式A型超声测量中,A段与IOL-Master测量的差值较B段眼轴段的测量差值小,差异具有统计学意义(P<0.01)。在普通接触式A型超声测量中,A段与IOL-Master测量的差值较B段的测量差值小,差异具有统计学意义(P<0.01)。
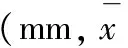

测量方法260~280组≥280组IOL⁃Master2709±04529.25±090注视下接触式26.84±045∗∗28.84±091∗∗普通接触式26.75±044∗28.59±090∗
*与IOL-Master测量结果比,P<0.01;**与IOL-Master测量结果比,P<0.05
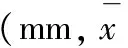
表2 不同眼轴长度下A型超声测量值与IOL-Master测量值值差之间的比较±s)
讨 论
在高度轴性近视患者进行白内障超声乳化联合人工晶状体植入术术前,需要参考眼轴长度及角膜曲率选择合适的公式以计算植入的人工晶状体的度数。研究表明眼轴测量对于白内障术后屈光误差的影响占54%[1],而0.10 mm的眼轴测量误差可导致术后0.3 D的屈光误差[2]。因此在术前进行准确的眼轴测量是减少白内障术后屈光误差的重要手段。A型超声和IOL-Master是当前我国白内障术前眼轴测量的主要手段。
A型超声是传统的眼轴测量的标准方法[3],在我国眼科临床应用中普及度高,其测量的精确度可达0.10~0.12 mm[4]。A型超声测量眼轴的常见方式有浸没式、接触式。两种测量方式均需要在角膜表面麻醉下操作。其中浸没式检查需要在眼表放置不同规格大小的眼杯以盛装检查液来辅助检查,检查操作比较复杂,患者舒适体验度稍差,目前临床较为少用。接触式检查较浸没式检查不适感轻、操作简单、易于掌握,但是存在相对重复性差、压迫角膜引起测量误差等缺点。当前市售眼科超声仪的A型超声探头一般都带有红色的固视灯。较普通无固视灯探头,固视灯可以辅助患者测量时固视,从更为准确实现视轴和超声声束同轴,获得更为精确的眼轴值。
IOL-Master为非接触式眼轴测量方式。其原理为仪器发出测量用激光束,沿着视轴方向从角膜表面抵达视网膜色素上皮层,光束经色素上皮反射后,通过光线分离器由图像探测器捕获,从而测算出视轴的长度,测量精度可达精度可以达到0.01~0.02 mm[5]。IOL-Master具有非接触、操作简单安全、检查舒适度高等特点,但是在我国眼科临床中普及度尚较低,尤其是基层医院。因此,基于A型超声探索更为准确的眼轴测量方式更具有实际意义,特别针对高度轴性近视白内障伴有黄斑区后巩膜葡萄肿的患者等特殊病种。
高度轴性近视患者由于眼轴延长,常伴有后巩膜葡萄肿。研究统计了250例高度轴性近视患者后巩膜葡萄肿的发生率,当眼轴延长至26.5~27.4 mm时,后巩膜葡萄肿的发生率为1.4%,延长值33.5~36.6 mm时发生率高达71.4%[6]。张磊等研究显示高度近视眼伴后巩膜葡萄肿者,后巩膜葡萄肿86.7%累及黄斑[7]。后巩膜葡萄肿位于黄斑者,引起黄斑区球壁弧度的改变,超声声束落于葡萄肿顶部或其他区域而非中心凹的几率增大,增加A型超声眼轴测量的误差。
我们在临床实践中发现,在测量时保持视轴和超声探头成竖直状态有利于获得准确的眼轴值。在使用配有固视灯A型超声探头时,要充分利用固视灯辅助患者固视,维持探头和视轴在同一竖直线。在使用普通无固视灯探头时,利用患者非受检侧的食指辅助双眼固视,保证受检眼视轴成竖直状态,同时维持探头和视轴在同一竖直线。我们发现,这两种接触式眼轴测量结果差异无明显统计学意义(P>0.05)。但是这两者测量值与IOL-Master测量值要稍低,差异具有统计学意义(P<0.01或0.05),无论是在26.0~28.0 mm眼轴段,还是眼轴长度≥28.0 mm者。这一现象与既往报道相符[8]。
我们考虑一方面与IOL-Master的测量特点有关。我们根据IOL-Master的测量原理知道,IOL-Master测量的眼轴长度实际上为泪膜前表面到视网膜色素上皮层之间的距离。从理论上而言,二者相差了泪膜的厚度及神经视网膜的厚度。另一方面,由于黄斑区存在葡萄肿,黄斑中心凹的形态发生了改变,IOL-Master固视灯位于角膜外,固视定位准确,而A型超声虽然采用了固视灯进行辅助,但是由于固视灯位于角膜表面,影响了固视的精确性,致使声束落位偏差,造成眼轴测量的误差。我们发现,随着眼轴延长接触式A型超声测量值与IOL-Master测量值的差值还在增加,不同眼轴段差值的差异具有统计学意义(P<0.01)。冯琛莉等研究也表明眼轴每增加1 mm,A型超声测量与IOL-Master测量值之间的差值会增加0.017 mm[9]。
综上所述,A型超声和IOL-Master在测量高度轴性近视白内障伴有黄斑区后巩膜葡萄肿的患者的眼轴时,测量值存在差异,但是注视下接触式和普通接触式A型超声测量之间无明显差异,有必要进一步研究比较A型超声和IOL-Master这两种眼轴测量方式对高度轴性近视白内障伴有黄斑区后巩膜葡萄肿患者术后屈光状态的影响,为其确定更为合适的眼轴测量方式。
[1] Findl O, Drexler W, Menapace R, et al. Improved prediction of intraocular lens power using partial coherence interferometry. J Cataract Refract Surg, 2001,27:861-867.
[2] Lam A K, Chan R, Pang P C. The repeatability and accuracy of axial length and anterior chamber depth measurements from the IOLMaster . Ophthalmic Physiol Opt, 2001,21:477-483.
[3] Tsang C S, Chong G S, Yiu E P, et al. Intraocular lens power calculation formulas in Chinese eyes with high axial myopia. J Cataract Refract Surg, 2003,29:1358-1364.
[4] Binkhorst R D. The accuracy of ultrasonic measurement of the axial length of the eye. Ophthalmic Surgery, Lasers and Imaging Retina, 1981,12:363-365.
[5] Saka N, Moriyama M, Shimada N, et al. Changes of axial length measured by IOL master during 2 years in eyes of adults with pathologic myopia. Graefe’s Arch Clin Exp Ophthalmol, 2013,251:495-499.
[6] Curtin B J. The posterior staphyloma of pathologic myopia. Trans Am Ophthalmol Soc, 1977,75:67-86.
[7] 张磊, 苑晓勇, 宋慧, 等. IOL Master与接触式A型超声测量白内障患者眼轴长度比较. 中国实用眼科杂志, 2014,32:567-569.
[8] Wylegala E, Ludyga A. Partial coherent interferometry--an alternative method for intraocular lens power calculation performed by ultrasonography. Klin Oczna, 2004,106:325-327.
[9] 冯琛莉, 王历阳, 袁非. 接触式与非接触式眼轴测量方法的比较研究. 中华全科医师杂志, 2012,11:781-783.
(收稿:2016-12-25)
Axial length measurements in high axial myopia patients with cataract and posterior staphyloma
LongBo,ZhaoGuoping.
DepartmentofOphthalmology,The180thHospitalofPLA.Quanzhou,Fujian352008,China
Objective To compare the methods of axis length measurement in high axial myopia patients with cataract and posterior staphyloma. Methods 48 cases (72 eyes) of high axial myopia patients with cataract and posterior staphyloma were included. Axial length was accessed by IOL-Master, gazing contact A-scan, and regular contact A-scan. Based on the results from IOL-Master, A segment (26.0~28.0 mm) and B segment (≥28 mm) were defined. The differences between 3 methods were analyzed. Results Axial length measured by A-scan was shorter than that by IOL-Master, and this difference was significant (P<0.01). Difference in A-segment between gazing contact A-scan and IOL-Master was smaller than the difference in B segment (P<0.01). Similarly, difference in A-segment between regular contact A-scan and IOL-Master was smaller than the difference in B segment (P<0.01). Conclusions Measurements of axial length in high axial myopia patients with cataract and posterior staphyloma were significantly different between A-scan and IOL-Master. Gazing contact A-scan and regular contact A-scan were similar.
High axial myopia; Cataract; Posterior staphyloma; Axial length; Measurement mode
10.3969/j.issn.1006-8422.2017.04.013
362000 泉州,解放军180医院眼科
龙波(Email:longbo2016@qq.com)

