321例小细胞肺癌一线治疗疗效及预后因素分析
赵惠 姚天春 段建春
321例小细胞肺癌一线治疗疗效及预后因素分析
赵惠1姚天春2段建春3
目的回顾性分析小细胞肺癌(SCLC,small cell lung cancer)患者一线治疗模式、疗效及相关临床病理资料,包括初治时血小板是否高于正常范围,探讨SCLC的预后因素。探索性分析EGFR突变和KRAS突变对SCLC患者预后的影响。方法收集2010年01月至2013年12月在北京大学肿瘤医院胸部肿瘤内一科收治的321例SCLC临床病理资料,分析其一线治疗模式、疗效、无进展生存期(PFS,progression free survival)以及相关的预后因素。结果共纳入局限期SCLC患者102例,1-,2-,3-年生存率分别为80.4%、47.2%和21.5%,中位PFS为25.0月。广泛期SCLC患者219例,1-,2-,3-年生存率分别为48.4%、13.7%和8.6%,中位PFS为14.5月。共204例患者进行了EGFR突变和KRAS突变的检测,Kras均为无突变。EGFR无突变117例,占95.1%,中位PFS为7.2月;EGFR突变10例,占4.9%,中位PFS为7.2月,P=0.881,统计学无差异。单因素分析显示,初治时血小板是否高于正常范围与患者生存无关,疾病分期、NSE水平,转移数目与患者生存有关。多因素分析显示分期、NSE、转移数目是独立的生存预测因素。结论局限期SCLC放化疗联合可作为首选的治疗方案,广泛期SCLC患者采取多线化疗及局部治疗,可改善生存。
小细胞肺癌;一线治疗;预后
肺癌病死率居各种恶性肿瘤之首,其发病率及死亡率呈逐年升高的趋势,其中小细胞肺癌(SCLC)占肺癌总数的12%-15%,与NSCLC相比,SCLC细胞的倍增时间明显短,其生长比率明显高,恶性程度高,更早发生全身广泛转移,70%以上的患者确诊时已有纵隔淋巴结转移,约60%患者有远处转移。SCLC虽对化疗和放疗均敏感,但易获得性耐药[1]。近几十年来多方案的临床试验并未找到彻底治愈SCLC的有效方法。一般中位无进展生存期(progression-free survival,PFS)仅为6-8个月。多死于复发转移。本研究探讨SCLC相关预后因素及回顾性分析SCLC局限期及广泛期患者的一线治疗疗效及PFS;探讨SCLC的一线治疗及预后因素,为SCLC疗效预测及预后判断提供参考资料。
一、对象
通过查阅病案和电话随访等方法,收集2010年01月至2013年12月所在北京大学临床肿瘤医院胸内一科收治321例SCLC患者,所有患者经支气管镜活检,淋巴结活检,胸腔镜检查,均经组织病理学证实为SCLC,其中男性245例,占76.3%,女性76例,占23.7%,〈70岁患者275例,占85.7%,≥70岁患者46例,占14.3%,中位年龄58.4岁,男:女=3.2:1,局限期患者102例,占31.8%,广泛期患者219例,占68.2%,均接受一线化疗药物治疗患者。
二、方法
所有患者进行胸部增强CT,头颅增强MRI,超声骨扫描等进行分期。参照美国退伍军人肺癌研究组(Veterans Administration Lung Study Group VALSG)分期系统,将患者分为局限期和广泛期。化疗2周期后均根据实体瘤疗效评价标准(RECIST)疗效评价,完全缓解(complete,CR),部分缓解(partial response,PR),稳定(stable disease,SD),进展(progressive disease,PD).最后随访截至日期2014年11月30日。生存期的计算为患者首次治疗至死亡或失访时间。无进展生存期为用药开始到进展的时间。收集患者的年龄,性别,吸烟状况,病理,分期,治疗情况,疗效,无进展生存期,治疗前肿瘤标志物NSE高度,治疗前血小板数目,治疗前有无胸水、有无EGFR及Kras突变,远处转移数目等。Excel表建立数据库。对患者进行随访,以月为单位计算一线治疗的无进展生存期。并分析OS与患者年龄,性别,吸烟状态,胸水,血小板,肿瘤标志物NSE,EGFR,Kras,分期,远处转移数目等的关系。
统计学处理 采用SPSS17.0统计软件进行数据分析。用Kaplan-meier法进行PFS比较,OS进行分析。并绘制生存曲线。对可能影响预后的相关因素应用COX回归法进行多因素分析,P值〈0.05为差异有统计学意义。
结 果
一、治疗模式
102例局限期患者均接受放化疗联合治疗,为先化疗达到PR或近CR或SD后放疗。219例广泛期患者接受化疗,64例不同程度接受脑、骨、肺部病灶姑息放疗。
化疗方案及近期疗效:所有患者均接受以依托泊苷+顺铂/卡铂方案,一线最佳疗效,(CR+RR)者247例有效率为76.9%。SD者50例占15.6%,PD者24例占7.5%。
二、生存分析
局限期患者102例,失访者21例,至最后随访时30例存活,51例死亡。广泛期患者219例,失访者33例,至最后随访时17例存活,169例死亡。局限期患者1,2,3年生存率分别为80.4、47.2%、21.5%,中位无进展生存期25.0月。广泛期患者例,1,2,3年生存率分别为48.4%、13.7%、8.6%,中位无进展生存期14.5月(见表1、2)。
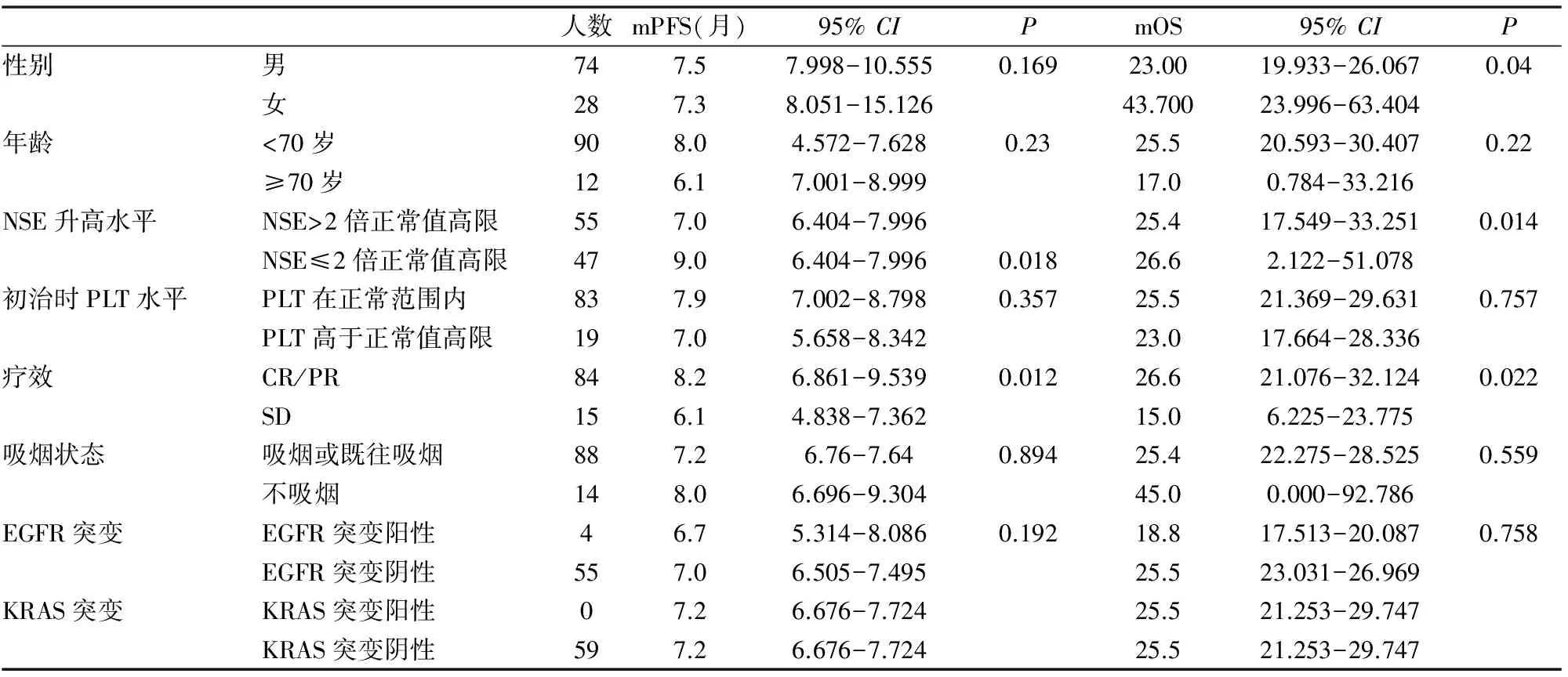
表1 局限期小细胞肺癌患者的临床病理特征及预后因素
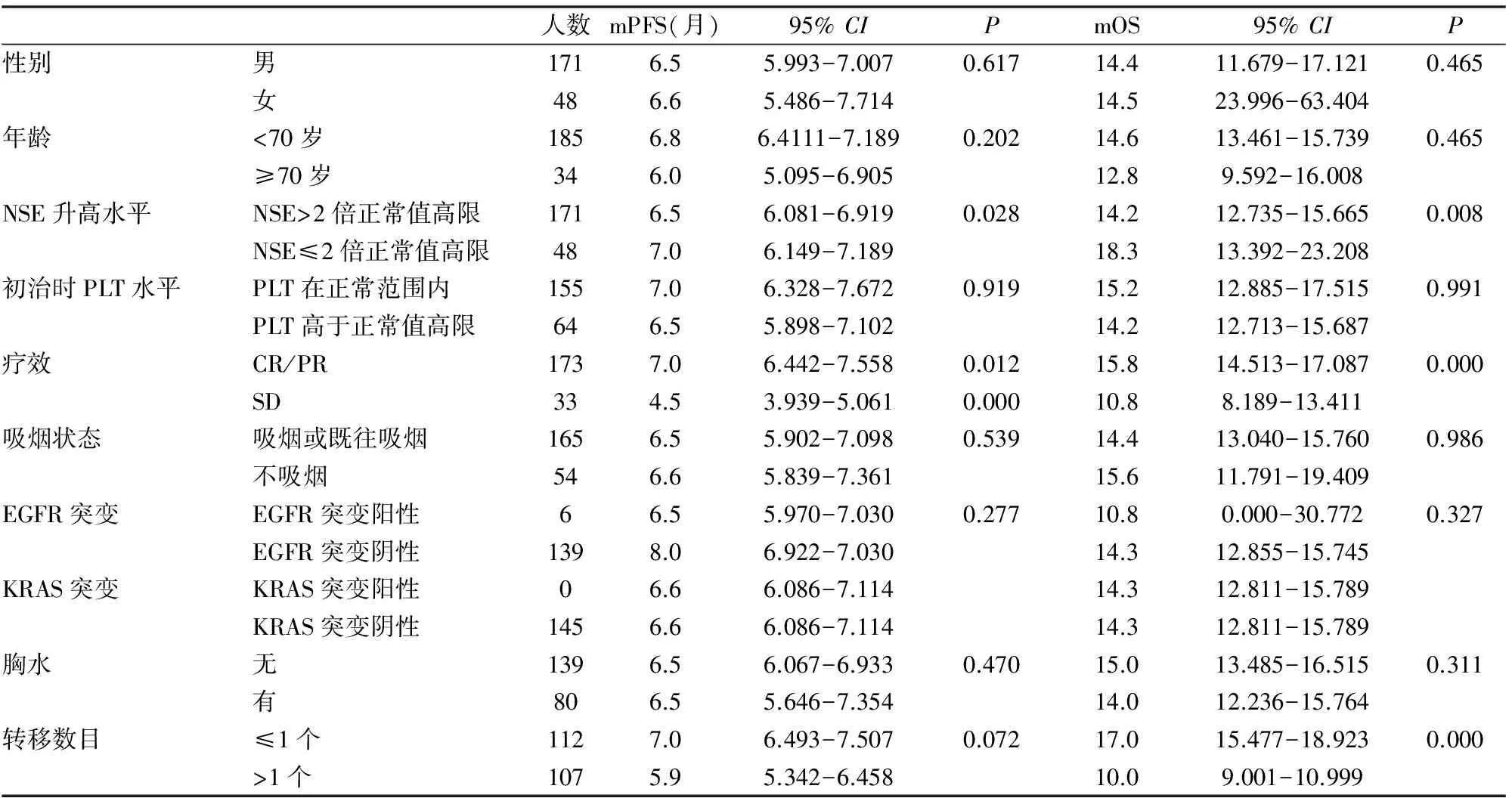
表2 广泛期小细胞肺癌患者的临床病理特征及预后因素
三、预后
分别对局限期、广泛期患者,包括性别,年龄(〈70岁和≥70岁〉,吸烟状况,治疗前是否存在胸水,血小板是否升高,EGFR、Kras有无突变,肿瘤标志物NSE是否超过正常值2倍,远处转移数目等进行多因素COX回归分析,仅NSE、转移数目、分期为独立的预后因素(图1-3,表3-4),P<0.05,其余均显示与生存无相关性。
讨 论
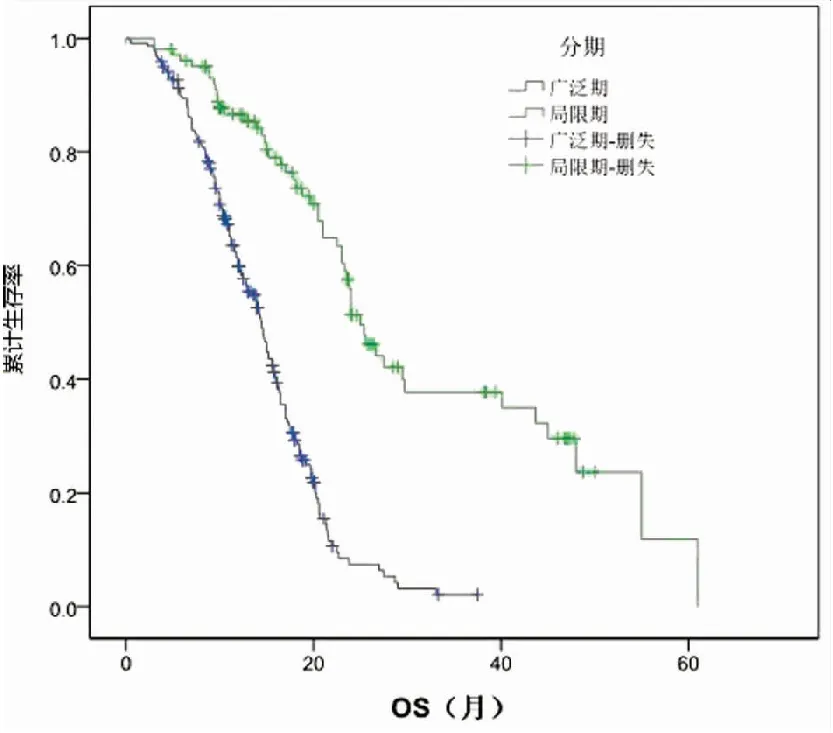
图1 局限期与广泛期生存期OS曲线(P=0.000 )
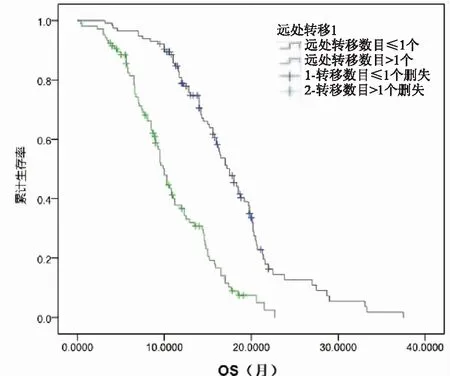
图2 转移数目不同总生存期曲线(P=0.027)
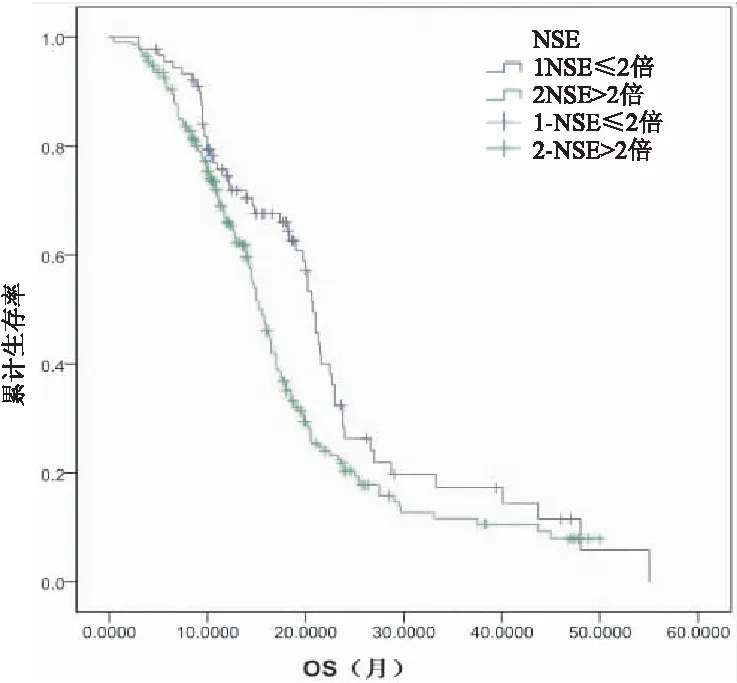
图3 NSE水平高低总生存曲线(P=0.011)
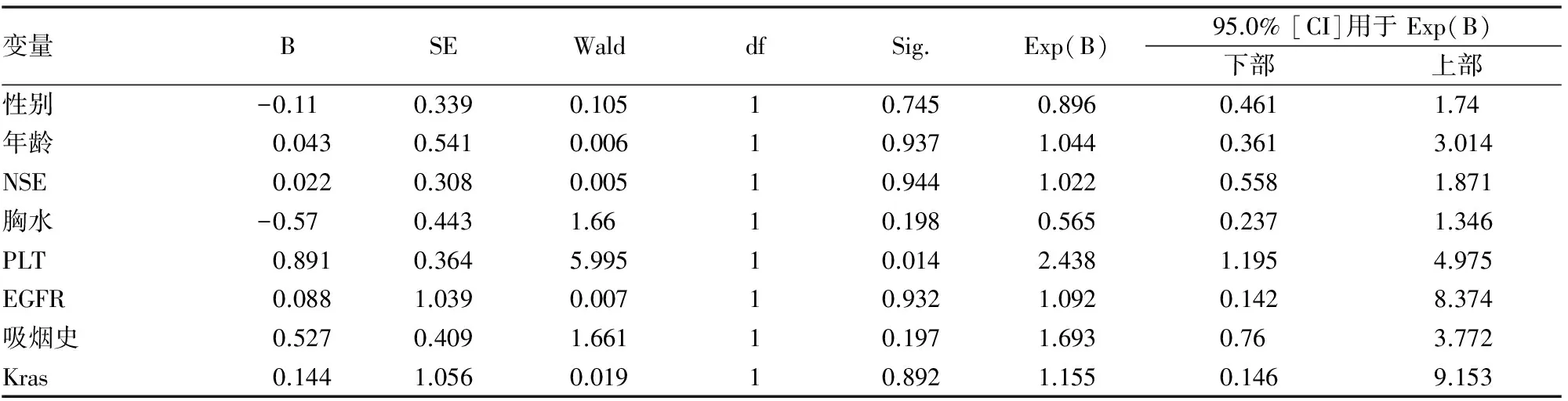
表3 局限期小细胞COX模型多因素分析结果
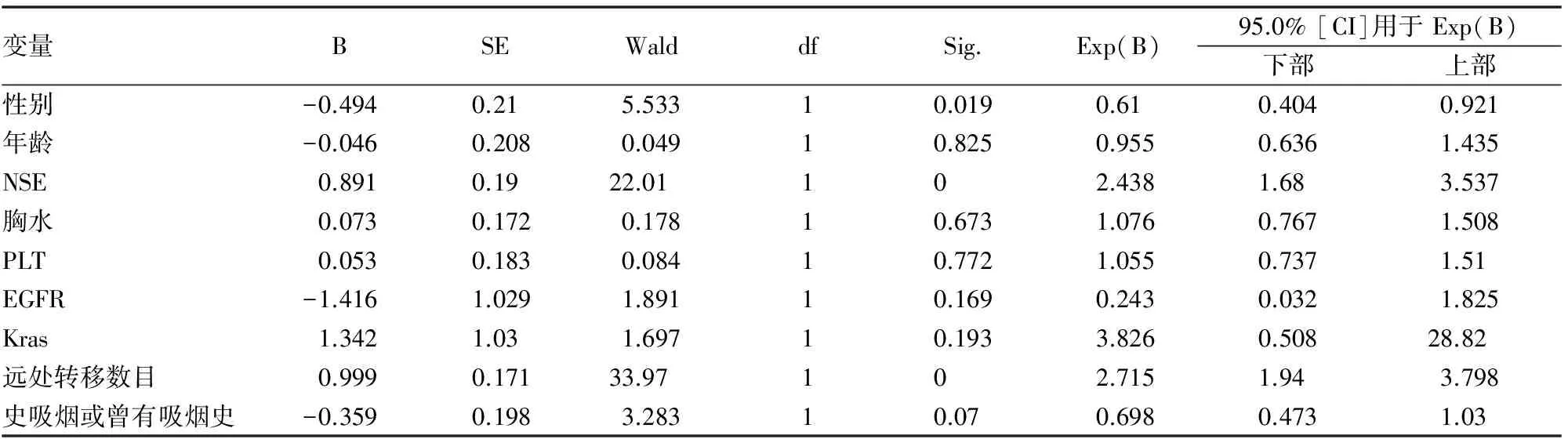
表4 广泛期小细胞肺癌COX模型多因素生存分析结果
小细胞肺癌(SCLC)是一种全身系统性疾病,肿瘤倍增时间短,具有迅速播散的倾向,化疗应是基础的治疗手段。辅以放疗及手术治疗。本研究通过对可能影响SCLC预后的多因素(包括性别、年龄、吸烟史、分期,治疗前肿瘤标志物NSE高度,治疗前血小板数目,治疗前有无胸水、有无EGFR及Kras突变,远处转移数目一线化疗疗效,无进展生存期等)进行统计学分析。
讨 论
1 年龄、性别、吸烟状态:本研究中局限期中位OS与性别因素相关,P=0.04,但其中男性245例,占76.3%,女性76例,占23.7%,笔者考虑男性患者占绝大多数,不足以说明性别与预后相关。本研究将患者分为两组,〈70岁患者275例,占85.7%,≥70岁患者46例,占14.3%,单因素分析未见明显统计学差异。考虑现国民身体素质普遍提高身体状况良好的老年患者同样能从综合治疗中获益。小细胞肺癌发病与吸烟、女性被动吸烟有关,本研究将患者分为有吸烟或曾有吸烟史、无吸烟史两组,单因素分析未见明显统计学差异。目前也有相关报道认为吸烟与SCLC预后无关。
2 NSE是神经源性细胞分泌的一种蛋白酶在神经内分泌肿瘤中升高明显。在非小细胞肺癌仅有10%-20%升高。小细胞肺癌属于神经内分泌肿瘤,常伴有内分泌异常或类癌综合症其特殊的生物学行为可能与其表达的肿瘤标记物有关。NSE对小细胞肺癌有较高的诊断准确性。本研究中NSE与小细胞肺癌预后相关,有统计学意义。也有文献表明NSE升高的患者与NSE正常的患者中位生存期有明显差异[2]。小细胞肺癌早期诊断率低,诊断时多为中晚期,已丧失手术机会。NSE可作为SCLC诊断、预后因子及化疗效果的评估指标。
3 胸水及血小板:本研究表明,化疗前有无胸水与预后无关,考虑胸水产生原因中存在如上腔静脉综合征、阻塞性病变,静脉回流受阻,血管内压升高,导致胸水形成,而非癌性胸水,化疗有效可自行吸收,与预后关系不大,与相关文献类似[3]。在非小细胞肺癌的研究中,有文献报道初治血小板水平是影响患者预后的重要因素[4-5],肺癌副癌综合症可有血小板升高,其原因可能与细胞因子释放的IL-6和血小板生成素有关,血液处于高凝状态,增加转移几率。本研究未显示出统计学差异。考虑小细胞肺癌相对于非小细胞肺癌恶性程度高,侵袭性强,骨髓转移较常见,本研究中有26例存在骨髓转移,骨髓转移血液学检查常提示血小板、白细胞、血红蛋白、和红细胞计数减少[6-7],本研究中患者血小板最低达20*109/L。本研究结果考虑与此有关。
4 EGFR是跨细胞膜的表明络氨酸激酶受体中HER/ErbB家族的一部分,控制着跨膜信号通路的传导,进而影响着重要的细胞功能。EGFR外显子18-21的突变常见于NSCLC,尤其是腺癌。EGFR信号通路是目前研究较多,公认有效的肿瘤治疗靶点。已在NSCLC治疗中占有重要的地位。早在1997年李进等[8]进行了小细胞表皮生长因子受体检测,其中SCLC均为阴性,但其检测方法为ABC免疫组织化学法,之后SCLC检测EGFR文献很少。本研究共检测204例SCLC患者EGFR、Kras,仅10例EGFR突变(其中8例21外显子突变,2例19外显子突变)突变率4.9%,有关文献报道SCLC EGFR突变罕见[9],本研究未见基因突变与预后相关。还需要进一步的研究。
5 远处转移数目:目前在肺癌诊治上,比较重视TNM分期,分期早晚直接影响患者预后及生存期。初治时孤立的单发病灶往往是可以控制的,本研究中广泛期单一转移病灶患者生存期相对较长,在一线化疗疾病控制后,单一病灶局部治疗可延长疾病控制时间及生存期。多个脏器转移疾病控制率低,缓解时间短,预后差。本研究将患者分为两组,远处转移数目≤1个,远处转移数目>1个,远处转移数目增加是预后不良因素,P<0.05,差异有统计学意义。
6 分期及治疗模式:肺癌预后普遍认为与分期相关,包括小细胞肺癌,是生存的重要影响因素。本研究中局限期患者1,2,3年生存率分别为80.4、47.2%、21.5%,中位无进展生存期25.0月。广泛期患者,1,2,3年生存率分别为48.4%、13.7%、8.6%,中位无进展生存期14.5月。P<0.05,差异有统计学意义。与国内外文献报道一致[10]。目前EP/EC仍然为一线化疗的经典方案。根据本研究的结果,对局限期小细胞肺癌,放、化疗联合治疗的模式仍然是目前所推荐的,一般状态较好的老年人也可以耐受并受益[11].胸腔放疗方案的研究显示局限期小细胞肺癌患者早期同步应用超分割放疗方案配合化疗可以改善预后,可能与放疗越早介入越能有效减少耐药克隆株的发生有关。局部放疗可以将局部疾病控制率提高10%-60%,可提高5年生存率[12]。局限期早期同步放疗、化疗综合治疗可延长生存期。广泛期患者则以化疗为主,二线中常用拓泊替康,有文献报道对一线化疗后进展的总有效率达22%[13],其他有效的化疗药物还包括伊立替康、紫杉醇、吉西他滨等,也有文献报道拓泊替康联合贝伐珠单抗治疗[14],氨柔比星在难治的小细胞肺癌中的治疗也有相关报道[15]除化疗外,局部转移灶应用局部治疗可改善生存。孤立脑转移病灶局部治疗仍可提高疾病控制率[16]。
综上所述,初治时血小板是否高于正常范围与患者生存无关,多因素分析显示分期、NSE、转移数目是独立的生存预后因素。局限期小细胞肺癌放化疗联合可作为首选的治疗方案,广泛期小细胞肺癌患者采取多多线化疗及局部治疗,可改善生存。小细胞肺癌EGFR突变在10%以下,还需进一步研究。
[1] 王强修,李钧,朱良明,等.肺癌诊断与治疗[M].北京:人民军医出版社,2013:225.
[2] 苗茜,姜丽岩,牛艳洁,等.97例小细胞肺癌预后的多因素分析[J].中国癌症杂志,2008,18(10):765-769.
[3] 邵亚娟,王颖轶,孟长婷,等.小细胞肺癌77例治疗及预后分析[J].中国医学科学院学报,2010,32(4):394-397.
[4] 陈鹏程,毛伟敏.初治非小细胞肺癌患者血小板增高与临床病理及预后的关系[J].肿瘤学杂志,2014,20(12):999-1005.
[5] 张雯,王婷婷,杜鹃,等.血小板计数与非小细胞肺癌分期及预后的关系[J].现代肿瘤医学,2007,15(3):341-342.
[6] 罗志国,冯奉仪,王兴元,等.小细胞肺癌骨髓转移29例临床分析[J].实用癌症杂志,2004,19(6):609-611.
[7] 李莉,丛玉隆,蔡力力,等.33例原发灶不明的骨髓转移癌临床病理特征分析[J].解放军医学院学报,2014,35(12):1220-1223.
[8] 李进,刘思齐.158例肺癌表皮生长因子受体检测及其意义探讨[J].临床与实验病理学杂志,1997,13(2):104-106.
[9] Takagi Y,Nakahara Y,Hosomi Y,et al.Small-cell lung cancer with a rare epidermal growth factor receptor gene mutation showing "wax-and-wane" transformation[J].BMC Cancer,2013,13:529.
[10] 马满姣,王孟昭,徐燕,等.单中心394例广泛期小细胞肺癌的一线化疗及生存分析[J].中国肺癌杂志,2014,17(1):8-14.
[11] Janssen-Heijnen ML,Maas HA,Koning CC,et al.Tolerance and benefits of treatment for elderly patients with limited small-cell lung cancer [J].J Geriatr Oncol,2014,5(1):71-77.
[12] 廖美琳,周允中.肺癌[M].第3版.上海:上海科学技术出版社,2012:292.
[13] Bruce AC,Thomas JL,Dan LL.哈里森肿瘤学手册[M].李小梅,焦顺昌,王景文,译.北京:人民军医出版社,2010:525.
[14] Spigel DR,Waterhouse DM,Lane S,et al.Efficacy and Safety of Oral Topotecan and Bevacizumab Combination as Second-Line Treatment for Relapsed Small-cell Lung Cancer : an open-label multicenter single-arm phase Ⅱ study [J]. Clin Lung Cancer,2013,14 (4):356-363.
[15] Murakami H,Yamamoto N,Shibata T,et al.A single-arm confirmatory study of amrubicin therapy in patients with refractory small-cell lung cancer:Japan Clinical Oncology Group Study(JCOG0901)[J].Lung Cancer,2014,84(1):67-72.
[16] Jesien-Lewandowicz E,Spych M,Fijuth J,et al.Solitary brain metastasis of an occult and stable small-cell lung cancer in a schizophrenic patient: a 3-year control[J].Lung Cancer,2010,69(2):245-248.
First-linetreatmenteffectandprognosisof321casesofsmallcelllungcancer
ZHAOHui,YAOTian-chun,DUANJan-chun
DepartmentofHematology,MeihekouCentralHospital,Meihekou,Jilin135000,China
ObjectiveTo retrospectively analyze the first-line treatment mode, curative effect and clinical data of patients with small cell lung cancer, and to investigate the influence of EGFR and KRAS mutation on prognosis.MethodsThe clinical data of 321 SCLC patients from January 2010 to December 2013 were retrospectively analyzed, including treatment mode, curative effect, progression free survival and prognosis.ResultsThere were a tota1 of 102 limited SCLC cases and 219 extensive cases. Their survival rates of 1, 2 and 3 years were 80.4%, 47.2%, and 21.5% in the limited group with 25 months of median PFS, and 48.4 %, 13.7% and 8.6% in the extensive group with 14.5 months of median PFS, respectively. 204 cases were given EGFR and KRAS mutation detection, and there was no KRAS mutation cases or EGFR mutation in 117 cases (95.1%), with 7.2 months of median PFS. There were 10 cases of EGFR mutation (4.9%) with 7.2 months of median PFS (P=0.881). The single factor analysis results showed that clinical staging, NSE and number of metastasis were correlated with prognosis, and the multi-factor analysis showed the independent factors were NES and number of metastasis.ConclusionChemotherapy followed by radiotherapy is preferred for limited SCLC. For extensive SCLC, multi-line chemotherapy and local treatment may be helpful to improve the overall survival. Clinical staging and NSE and number of metastasis are independent factors in multi-factor COX regression.
small cell lung cancer; first-line chemotherapy; prognosis
2017-04-18]
10.3969/j.issn.1009-6663.2017.11.034
135000 吉林 梅河口,梅河口市中心医院 1.肿瘤血液科 2. 肿瘤科教科 3. 100021 北京,北京医科院肿瘤医院胸内科
段建春,E-mail:jsqywan@126.com

