牙周基础治疗对老年2型糖尿病牙周炎患者脂联素、炎症因子及糖代谢的影响
李香君 沈 丹 戴新军 李艳敏
(浙江萧山医院口腔科,浙江 杭州 311201)
牙周基础治疗对老年2型糖尿病牙周炎患者脂联素、炎症因子及糖代谢的影响
李香君 沈 丹 戴新军 李艳敏
(浙江萧山医院口腔科,浙江 杭州 311201)
目的探讨牙周基础治疗对老年2型糖尿病(T2DM)牙周炎患者脂联素、炎症因子、糖代谢指标的影响。方法选择患有T2DM的老年牙周炎患者98例,采用随机数字表法分为对照组和观察组,每组49例。两组继续糖尿病的基础治疗,对照组给予口腔卫生指导,观察组在此基础行牙周基础治疗。观察比较两组治疗前后菌斑指数(PLI),探诊深度(PD),龈沟出血指数(SBI)、空腹血糖(FPG),餐后2 h血糖(2 h PG),糖化血红蛋白(HbA1c),白细胞介素(IL)-1β、IL-6、肿瘤坏死因子(TNF)-α、脂联素(APN)、载脂蛋白(Apo)A1水平。结果治疗后,两组PLI、PD、SBI均较治疗前显著降低(PLI对照组t=4.81,P=0.00,观察组t=9.32,P=0.00;PD对照组t=3.75,P=0.00:观察组t=7.54,P=0.00;SBI对照组t=4.74,P=0.00,观察组t=9.10,P=0.00),且观察组降低幅度明显优于对照组(均Plt;0.05)。治疗后,对照组糖代谢指标较治疗前变化不显著(Pgt;0.05),观察组FPG、2 h PG及HbA1c均较治疗前显著降低(t=2.45,P=0.008;t=5.61,P=0.00;t=2.40,P=0.008),较对照组治疗后显著降低(Plt;0.05);两组IL-1β、IL-6、TNF-α水平均明显低于治疗前(IL-1β对照组t=5.13,P=0.00,观察组t=11.69,P=0.00,IL-6对照组t=14.59,P=0.00,观察组t=32.41,P=0.00;TNF-α对照组t=5.69,P=0.00观察组t=11.96,P=0.00),ApoA1、APN水平显著高于治疗前(APN对照组t=13.83,P=0.00,观察组t=16.75,P=0.00;ApoA1对照组t=2.43,P=0.01,观察组t=3.97,P=0.00)(Plt;0.05),且观察组各指标均较对照组显著升高(均Plt;0.05)。结论牙周基础治疗可以改善体内糖代谢,降低炎症因子水平,促进APN、ApoA1表达。
糖尿病;牙周炎;牙周基础治疗;脂联素;炎症因子;糖代谢
牙周疾病及糖尿病均是老年人群的常见高发病,且有研究指出牙周炎及糖尿病之间还存在双向关系,罹患糖尿病的患者其牙周炎的发病率高于同年龄未患糖尿病人群〔1〕,因此牙周炎被列为糖尿病又一高发的并发症,同时牙周炎的发展会导致血糖升高,促使糖尿病及并发症的发展〔2〕。文献报道〔3〕,牙周炎为慢性感染性疾病,牙周炎患者龈沟液中存在大量炎症因子,而炎症因子从龈沟液中释放至血清可导致机体处于持续的微炎症状态,进而影响糖脂代谢。牙周基础治疗属于非手术类治疗手段〔4〕,以控制牙周菌斑为主要目的,研究认为牙周基础治疗可通过减少菌斑而影响糖尿病患者血糖情况,但作用机制尚未得到完全证实〔5〕。本研究探讨牙周基础治疗对2型糖尿病(T2DM)的老年牙周炎患者脂联素(APN)、炎症因子及糖代谢的影响。
1 资料与方法
1.1临床资料 本研究经医院伦理委员会审核通过,患者及家属均自愿参加并签署知情同意书。选择2013年9月至2015年3月萧山医院口腔科诊治的患有T2DM的老年牙周炎患者98例。排除:①近3个月内服用激素类药物、免疫抑制剂,1个月内服用过抗生素及非甾体类消炎药;②近3个月内行牙周治疗;③合并血液及免疫系统疾病、恶性肿瘤、肝、肾功能严重异常,或合并严重的其他重要脏器疾病;③合并精神疾病患者,依从性较差;④对本研究使用药物过敏。将98例患者随机分为对照组及观察组,每组49例,对照组年龄60~81〔平均(75.83±3.34)〕岁,T2DM病史6个月~15年,平均(6.36±1.62)年,牙周炎病史3个月~3年,平均(13.83±4.56)个月,吸烟22例,合并高脂血症32例,合并高血压23例;观察组年龄61~81〔平均(76.91±4.24)〕岁,T2DM病史7个月~14年,平均(6.78±1.49)年,牙周炎病史4个月~3年,平均(14.03±3.43)个月,吸烟21例,合并高脂血症33例,合并高血压24例;两组一般资料无统计学差异(Pgt;0.05),具有可比性。
1.2方法 两组继续服用降糖药物或注射胰岛素,维持原糖尿病治疗方案不变。对照组给予口腔卫生指导,包括采取Bass 刷牙法在餐后10 min后进行刷牙,维护日常口腔卫生,教会患者正确使用牙线或牙间隙刷等。观察组在此基础行牙周基础治疗:行全口龈上洁治术、龈下刮治术、根面平整、调整咬合、松牙固定术,并拔除失用的患牙。采用超声洁牙机进行洁治,持机与压面平行,从牙石下方进行清除,结束后采用探针检测是否清除,清洗口腔,采用龈下刮治器刮牙周袋内根面上的牙石、菌斑及腐败软化的牙骨质层,采用3%过氧化氢溶液、生理盐水进行冲洗患者牙周袋。炎症控制后可继续行调磨。患者进行5次牙周基础治疗。在基础治疗完成后,给予盐酸米诺环素软膏进行局部治疗,沿着精细针头从牙周袋壁插入药物直至底部再推入凝胶,0.5 h内勿漱口及饮水。
1.3观察指标 ①观察两组治疗前后菌斑指数(PLI)、探诊深度(PD),龈沟出血指数(SBI)。PLI的评分如下:0分为牙周无菌斑,工具划牙周可看到菌斑计1分,肉眼可见菌斑计2 分,牙周仍存在大量菌斑计3 分。PD保持同力度使用探针探测龈缘到牙周袋底的距离,选择一颗健康齿的颊侧及舌侧的3部位共6个部位,取平均值。SBI保持同一力度使用工具沿牙齿龈缘探诊,牙龈健康,无炎症和出血为0分,牙龈颜色存在炎症改变但不出血为1分,探诊后出现点状出血为2分,探诊后线状出血为3分,出血溢出龈沟为4分,自动出血为5分。②观察两组治疗前后糖代谢指标,包括空腹血糖(FPG),餐后2 h血糖(2 h PG),糖化血红蛋白(HbA1c),其中FPG、2 h PG采用指尖血糖检测,HbA1c采用高效液相色谱法进行检测。③观察两组治疗前后炎症因子指标。患者治疗前后血清白细胞介素(IL)-1β、IL-6、肿瘤坏死因子(TNF)-α、APN、载脂蛋白(Apo)A1水平,均采用酶联免疫吸附法(ELISA)检测。
1.4统计学方法 选择SPSS18.0软件进行t及χ2检验。
2 结 果
2.1两组治疗前后PLI、PD、SBI比较 治疗前两组PLI、PD、SBI无统计学差异(Pgt;0.05),治疗后两组PLI、PD、SBI均较治疗前降低(PLI对照组t=4.81,P=0.00,观察组t=9.32,P=0.00;PD对照组t=3.75,P=0.00,观察组t=7.54,P=0.00;SBI对照组t=4.74,P=0.00,观察组t=9.10,P=0.00),且观察组降低幅度明显优于对照组(Plt;0.05),见表1。
2.2两组治疗前后糖代谢水平比较 治疗前两组FPG、2 h PG及HbA1c水平无统计学差异(Pgt;0.05),治疗后对照组较治疗前变化不显著(Pgt;0.05),观察组FPG、2 h PG及HbA1c水平均较治疗前显著降低(FPGt=2.45,P=0.008;2 h PGt=5.61,P=0.00;HbA1ct=2.40,P=0.008),与对照组治疗后相比显著降低(Plt;0.05)。见表1。
2.3两组治疗前后炎症因子及ApoA1、APN水平比较 治疗前两组IL-1β、IL-6、TNF-α、ApoA1及APN水平比较无统计学差异(Pgt;0.05);治疗后,两组IL-1β、IL-6、TNF-α均显著低于治疗前(IL-1β对照组t=5.13,P=0.00,观察组t=11.69,P=0.00;IL-6对照组t=14.59,P=0.00,观察组t=32.41,P=0.00;TNF-α对照组t=5.69,P=0.00,观察组t=11.96,P=0.00),ApoA1、APN显著高于治疗前(APN对照组t=13.83,P=0.00,观察组t=16.75,P=0.00;ApoA1对照组t=2.43,P=0.01,观察组t=3.97,P=0.00),且观察组显著高于对照组(Plt;0.05),见表2。
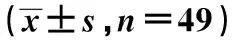
表1 两组治疗前后PLI、PD、SBI及糖代谢水平比较
与本组治疗前比较:1)Plt;0.01;下表同
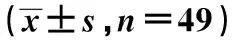
表2 两组治疗前后炎症因子、ApoA1、APN水平比较
3 讨 论
除心血管疾病、视网膜改变及肾脏病变外,牙周炎也成为糖尿病的常见并发症之一〔6~10〕。有学者认为糖尿病患者由于机体血糖增高,出现大量糖化终末产物,可促进牙周组织出现炎症状态,大量的炎性因子被释放后激活破骨细胞,并最终破坏牙周〔11〕,发展为或加重牙周炎。而牙周炎属于慢性感染类疾病,随着对糖尿病认识的加深,研究发现糖尿病患者机体也处于慢性炎症状态,机体高炎症水平会导致机体重要脏器出现功能性改变,脏器为适应微炎症状态进而出现内环境改变,因此糖代谢紊乱加重,并出现胰岛功能进一步受损〔12〕。
目前关于牙周炎加重患者炎症状态的机制存在以下说法,牙周炎虽为慢性炎症状态,但局部细菌感染可直接进入机体促进炎症状态的发生;同时牙周组织的炎症因子可透过牙周屏障进入血液,出现一过性菌血症〔13〕,细菌可攻击血浆中蛋白质,改变内环境;局部大量细菌可分泌足量的细胞毒素进入机体,激活免疫反应,并随着体液循环进入机体,最终对全身及各个脏器造成影响〔14〕。
APN是机体处于肥胖或糖尿病状态下的保护因子,具有抗炎、增敏胰岛素的功效,并对机体心脑血管起到保护作用〔15〕。ApoA1是高密度脂蛋白,为载脂蛋白A主要成分,可帮助清除组织内多余胆固醇,且ApoA1的升高提示糖尿病视网膜病变发生率下降,呈负相关。IL-1β、IL-6、TNF-α均是机体主要炎症因子,当机体处于炎症状态时,上述炎症因子被大量释放,加重机体微炎症状态。 本研究显示,牙周基础治疗可以改善体内糖代谢,降低炎症因子表达,促进APN、ApoA1表达。
1Stanko P,Izakovicova Holla L.Bidirectional association between diabetes mellitus and inflammatory periodontal disease.A review〔J〕.Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub,2014;158(1):35-8.
2Preshaw PM,Bissett SM.Periodontitis:oral complication of diabetes〔J〕.Endocrinol Metab Clin North Am,2013;42(4):849-67.
3Devanoorkar A,Kathariya R,Guttiganur N,etal.Resistin:a potential biomarker for periodontitis influenced diabetes mellitus and diabetes induced periodontitis〔J〕.Dis Markers,2014;2014:930206.
4陈 蕾,苏 媛,倪 佳,等.牙周基础治疗对伴2型糖尿病的中、重度牙周炎患者牙周炎症控制、血清炎症指标及代谢水平影响〔J〕.华西口腔医学杂志,2014;32(1):66-70.
5徐菁玲,孟焕新,李 峥,等.牙周基础治疗对2型糖尿病伴慢性牙周炎患者血糖代谢指标及血清生化指标的影响〔J〕.北京大学学报(医学版),2013;45(1):27-32.
6吴莹莹,刘洪臣.TNF-α、IL-1β及IL-6与糖尿病及牙周炎之间的关系〔J〕.中华老年口腔医学杂志,2011;9(2):117-21.
7李 峥,沙月琴,朱 凌,等.牙周保健行为及认知水平对2型糖尿病患者牙周健康和血糖代谢的影响〔J〕.北京大学学报(医学版),2013;45(6):979-83.
8张任飞,郭立新.糖尿病合并牙周炎〔J〕.中国医师杂志,2014;16(2):149-51.
9袁甬萍,胡王斌.牙周基础治疗对糖尿病性牙周炎患者牙周临床指标的影响〔J〕.中国基层医药,2014;21(3):413-5.
10林寒潇.糖尿病与牙周炎关系的认知——来自专业医师与患者双向视角的调研〔D〕.广州:南方医科大学,2015.
11刘 洋,吴 梦,李 岳,等.内分泌科医生及2型糖尿病患者对糖尿病与牙周炎关系的认知调查〔J〕.中国糖尿病杂志,2012;20(7):532-6.
12谷宇新,姜 斌,张金廷,等.牙周非手术治疗对2型糖尿病伴牙周炎患者血清C反应蛋白和糖化白蛋白的影响〔J〕.山东医药,2010;50(37):45-6.
13谢 潇,欧 龙.牙周炎及糖尿病相互关系中炎症因子的研究进展〔J〕.中华老年口腔医学杂志,2013;11(6):360-4.
14陈 蕾,钟素兰.口腔行为医学因素对慢性牙周炎伴2型糖尿病患者牙周健康及糖代谢水平的影响〔J〕.中国全科医学,2014;17(24):2818-21.
15吴嘉怡,徐 喆,倪 佳,等.牙周炎对Ⅱ型糖尿病大鼠胰岛细胞凋亡相关蛋白表达的影响〔J〕.实用口腔医学杂志,2014;30(4):464-8.
〔2016-09-19修回〕
(编辑 苑云杰/曹梦园)
R587
A
1005-9202(2017)22-5599-03;
10.3969/j.issn.1005-9202.2017.22.050
李香君(1965-),女,副主任医师,主要从事牙周疾病临床研究。

