超声鉴别诊断瘢痕妊娠与宫腔下段非瘢痕妊娠
马 斌,王艺璇,冉 婕,刘晓丽,鲁 琰,李天刚,杨 磊
(1.甘肃省妇幼保健院功能检查科,2.内镜中心,3.重症监护中心,甘肃 兰州 730050)
剖宫产瘢痕妊娠(cesarean scar pregnancy, CSP)指胚胎着床于剖宫产术后子宫切口瘢痕处,是剖宫产的远期并发症,约占异位妊娠的6%[1]。近年来我国CSP发生率不断上升[2]。CSP临床表现与宫内早孕相似,缺乏典型临床特征,误诊率和漏诊率较高[3]。目前以经阴道超声观察子宫长轴切面妊娠囊与瘢痕的关系是诊断CSP的主要方法,但常规超声难以与宫腔下段非瘢痕妊娠鉴别[4]。本研究旨在探讨超声鉴别诊断CSP与宫腔下段非瘢痕妊娠的价值。
1 资料与方法
1.1 一般资料 收集2015年8月—2017年8月我院67例CSP(CSP组)和29例宫腔下段非瘢痕妊娠患者(宫腔下段非瘢痕妊娠组)。CSP组患者年龄24~39岁,平均(33.6±6.5)岁,平均停经天数(47.8±5.9)天,其中24例(24/67,35.82%)出现阴道不规则出血;宫腔下段非瘢痕妊娠组患者年龄25~40岁,平均(34.2±6.7)岁,平均停经天数(49.8±7.8)天,其中15例(15/29,51.72%)出现阴道不规则出血。纳入标准:①有剖宫产史;②确诊为早期妊娠并要求终止妊娠;③超声检查提示孕囊位于宫腔下段,且与剖宫产瘢痕关系密切;④孕周为5~9周。排除标准:①疑诊宫颈妊娠、不全流产或滋养细胞疾病;②合并心肺功能异常或肝肾疾病;③清宫前已接受子宫动脉栓塞术或药物治疗;④不能按要求随诊。由产科医师结合病史、症状、体征和辅助检查对CSP和宫腔下段非瘢痕妊娠患者进行临床诊断。
1.2 仪器与方法 采用GE Voluson E8彩色多普勒超声诊断仪,探头型号RAB4-8-D,频率5.0~7.5 MHz。先行二维超声检查,根据文献[5]标准判定孕囊种植位置,包括宫底、前壁、后壁、前壁下段、后壁下段和不易判定;评价孕囊与剖宫产瘢痕关系,包括邻近或横跨瘢痕、植入瘢痕[6];记录剖宫产瘢痕处残余肌层厚度,即子宫浆膜层与孕囊之间的最小距离;判断滋养血流的主要来源部位,包括前壁下段、后壁下段和不易判定。切换至三维及能量多普勒模式,显示孕囊正中矢状切面,根据孕囊大小调整取样框,扫描角度约85°,自动扫描获得整个孕囊及其周围滋养血流的三维容积及能量多普勒数据集。采用3D HD-Flow软件重建孕囊及其周围滋养血管三维立体图,观察孕囊种植部位、与剖宫产瘢痕关系和滋养血流主要来源部位,并测量剖宫产瘢痕处残余肌层厚度。
1.3 超声诊断标准 CSP诊断标准:①宫腔、子宫颈管内空虚,未见妊娠囊;②妊娠囊着床于子宫前壁下段肌层(相当于前次剖宫产子宫切口部位),妊娠囊与瘢痕间无间隙,部分妊娠囊内可见胎芽或胎心搏动;③子宫前壁肌层连续性中断,妊娠囊与膀胱间的子宫肌层明显变薄、甚至消失;④胎盘邻近肌层处探及内部充满紊乱血流的血窦及胎盘后方膀胱子宫浆膜交界面中断、血流信号増多,滋养血流来源于前壁下段。妊娠囊位于宫腔下段、但不符合CSP诊断标准者为宫腔下段非瘢痕妊娠,包括两种类型:①孕囊植入子宫前壁下段邻近剖宫产瘢痕处;②孕囊植入子宫后壁下段。
1.4 统计学分析 采用SPSS 19.0统计分析软件。计量资料以±s表示,采用两独立样本t检验比较两组间差异,采用列联表χ2检验比较组间计量资料。以临床诊断为标准,采用四格表方法计算超声诊断CSP的准确率、敏感度和特异度。建立Logistic回归模型,采用ROC曲线评价Logistic回归预测模型诊断CSP和宫腔下段非瘢痕妊娠的效能。以Kappa检验分析二维超声与三维超声诊断的一致性。P<0.05为差异有统计学意义。
2 结果
67例CSP患者中,41例接受腹腔/宫腔镜或开腹病灶切除术;29例宫腔下段非瘢痕妊娠患者中,19例接受超声引导下清宫术。两组间年龄、停经天数、剖宫产次数、阴道不规则出血差异均无统计学意义(P均>0.05)。
2.1 二维超声的诊断效能 两组孕囊与瘢痕关系、滋养血流来源部位和瘢痕处残余肌层厚度差异均有统计学意义(P均<0.001,表1,图1、2)。以孕囊植入瘢痕为标准诊断CSP的准确率、敏感度和特异度分别为76.04%(73/96)、91.04%(61/67)和41.38%(12/29);以滋养血流来源于子宫前壁下段为标准诊断CSP的准确率、敏感度和特异度分别为77.08%(74/96)、85.07%(57/67)、58.62%(17/29)。
2.2Logistic回归模型Logistic回归模型分析结果显示,孕囊与瘢痕的关系(X1)、滋养血流来源部位(X2)、瘢痕处残余肌层厚度(X3)是超声诊断CSP的影响因素,获得Logistic回归模型方程为:Logit(P)=1.523X1+2.158X2-0.684×X3-1.576,可由此计算得到患者诊断为CSP的预测概率(表2)。以概率值为指标绘制ROC曲线,曲线下面积为0.878(P<0.001),95%置信区间为(0.796,0.960);以预测概率=0.680为临界值,该模型预测CSP的准确率为86.46%,敏感度为89.55%,特异度为79.31%,阳性预测值为90.91%,阴性预测值为76.67%。见表2、图3。

表1 CSP组与宫腔下段非瘢痕妊娠组的二维超声比较

表2 二维超声诊断CSP的Logistic回归分析

图1 患者24岁,CSP A.孕囊植入瘢痕; B.滋养血流来源于前壁下段; C.瘢痕处残余肌层厚度为1.65 mm; D.瘢痕组织病理图(HE,×200),血凝块中见少量破碎的子宫内膜、平滑肌组织、变性蜕膜组织及少量胎盘绒毛
2.3 一致性分析 以孕囊植入瘢痕和滋养血流来源于子宫前壁下段为诊断CSP的标准,二维超声与三维超声鉴别诊断CSP和宫腔下段非瘢痕妊娠的Kappa值分别为0.699和0.711(P均<0.001)。
3 讨论
诊断CSP的金标准是病理切片中于瘢痕组织内发现绒毛结构。早期诊断CSP有利于临床医师选择如经阴道超声、超声引导下清宫、药物治疗等创伤更小的检查及治疗方法[7-9]。CSP与宫腔下段非瘢痕妊娠患者的妊娠结局有所不同。随妊娠时间延长,CSP患者子宫破裂的风险增大,临床处理原则是早期终止妊娠。而宫腔下段非瘢痕妊娠者虽在后续妊娠中可能存在前置胎盘或胎盘植入风险,但仍可利用超声等手段密切检测评估妊娠风险,有强烈保胎意愿的女性可继续妊娠[10]。因此,妊娠早期对二者进行鉴别诊断尤为重要。
超声诊断CSP主要是通过观察孕囊与瘢痕的关系,如孕囊与瘢痕间隙消失,即考虑孕囊植入瘢痕,可有效鉴别CSP与孕囊种植前壁下段邻近瘢痕的妊娠。
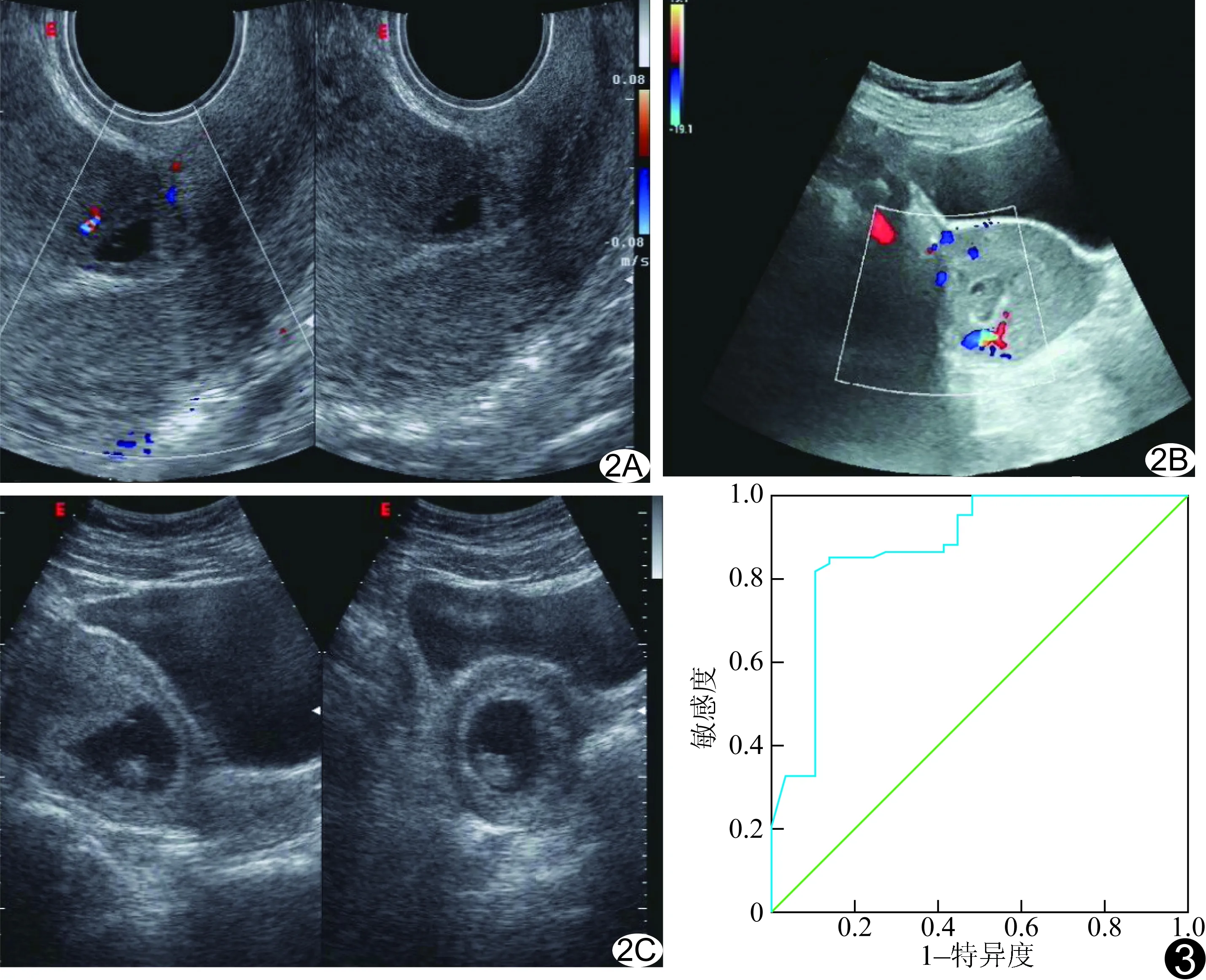
图2 患者26岁,宫腔下段非瘢痕妊娠 A.孕囊邻近瘢痕; B.滋养血流来源于后壁下段; C.瘢痕处残余肌层厚度为3.46 mm 图3 Logistic回归模型的ROC曲线图
但这一指标敏感度较高,而特异度较低,如果孕囊种植于子宫后壁并突向瘢痕,易出现瘢痕与孕囊间隙消失的假象。本组据此征象诊断CSP的准确率、敏感度和特异度分别为76.04%(73/96)、91.04%(61/67)和41.38%(12/29)。瘢痕处残余肌层厚度变小是绒毛植入瘢痕、侵犯肌层的另一个重要征象。Weimin等[11]发现近2/3的CSP患者孕囊植入部位肌层厚度减小。Osser等[12]发现肌层厚度减小与既往剖宫产次数呈正相关,提示瘢痕处残余肌层厚度作为独立诊断指标的效能较低。通过滋养血流来源部位可较好鉴别孕囊种植于后壁的宫腔下段妊娠和CSP,而对种植于前壁下段和瘢痕邻近妊娠则难以鉴别,因此仅通过单一的超声指标鉴别两者具有很大局限性。本研究综合分析多种超声指标,建立Logistic回归模型,其ROC曲线下面积为0.878,诊断CSP的准确率为86.46%,敏感度为89.55%,特异度为79.31%,提示其具有较好的临床诊断效能。
本研究中二维与三维超声以孕囊与瘢痕关系及滋养血流来源部位为标准诊断CSP和宫腔下段非瘢痕妊娠的Kappa值分别为0.699、0.711,诊断一致性较好。有学者[13]指出,三维超声可量化孕囊周围的滋养血流,在CSP药物治疗的监测中优于二维超声。另有研究[14-15]报道,三维超声技术有助于辨认孕囊周围滋养层的细微结构,能够清晰显示整体血流状况,可提高诊断信心,但并不能优化诊断效能。三维超声是基于二维超声图像的重建,所能提供的新的诊断信息有限,因此二维超声仍是诊断CSP最重要的方法。
[参考文献]
[1] Litwicka K, Greco E. Caesarean scar pregnancy: A review of management potions. Curr Opin Obstet Gynecol, 2013,25(6):456-461.
[2] 李康宁,姜玉新,刘真真,等.宫腔超声造影对剖宫产瘢痕妊娠治疗后的远期随访评估.中国医学影像技术,2016,32(3):411-415.
[3] 张茂春,王琦,张红薇,等.剖宫产切口瘢痕妊娠的超声表现及影响因素分析.川北医学院学报,2017,32(1):42-45.
[4] 罗欢,张惠芳,霍咪,等.剖宫产切口瘢痕妊娠的超声诊断及误诊分析.临床军医杂志,2015,43(2):206-207.
[5] Abdallah Y, Naji O, Saso S, et al. Ultrasound assessment of the peri-implantation uterus: A review. Ultrasound Obstet Gynecol, 2012,39(6):612-619.
[6] Naji O, Wynants L, Smith A, et al. Does the presence of a caesarean section scar affect implantation site and early pregnancy outcome in women attending an early pregnancy assessment unit. Hum Reprod, 2013,28(6):1489-1496.
[7] Jurkovic D, Knez J, Appiah A, et al. Surgical treatment of cesarean scar ectopic pregnancy: Efficacy and safety of ultrasound-guided suction curettage. Ultrasound Obstet Gynecol, 2016,47(4):511-517.
[8] Wang M, Yang Z, Li Y, et al. Conservative management of cesarean scar pregnancies: A prospective randomized controlled trial at a single center. Int J Clin Exp Med, 2015,8(10),18972-18980.
[9] Ko JK, Li RH, Cheng VY. Caesarean scar pregnancy: A 10-year experience. Aust N Z J Obstet Gynaecol, 2015,55(1):64-69.
[10] 李康宁.超声在剖宫产瘢痕妊娠术前诊断、风险评估及远期随访中的临床应用研究.北京:北京协和医学院,2016:4-20.
[11] Weimin W, Wenqing L. Effect of early pregnancy on a previous lower segment cesarean section scar. Int J Gynecol Obstet, 2002,77(3):201-207.
[12] Osser OV, Jokubkiene L, Valentin L. Cesarean section scar defects: Agreement between transvaginal sonographic findings with and without saline contrast enhancemen. Ultrasound Obstet Gynecol, 2010,35(1):75-83.
[13] Chou MM, Hwang JI, Tseng JJ, et al. Cesarean scar pregnancy: Quantitative assessment of uterine neovascularization with 3-dimensional color power Doppler imaging and successful treatment with uterine artery embolization. Am J Obstet Gynecol, 2004,190(3):866-868.
[14] Shih JC. Cesarean scar pregnancy: Diagnosis with three-dimensional ultrasound and 3D power Doppler. Ultrasound Obstet Gynecol, 2004,23(3):306-307.
[15] Pavlova E, Gunev D, Diavolov V, et al. Cesarean scar ectopic pregnancy: Diagnosis with 2D, three-dimensional (3D) ultrasound and 3D power Doppler of a case and review of the literature. Akush Ginekol (Sofiia), 2013,52(6):43-52.

