全膝关节表面置换术治疗结核性膝关节强直或僵硬
胡胜平 石仕元 费骏 赖震 马鹏飞
膝关节结核为最常见的关节结核,其发病率位居骨关节结核第2位[1],膝关节结核传统外科治疗以滑膜切除、关节融合术为主,但传统治疗手段以牺牲关节功能为代价,容易导致肢体短缩跛行,致残率高。多数学者指出:人工膝关节置换治疗晚期全关节结核成功的基础在于足够长的结核静止期,一般建议至少10年以上[2],但随着基础研究的深入及膝关节置换手术技术的提高,膝关节结核强直或僵硬膝,特别是活动期膝关节结核,临床关节置换成为可能。笔者回顾性分析2011年10月至2015年7月我科住院膝关节结核伴关节强直或僵硬患者行人工全膝关节表面置换术10例。
资料和方法
一、 纳入标准
(1)符合膝关节结核临床诊断标准[3];(2)抗结核治疗有效,已愈或未愈;(3)膝关节结核伴发关节强直或僵硬;(4)术前无窦道及普通细菌混合感染;(5)初次行人工全膝关节置换,且选择为非限制性表面假体;(6)随访24个月以上。
二、 临床资料
2011年10月至2015年7月我科住院膝关节结核患者,男7例7膝,女3例3膝;年龄25~61岁,平均(42.5±8.7)岁;结核病程4~41个月,平均(24.4±5.9)个月;其中活动期膝关节结核4例,病程4~9个月;陈旧性膝关节结核6例;病程20~41个月,其中僵直膝3例(典型患者见图1~6),僵硬膝7例(典型患者见图7~11),膝关节僵硬角度在15.0°~55.0°,全部患者在完善术前准备后行人工膝关节假体置换手术,全部置换手术由同一组手术医生完成。患者情况见表1。
三、 治疗方法
1.术前准备:活动期结核病患者术前予以关节穿刺,穿刺液进行GeneXpert MTB/RIF、BACTEC MGIT 960全自动快速分枝杆菌培养系统(简称“MGIT 960”)[可进行药物敏感性试验(简称“药敏试验”)]等实验室检查,同时明确耐药情况、排除其他细菌的混合感染情况。规范化抗结核药物治疗≥3个月,全身结核中毒症状改善明显,红细胞沉降率(ESR)较治疗前明显下降;陈旧性膝关节结核术前已停抗结核药物治疗者,术前2周给予利福平、异烟肼、乙胺丁醇、吡嗪酰胺四联药物进行抗结核治疗;术前均行膝关节MRI、X线正侧位、CT检查,进一步评估膝关节畸形、骨缺损、脓肿吸收及软组织肿胀情况;选择合适关节假体,对内外侧副韧带失效的患者选择半限制性假体置换。
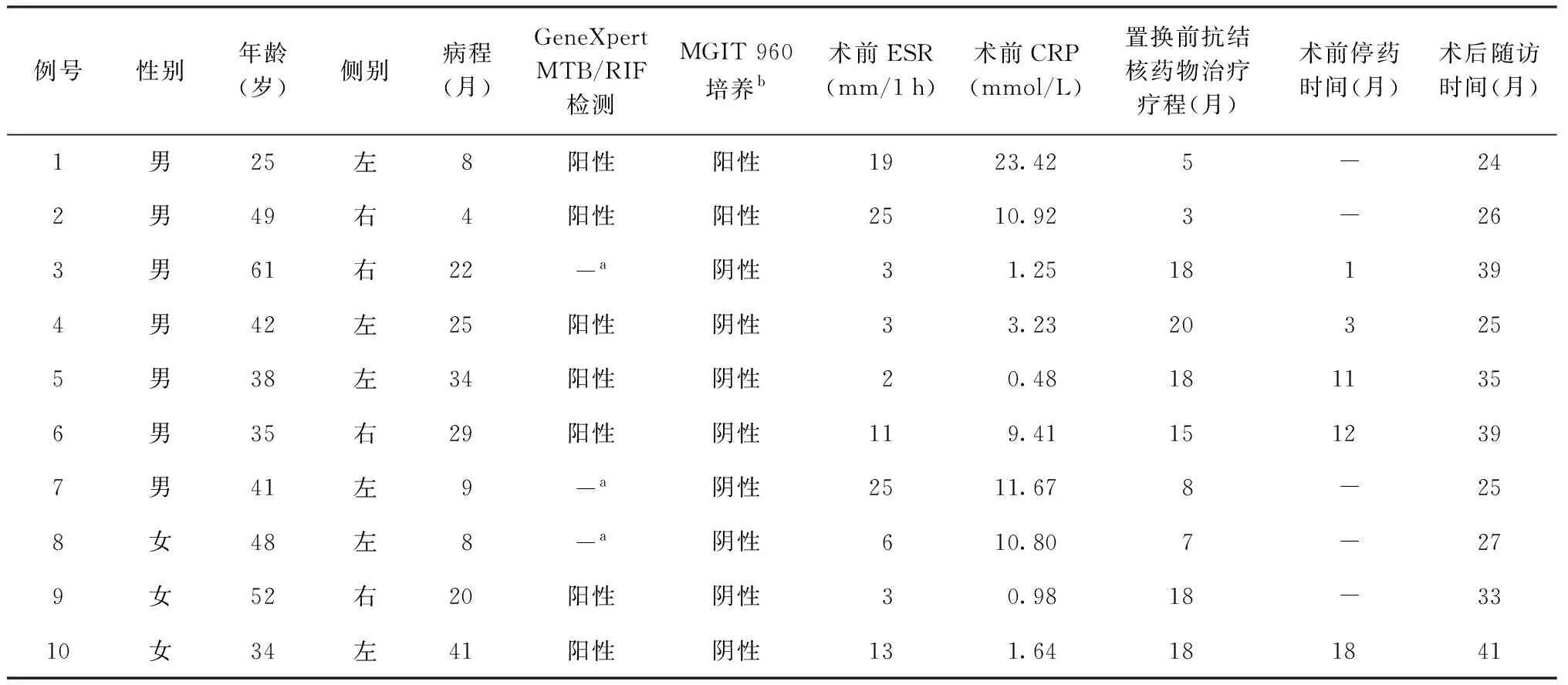
表1 10例接受全膝表面置换治疗的膝关节结核僵硬膝患者一般情况
注a:2013年11月前的患者,未进行GeneXpert MTB/RIF检测,其中2例患者为2013年11月与2014年3月进行的手术治疗,通过深低温冰箱对标本进行了保留,因此检测设备到位后对保存的标本进行检测。b:全称为“BACTEC MGIT 960全自动快速分枝杆菌培养系统”; “-”:患者术前持续进行抗结核治疗中,尚未停药。ESR:血红细胞沉降率。CRP:C-反应蛋白
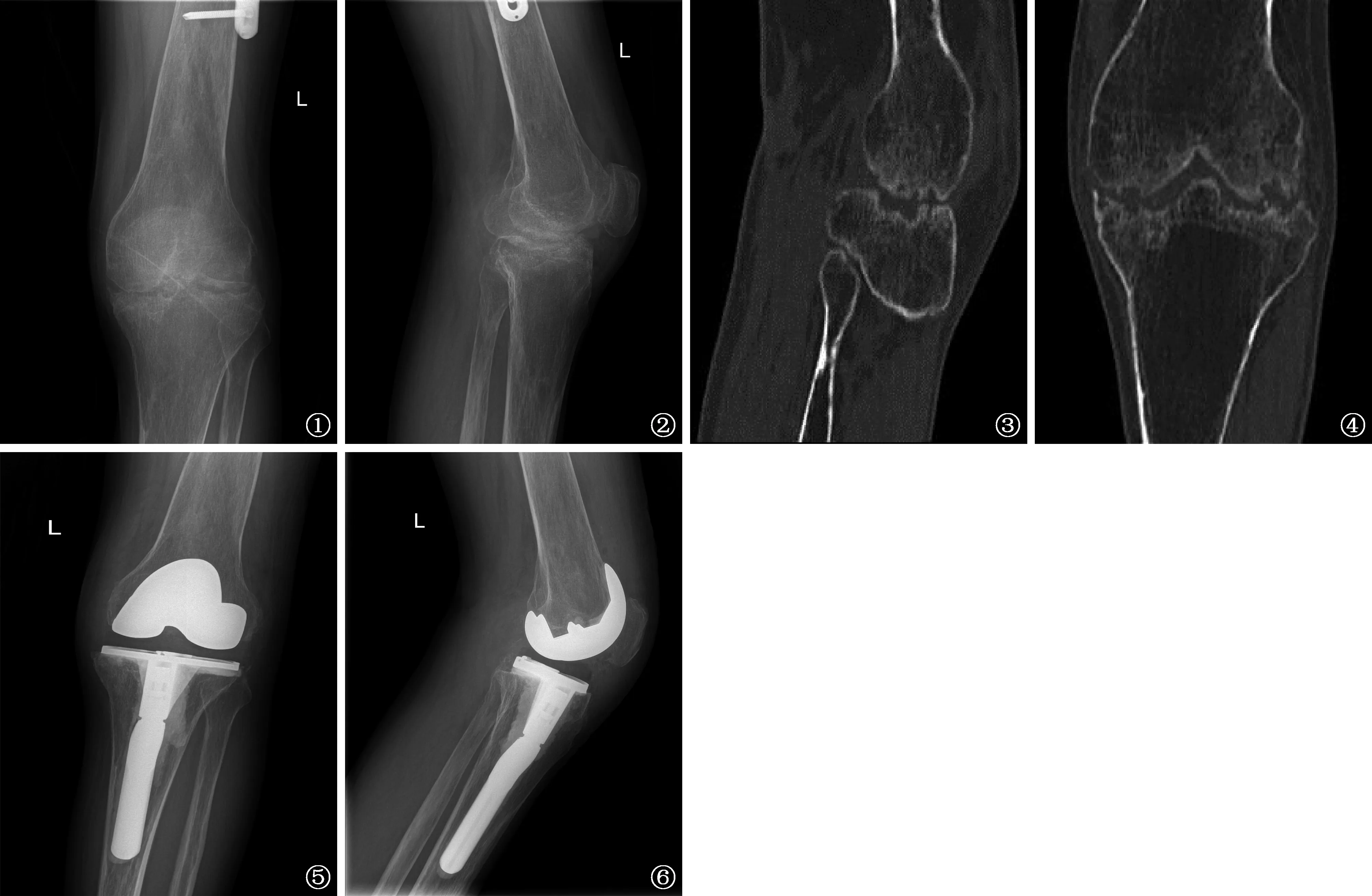
图1~6 患者,男,45岁。左膝关节结核病史15个月,术前左膝关节强直屈曲位于30°。图1、2为患者术前膝关节X线正侧位片,可见膝关节间隙消失,髌股关节间隙消失,膝关节强直屈曲位于30°。图3、4为术前膝关节CT矢状面及冠状面重建图像,可见膝关节骨性连接,部分骨桥形成。图5、6为膝关节置换术后X线正侧位片,采用膝关节表面置换配合平台延长杆,膝关节功能重建,患肢下肢立线恢复

图7~11 患者,女,35岁。左膝关节结核病史6个月,左膝关节僵硬,屈伸活动度10°~30°。 图7为术中膝关节病灶显露图,显示关节软骨剥脱破坏,并可见广泛炎性肉芽增生。 图8、9为术前膝关节X线正侧位片,可见膝关节间隙变窄,膝关节周围骨质废用性疏松。图10、11为膝关节置换术后X线正侧位片,显示膝关节表面假体置换,关节间隙恢复
2. 手术方法:采用硬膜外麻醉,取常规膝关节正中切口,沿髌旁内侧切开显露僵硬的膝关节腔。松解股直肌的粘连及髌骨与股骨髁间的粘连,对关节内炎性滑膜组织予以切除,病灶组织送病理检查,常规行结核分枝杆菌 MGIT 960 液体培养及普通细菌培养,取干酪样坏死物送GeneXpert MTB/RIF检测。
术中尽可能切除骨赘及纤维组织,髌骨游离后依次松解髌韧带、股四头肌腱和髌骨外侧支持带,切除髌下脂肪垫,外翻髌骨。完成髌骨松解后,暴露胫股关节间隙,切除前、后交叉韧带,松解膝关节侧方软组织的粘连,屈曲膝关节,如果有骨性强直,用骨刀分离胫股间隙,再屈膝进行膝关节截骨,股骨端和胫骨侧截骨后,检查伸、屈间隙,根据屈伸间隙平衡情况进行膝关节的软组织平衡手术。屈伸间隙平衡后,检查骨缺损情况,较大的骨缺损可予以自体髂骨或股骨髁截骨块修剪后植骨修复;术中切不可过分追求对病灶骨组织的清除,以免导致骨缺损加剧。完成截骨后,进行假体试模,仔细评估膝关节屈伸活动度,髌骨和股骨髁匹配度,内、外侧方的稳定性;膝关节结核关节一般股骨侧假体稳定性较佳,而胫骨平台骨破坏后,容易造成假体平台的不稳定,因此对于部分假体稳定性潜在不稳关节,可选择胫骨侧延长杆加强胫骨平台假体稳定,选择合适的人工关节假体后,采用含链霉素或庆大霉素的骨水泥固定。大量乙烯毗咯烷酮碘 (PVP-I)和生理盐水冲洗创口,关节内注射异烟肼或链霉素,放置引流管,逐层缝合切口。
四、术后处理及随访
1.活动期膝关节结核:术后应用广谱抗生素1周以上,同时术后联合应用左氧氟沙星2周,以加强抗结核药物治疗至患者拆线;同时术后继续常规给予利福平、异烟肼、乙胺丁醇、吡嗪酰胺四联药物进行抗结核治疗,待患者ESR完全恢复正常后3个月,停用吡嗪酰胺,继续给予利福平、异烟肼、乙胺丁醇抗结核治疗至疗程满1.5年;期间每月定期进行肝肾功能、血常规复查。
2.陈旧性膝关节结核:术后应用广谱抗生素1周以上,同时常规给予利福平、异烟肼、乙胺丁醇、吡嗪酰胺四联药物进行抗结核治疗,一般疗程至患者术后ESR、CRP正常后3个月,平均疗程建议≥6个月;期间每月定期进行肝肾功能、血常规复查。
术后引流量<50 ml/d后拔除引流管,辅以持续被动运动(continuous passive motion,CPM)关节功能锻炼器进行膝关节屈伸锻炼。对于术前膝关节屈曲僵直患者,术后需密切关注患者伸膝功能锻炼,辅助以沙袋加压等协助患者维持膝关节伸直位。
分别于术前及术后出院时,术后6个月、12个月、18个月及末次随访对患者膝关节功能行美国特种外科医院膝关节评分 (hospital for special surgery knee score, 简称 “HSS 评分”),同时测量膝关节屈伸角度。
五、 统计学分析
结 果
全部患者获24~41个月随访,平均(35.4±9.6)个月,手术时间90~118 min,平均(102.0±8.5) min;全部患者术后切口均获得Ⅰ期愈合,无窦道及混合感染发生;2例行MGIT 960检测阳性,进一步行药敏试验未提示耐药;其余活动性和陈旧性膝关节结核培养均阴性,全部标本普通细菌培养未见细菌生长;术中4例患者因考虑患者胫骨近端废用性骨质疏松,选择假体延长杆平台,加强平台稳定性;全部患者至末次随访,全部膝关节假体未见松动,未见结核复发患者。
采用中立位0度法测量膝关节活动度,术前膝关节僵硬角度15.0°~55.0°,至末次随访,膝关节最大屈膝角度恢复至95.0°~120.0°,平均(105.0±14.8)°;伸膝最大角度恢复至-5.0°~10.0°,平均(0.5±7.0)°。
根据膝关节HSS评分进行疗效评价,本组患者膝关节置换术前及末次随访分别记录关节疼痛、功能、活动度、肌力及屈曲畸形及膝关节稳定性(表2)。
讨 论
早在1975年,Miroński等[4]就报道了关节置换治疗晚期关节结核,然而对于活动期髋、膝结核,国内外许多学者一度将其列为人工关节置换的禁忌证[5-6]。有学者对活动期膝关节结核行人工关节置换进行了一定的探索[7-8]。国内外学者从感染机制方面对活动期关节假体植入进行了一定研究,提示结核分枝杆菌在假体表面黏附数量远少于普通细菌,并未见生物膜形成,同时抗结核药物对假体表面的结核分枝杆菌同时有杀灭效果[9-10],为活动期关节结核进行人工关节置换术提供了理论依据。
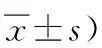
表2 10例膝关节结核僵硬关节患者术前及末次随访膝关节HSS评分(分,
膝关节结核并发膝关节僵硬是膝关节结核活动晚期或陈旧性膝关节结核患者常见的并发症[11],并且特别容易导致屈曲位僵硬,一般早期表现为膝关节纤维性僵直,晚期可出现骨性强直,增加了膝关节置换术的难度。对于膝关节强直患者,首先需解除髌股关节粘连,通过截骨,重新恢复髌股关节和胫股关节关系。特别是对于伸直位僵硬膝患者,因关节面破坏后出现膝关节间隙狭窄,往往并发低位髌骨;因此术中对胫股关节间隙显露过程中,不能采用常规程序进行髌骨翻转,术中需注意对伸膝装置的保护,在行髌骨翻转前需充分对髌骨外侧支持带及股四头肌远端进行松解[12-13];同时可选择采用克氏针临时固定预防髌韧带止点的撕脱。
对于屈曲位僵硬患者,主要因为膝关节粘连及膝关节后侧软组织挛缩导致膝关节伸直困难,需要通过膝关节周围软组织松解、尤其是后房室结构的有效松解;切除后侧关节囊,对腓肠肌股骨髁止点松解后,如膝关节伸直间隙仍过小,需对后斜韧带、半膜肌胫骨侧止点进行松解[14]。充分松解后侧软组织后,仍然偏小可适当增加股骨远端截骨量,以增加伸直间隙;但允许伸膝间隙较屈曲间隙稍小,因为增加截骨容易造成关节线位移,影响髌股关节匹配,导致髌骨轨迹改变,因此增加截骨需十分谨慎[15]。经过膝关节松解及软组织松解后,放置膝关节假体试模以评估关节的稳定性、活动度,如果内、外侧方不稳,则选用半限制性膝关节假体。对于陈旧性屈膝挛缩关节,同时需充分考虑腓总神经挛缩的存在,矫正屈膝挛缩存在腓总神经牵拉损伤的风险,可允许残留5°~10°屈曲畸形或术后保持轻微屈膝位固定,待麻醉恢复后循序进行功能锻炼。
对于伸直位僵硬膝关节患者,以往被视为全膝置换的禁忌证。随着假体材料的进步,以及膝关节置换技术的提高,近年来国内外部分学者对伸直位僵硬膝关节行人工关节置换进行了一定的探索,取得了较好的功能恢复,但仍存在难度大、并发症高等风险[16-18]。伸直位僵硬的膝进行置换的关键步骤在于对伸膝关节肌力的评估,术前肌力<2级者不建议行置换手术,或嘱患者术前积极进行伸膝功能锻炼,进一步锻炼股四头肌肌力[19]。而手术难点在于伸膝装置的松解和侧方软组织的松解,特别要注意预防髌韧带在胫骨结节上撕脱,一旦伸膝装置完整性破坏,对于患者术后早期功能锻炼将产生不利影响。对于术中在彻底松解股直肌肌腱后,如果屈膝困难,可以适当行髌骨成形术,同时,在截骨时可适当增加平台的后倾角,适度增加股骨后髁的截骨量。对于膝关节结核骨破坏后仍存较大骨缺损者,可用自体髂骨或股骨髁截骨块修剪后进行植骨修复。
由于膝关节结核术前患者多伴有膝关节僵硬,因此,术后特别需注意膝关节置换术后关节的再次粘连,根据患者术前-术中-术后情况,合理制定个体化的康复方案,在确保关节假体稳定的情况下,尽可能恢复膝关节活动度,对于术中判断患者伸膝装置保护良好,股骨-胫骨侧骨保留较好患者,术后建议早期进行屈伸功能锻炼,至术中设计的、可实现的最大屈膝角度。
目前,对于活动性关节结核Ⅰ期行人工关节置换术国内外学者仅有少量报道[20-21],理论研究也支持膝关节结核可行Ⅰ期置换,但活动期关节结核人工关节置换仍存在一定争议。从本研究的资料总结其经验有:(1)术前结核诊断明确,需行MGIT 960 液体培养,GeneXpert MTB/RIF检测、Hain试验等实验室检查;(2)初治患者术前给予H-R-Z-E四联药物进行抗结核治疗3个月以上,复治患者则需要根据复治患者抗结核化疗方案进行个体化抗结核药物治疗;(3)抗结核药物治疗过程中,要定期监测ESR、CRP,并明确有明显下降趋势;(4)治疗过程中,如出现耐药情况应该及时调整抗结核化疗方案;(5)需排除术前、术后混合细菌感染的情况。对于陈旧性关节结核,笔者术前2周给予正规H-R-Z-E四联药物进行抗结核治疗后再行置换手术,术后继续给予正规抗结核药物治疗至ESR、CRP检测结果正常3个月后停药(目前我院采取的方案为已停药陈旧性膝关节结核,在手术后ESR、CRP均正常后继续抗结核治疗3个月,但是仅是经验性用药,无大样本临床随访验证)。目前,本组患者术后最长随访41个月,均未见结核复发;但本组患者例数较少,部分患者随访时间较短,仍需进行大样本、长期随访,以进一步观察疗效。
总之,对于膝关节结核僵硬膝患者行膝关节置换术的手术难度较大,首先需保证患膝周围软组织条件良好,术者具有丰富的膝关节置换手术经验;其次需保证患者术前及术后进行规范的抗结核药物治疗。目前,对于手术时机的把握无标准化的方案,特别是对术前抗结核药物治疗的时间、术后停药时机等尚需进行长期、大样本的随访研究,以便进一步总结经验。

