经关节突全内镜侧隐窝减压的临床应用
付瑶 廖文波 伍富俊 辛志军 石超
侧隐窝狭窄症主要由关节突增生、黄韧带肥厚和钙化、椎间盘突出、椎体后缘骨赘、后纵韧带骨化等所致,常需手术治疗。手术治疗包括传统开放术式和微创术式,均疗效满意[1-4]。传统开放手术常采用椎板间开窗、内侧增生小关节切除,以及切除前方骨赘、后纵韧带及突出椎间盘以达到神经根彻底减压。侧隐窝型腰椎管狭窄症 ( lumbar spinal stenosis,LSS ) 最初作为脊柱经皮内镜治疗的禁忌,随着微创脊柱外科的发展,全内镜技术因其创伤小及良好的临床疗效得到脊柱外科医生的认可。目前,有报道采用全内镜技术经椎间孔入路治疗侧隐窝狭窄症,主要通过切除部分上关节突、突出的椎间盘和部分上终板实现神经根腹侧和外侧的减压[5-9]。但由于侧隐窝狭窄特殊的解剖特点,若髂嵴高,采用经椎间孔入路治疗腰骶段侧隐窝狭窄有较大的困难。故 Birjandian 等[2]提出全内镜经椎板间隙侧隐窝减压,其主要通过切除部分下关节突、上关节突、黄韧带和部分椎板以获得侧隐窝减压。但经椎板间隙入路由于关节突的遮挡,工作通道往外侧显露,工作通道头端的准确性不高,一定程度上增加手术难度和手术切除范围。
根据侧隐窝狭窄的病理基础,后方主要为关节突关节增生、黄韧带增厚钙化,且范围局限,故本研究采用经关节突入路直接到达侧隐窝后壁,切除侧隐窝后壁实现精准减压。回顾性分析 2013 年 9 月至 2015 年 9 月,我科采用经关节突全内镜侧隐窝减压治疗的 25 例 L4~5、L5~S1单节段侧隐窝狭窄症患者的临床资料,对手术设计及初步临床疗效报告如下。
资料与方法
一、纳入与排除标准
1. 纳入标准:( 1 ) 术前影像资料证实为侧隐窝狭窄症,临床症状为:腰痛和 ( 或 ) 下肢放射痛,肌力减弱和 ( 或 ) 感觉异常;( 2 ) 影像学示病变的节段在 L4~5或 L5~S1;( 3 ) 接受全内镜后方入路经关节突对侧隐窝进行减压。
2. 排除标准:( 1 ) 马尾综合征;( 2 ) 术前影像学提示单纯椎间盘局部突出或钙化,无椎管狭窄;( 3 )中央椎管狭窄;( 4 ) 手术节段存在腰椎滑脱或不稳;( 5 ) 脊柱畸形、骨折、强直性脊柱炎、脊柱结核、脊柱感染、脊柱肿瘤;( 6 ) 伴有颈椎病症状的患者;( 7 ) 全身感染性疾病如艾滋病、活动性肝炎等。
二、一般资料
本组共纳入 25 例,其中男 18 例,女 7 例;年龄为 56~76 岁,平均 ( 66.32±5.20 ) 岁。其中 L4~5节段狭窄 18 例,L5~S1节段狭窄 7 例。所有患者均存在腰腿痛,其中 20 例出现腿部感觉障碍,4 例下肢肌力减退,1 例腱反射减弱。
三、手术方法
1. 手术设计:侧隐窝狭窄症主要为后方关节突增生、黄韧带增厚、钙化导致神经根受压,出现症状 ( 图1 )。通过全内镜可切除后方部分下关节突、上关节突内侧缘和黄韧带,直接到达神经根后方,充分显露神经根,咬骨钳清理神经根内侧及外侧各种增生组织,实现侧隐窝的彻底减压 ( 图2 )。
2. 手术方法:患者取俯卧位,采用连续硬膜外麻醉,C 型臂机定位病变节段,消毒、铺巾后进行手术。以责任节段上位椎体的下关节突作为穿刺点,C 型臂机定位确认下关节突的位置 ( 图 3a~b )。以穿刺导针为中心在皮肤表面做一长约 6 mm 的切口,沿导针方向依次置入扩张管、工作套管至关节突,切除下关节突 1 / 4 ( 图 3c~d )。将内镜操作系统沿扩张管放入,内镜下切除增厚的黄韧带、上关节突内侧缘、关节囊,充分显露神经根,将神经根内、外侧的所有致压组织清理干净,实现神经根背侧的彻底减压 ( 图 3e~f )。针对有明显椎间盘突出的患者,据突出椎间盘的位置,沿神经根的内侧和外侧摘除间盘组织,推开神经根对神经根腹侧进行减压,探查确认神经根松弛。内镜下探查侧隐窝彻底减压后取出操作系统,缝合切口,无菌敷料包扎。
四、术后处理及疗效评价
术后当天予常规补液,术后第 2 天在佩戴腰围或支具的情况下开始下床适度锻炼,1~2 周内以卧床休息为主,3~4 周行腰背肌功能锻炼,佩戴腰围3 个月。

图1 a:术前 CT 红色箭头示左侧上关节突增生肥厚;b:术前MRI 红圈示左侧黄韧带增生肥厚图2 a~b:全内镜经关节突精准减压技术的操作区域Fig.1 a: Preoperative CT image,red arrow showed hypertrophy of the left upper articular process; b:Preoperative MRI image, red circle showed left hypertrophy of the ligamentum fl avumFig.2 a - b: Operational area of arthroscopic and full endoscopic accurate decompression techniques
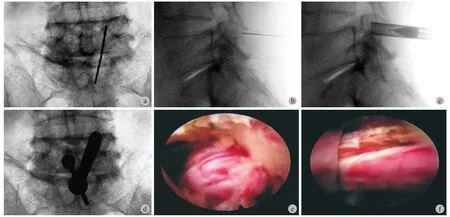
图3 a~b:侧隐窝狭窄的定位,定位于下关节突中部;c:用环锯去除下关节突的一部分以建立工作通道;d:经下关节突放置工作通道;e:增生的黄韧带压迫神经根;f:神经根彻底减压Fig.3 a - b: Positioning of lateral crypt stenosis with the following articular process in the center; c: Part of the lower articular process was removed with a circular saw to establish a working channel; d: The working channel was placed through the lower articular process; e: Hyperplasia of the ligamentum fl avum compressed the nerve root; f: The nerve root was completely decompressed
术后 1 周复查腰椎 CT 及 MRI 评估侧隐窝减压情况。术前、术后次日及末次随访时以疼痛视觉模拟评分 ( visual analogue scale,VAS ) 评分评估腰痛和坐骨神经痛,并使用 Oswestry 功能障碍指数( oswestry disability index,ODI ) 评估患者功能情况,以改良 MacNab 评分对末次随访进行评估,评价临床疗效。
五、统计学处理
结 果
所有患者均顺利完成手术,术中无转开放手术的情况发生;手术时间为 76~103 min,平均( 90.96±7.06 ) min;术中出血量 5~10 ml,平均( 6.04±1.34 ) ml。术后腰痛及坐骨神经痛明显改善。术后腰痛和坐骨神经痛的 VAS 评分,以及 ODI指数在随访的各个时间点上较术前均明显降低,差异有统计学意义 (P<0.05 ) ( 表 1 )。末次随访以改良 MacNab 进行疗效评价:优 19 例,良 5 例,可1 例,优良率为 96%。术中、术后无医源性神经根损伤、硬膜外血肿等并发症,术后 1 周复查腰椎 CT及 MRI 所有患者侧隐窝减压充分 ( 图4 )。

表 1 -术前、术后腰痛及坐骨神经痛 VAS、ODI 评分比较 ( n =25,x ± s )Tab.1 Low-back pain, sciati-ca VAS and ODI scores preoperatively and postoperatively ( n = 25,x ± s )
讨 论
LSS 可分型为中央管狭窄、侧隐窝狭窄和椎间孔狭窄。侧隐窝狭窄最常见,其导致神经根受压,进而出现腰痛及坐骨神经痛。侧隐窝是始于关节突的内侧,沿椎间孔走行的神经通道[10]。侧隐窝包括骨性侧隐窝和盘黄间隙。椎弓根内侧部向外下凹陷即为骨性侧隐窝,椎体后外侧缘构成前界,上关节突腹侧和黄韧带构成后界,椎弓根上切迹内缘构成外侧界,下方和椎间孔相通。椎间盘和椎体的后上部为盘黄间隙的前界,上关节突顶端、关节囊、下关节突前方靠内侧和黄韧带为盘黄间隙的后界[11]。侧隐窝的形态随腰椎椎孔形态变化。大部分上位腰椎为卵圆形椎孔,故上位腰椎无明显的侧隐窝;下位腰椎呈现出三叶草形的腰椎椎孔,故下位腰椎具有明显的侧隐窝,所以容易压迫走行于 L3~5的脊神经。侧隐窝为神经通道,从上到下,矢径越来越小,横径越来越大,侧隐窝变得窄且深[11-12]。在各种因素作用下,后方关节突的增生、黄韧带的增生骨化和前方椎体后方骨赘形成、椎间盘突出和后纵韧带的增生骨化,导致侧隐窝狭窄,使得相应的神经根、马尾和血管受压迫,引起以腰痛和坐骨神经痛等为主的神经根性症状。传统手术主要在开放直视下进行,传统术式主要包括椎板减压术、关节突关节切除减压术。传统开放术式具有清晰的手术视野,但需要关节突关节大范围的切除以实现神经根的彻底减压。大范围切除关节突破坏脊柱后柱的稳定性。若进行腰椎融合及内固定手术,住院时间长,花费高,合并有复杂基础疾病的老年患者往往不能耐受此手术,且行融合固定后相邻椎体发病率升高[13-14]。Försth 等[15]的一项关于 LSS 患者行减压加融合和单纯减压的随机对照多中心研究,融合组 123 例,单纯减压组 124 例,术后 2 年 ODI 两组间无明显差异,融合组的手术时间更长,出血量更大,手术费用高于单独减压组。平均随访 6.5 年,其中融合组再次手术率为 22%,减压组再次手术率为 21%,得出融合不优于单独减压,单独减压有效。开放手术存在创伤大、手术持续时间长、并发症多、术后恢复慢等缺点。
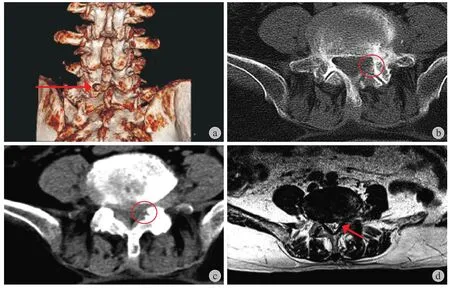
图4 a:术后 1 周 CT + 三维重建下关节突环锯开窗减压区;b~c:术后 1 周腰椎 CT 示左侧侧隐窝减压充分;d:术后 1 周腰椎MRI 示左侧侧隐窝减压彻底Fig.4 a: CT + 3D reconstruction at 1 week after operation: red arrow showed the articular process sawing window decompression zone;b - c: CT axial position image at 1 week after operation: the red circle showed that the left side crypt was fully decompressed; d:MRI axial position image at 1 week after operation: red circle showed the left side crypt decompression thoroughly
随着腰椎微创技术的发展,LSS 患者也开始在全内镜下行手术治疗。退变性腰椎侧隐窝狭窄症患者可采用经椎间孔入路完成手术,即采用椎间孔入路通过切除上关节突上 1 / 3、下关节突前部、关节囊和黄韧带,实现神经根减压。但经椎间孔入路具有一定局限性,尤其是 L5~S1节段 LSS 患者髂嵴高、增生的骨赘、横突阻挡等因素,增加经椎间孔入路的手术难度。故 Birjandian 等[2]提出全内镜经椎板间隙入路侧隐窝减压,其主要通过切除部分下关节突、上关节突、黄韧带和部分椎板实现神经根的减压。但该术式操作通道偏内。在经皮内镜手术期间,由于内镜工作通道的内径仅 6 mm,因此术中可操作空间非常有限,故对侧隐窝狭窄症患者靶向精准减压非常重要。精准减压最重要的基础是将通道直接放在病变部位,才能在有限的空间对病变进行精准彻底的减压。笔者在术中体会到若操作通道位置放偏,会增加手术难度及病变位置的确定,增大手术切除范围。术中发现,通过切除关节突,操作通道可直接到达神经根后方和侧隐窝后壁,可完整切除侧隐窝后壁,实现靶向精准减压。侧隐窝狭窄最常见的是关节突增生。术中采用克氏针直接定位在关节突,克氏针引导环锯。在 C 型臂机下,通过环锯直接切除下关节突的上 1 / 4。可直接将工作通道放在神经根的正后方,在通道下可直视上关节突内侧缘、黄韧带及关节囊。通道下视野清晰,可逐步切除黄韧带、上关节突内侧缘及部分关节囊,直接显露神经根,手术更加简单直接,手术效率高。基于全内镜经关节突侧隐窝狭窄区域精准解压,术中探查可见神经根减压彻底,且术后腰椎 CT 及 MRI证实侧隐窝减压彻底。在保证侧隐窝减压彻底的前提下,术中下关节突的部分切除最大限度地保留了脊柱的后部结构,维持了腰椎的稳定性。
本组所有病例均顺利完成手术,应用全内镜技术直接切除关节突,工作通道直接到达神经根后方,术中显露清晰,无医源性损伤及硬膜外血肿等并发症出现。术后患者腰痛和坐骨神经痛改善,腰痛和坐骨神经痛 VAS、ODI 均降低,术后复查 CT和 MRI 证实侧隐窝减压充分。术后随访脊柱稳定性好。创伤小、出血量少、手术时间短、术后恢复快、对腰椎稳定性影响小。避免了关节突关节大范围切除带来的脊柱失稳、腰椎融合内固定带来的邻近节段的病变,降低手术相关并发症。
综上所述,利用全内镜技术通过后方入路经关节突靶向精准侧隐窝减压治疗侧隐窝型 LSS,利用环锯切除部分增生的关节突直接到达神经根后方实现精准减压,获得满意疗效。该术式在保证彻底减压的前提下,对关节突关节破坏较小,最大限度保留了术后腰椎的稳定性。经关节突全内镜侧隐窝精准减压是治疗侧隐窝型 LSS 的一种微创、有效的术式。

