前后联合入路与单纯后路手术治疗复杂胫骨平台骨折的效果观察
方文广,林扬,黄立成
(惠州市第六人民医院外二科,广东 惠州 516211)
胫骨平台与半月板、髌骨及周围其他附属结构共同构成膝关节,是机体重要负荷结构,具有承重和运动等生理功能,在遭受暴力或外伤后容易发生骨折。由于解剖结构复杂、损伤类型多变,胫骨平台骨折手术处理难度较大[1]。目前普遍认为,骨折分型对治疗方案选择和预后判断具有重要指导意义,Hohl-Moore、AO/OTA和Schatzker分型均是基于X线检查的分型方法,其中Schatzker分型可信度相对更高,故在临床应用最为广泛[2]。胫骨平台骨折治疗的主要目标是骨折解剖复位和恢复膝关节功能,不同骨折形态所需的内固定方式和手术入路具有明显差异,任何单一入路均难以完全解决存在的问题,联合入路治疗可能有利于充分显露、复位和固定[3]。本研究回顾性分析2016年5月至2018年5月惠州市第六人民医院收治的复杂胫骨平台骨折患者80例的临床资料,旨在比较前后联合入路与单纯后路手术治疗复杂胫骨平台骨折的效果。
1 资料与方法
1.1 一般资料
纳入标准:①根据症状、体征及CT等影像检查结果确诊;②年龄18~80岁;③患者及家属知晓本研究并签署知情同意书。排除标准:①病理骨折或陈旧性骨折;②伴患肢其他类型骨折;③伴严重系统疾病或感染、风湿等基础疾病;④伴髌前疼痛病史;⑤未完成随访或临床资料不完整者。
本组纳入患者80例,按手术方案不同分为联合组和后路组。联合组46例,男30例、女16例;年龄21~73岁,平均(43.91±10.28)岁;Schatzker分型[4]为Ⅳ型21例、Ⅴ型16例、Ⅵ型9例;交通伤21例、高处坠落伤10例、摔倒伤7例、其他8例。后路组34例,男20例、女14例;年龄26~71岁,平均(45.02±10.74)岁;Schatzker分型为Ⅳ型16例、Ⅴ型10例、Ⅵ型8例;交通伤15例、高处坠落伤8例、摔倒伤5例、其他6例。两组患者一般资料比较,差异均无统计学意义(均P>0.05)。
1.2 手术方法
入院后完善相关检查并排除手术禁忌证,术前常规导尿并给予预防性抗感染治疗。联合组采用膝前正中切口联合膝后内侧或外侧切口治疗,后路组采用单纯后内侧或外侧切口。患者均实施连续硬膜外麻醉或静吸全麻。(1)膝前正中切口:仰卧位,自髌尖上约2 cm处作总切口至胫骨干中上段并充分暴露骺端折线,向下切开筋膜并抬起半月板,暴露两侧关节面后修复骨折部位,采用克氏针暂时固定,于C型臂X线透视机下观察骨折线及胫骨轴线有无异常并进行调整。(2)膝后内侧切口:自膝上约6 cm处沿半腱肌方向作纵向切口,分离皮下筋膜和肌群以充分暴露胫骨后髁,然后沿关节线切开关节囊,清理骨折断端并复位,完成后采用胫骨近端T型钢板进行固定。(3)膝后外侧切口:自膝横纹上6 cm处向腓骨小头下作纵行切口,分离比目鱼肌和腓总神经,暴露后关节囊和胫骨平台外后髁,然后切开关节囊并剥离外侧半月板后角,显露关节面,清理、复位骨折端并采用胫骨近端T型钢板固定。
术后均嘱患者保持患肢抬高,并给予消肿和抗感染等常规治疗,水肿缓解后开始进行踝关节屈曲锻炼,2次/d;3~4周后可尝试拄拐行走,3个月后复查X线片显示骨折线消失后尝试合理负重。
1.3 观察指标
1.3.1围术期指标 记录两组手术时间、术中出血量、引流时间及住院时间。
1.3.2手术效果 采用X线片检查随访两组术后恢复情况,记录内固定失效率、骨折愈合率及愈合时间。
1.3.3术后并发症 随访两组术后皮肤坏死、感染及延期愈合等并发症情况。
1.3.4膝关节功能 采用Merchant量表[5]评估两组术后6个月膝关节功能,内容包括疼痛(35分)、生活质量(35分)、步态(10分)、膝关节稳定度(10分)及活动范围(10分)。
1.4 统计学方法
2 结果
2.1 围术期指标
联合组手术时间、引流时间及住院时间均少于后路组,术中出血量高于后路组(均P<0.05)。见表1。
2.2 手术效果
联合组内固定失效率和愈合时间均少于后路组(P<0.05);联合组和后路组骨折愈合率分别为97.83%和94.12%,差异无统计学意义(P>0.05)。见表2。

表1 两组围术期指标比较

表2 两组手术效果比较
2.3 术后并发症
联合组和后路组术后并发症发生率分别为15.22%和17.65%,差异无统计学意义(P>0.05);两组切口感染、深部感染、延期愈合及皮肤坏死发生率等比较,差异无统计学意义(均P>0.05)。见表3。
2.4 术后膝关节功能恢复情况
联合组Merchant量表中生活质量、步态、膝关节稳定度、活动范围评分及总分均高于后路组(均P<0.05)。见表4。

表3 两组术后并发症比较[n(%)]
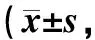
表4 两组术后膝关节功能恢复情况分)
3 讨论
复杂胫骨平台骨折多因高能量钝性损伤所致,常见的致伤原因为交通意外,其次为砸伤和高处坠落,在成人全身骨折中占比1%~2%,老年人群因常合并骨质疏松,发生率可高达8%,其中单髁骨折约60%、双髁骨折30%~35[1,6]。复杂胫骨平台骨折治疗需要对骨骼、软组织和皮肤均作出准确评估,然后根据骨折类型选择合理手术入路,以减少软组织损伤并有效提供手术视野和骨折部位显露,提升骨折段复位和内固定效果[7]。
目前,常用手术入路包括前外侧切口、内侧切口或内外双侧切口等,但由于胫骨平台解剖结构复杂,单一入路常难以达到理想固定效果[3]。Conserva等[8]报道,单纯外侧手术治疗涉及内侧髁的胫骨平台骨折,术后内侧骨折块塌陷及复位失效发生率明显增高。徐云钦等[9]认为伤后6~8 d为胫骨平台骨折手术最佳时机,且多种入路联合应用有利于提升治疗效果。本研究回顾性分析前后联合入路与单纯后路手术在复杂胫骨平台骨折中的应用情况,显示联合组术中出血量明显高于后路组,手术时间、引流时间及住院时间均明显少于后路组,表明联合入路治疗可导致术中出血量增加,但有利于缩短手术时间并促进术后康复;比较两组手术效果显示两组骨折愈合率分别为97.83%和94.12%,表明两种方案骨折愈合情况大致相近,但联合组内固定失效率和愈合时间均明显低于后路组,其原因为单纯后路手术由于视野因素常无法使骨折断端完全复位,不仅导致手术时间延长,内固定效果也常不理想,若过度剥离软组织,还可能导致切口感染、皮肤坏死及延期愈合等并发症,对术后康复造成不利影响;而联合入路可提升骨折内固定效果,联合入路治疗可以从各方向良好显露各骨折部位及周围解剖结构,不仅有利于增强重建后稳定性,还可减少骨折断端血运破坏,提升治疗效果和康复速度。本研究显示两组术后并发症发生情况未见明显差异,其原因可能与样本量偏小有关,但联合组术后6个月Merchant量表中生活质量、步态、膝关节稳定度、活动范围评分及总分均明显高于后路组,表明联合入路手术可有效提升患者膝关节功能恢复效果。
综上述,前后联合入路治疗复杂胫骨平台骨折较单纯后路手术有利于增强固定效果,促进骨折愈合和患者康复,提升膝关节功能恢复水平。

