CBCT在上颌窦底壁分型及内提升术风险评估中应用
吕 文
(威海市文登区口腔医院 山东 威海 264400)
上颌窦内提升术操作简单、对机体损伤小、术后患者机体恢复快,但此术式多为医师在盲视下进行操作,术前对上颌窦黏膜是否完整无法进行有效判断。国内相关文献对上颌窦底壁分型与内提升术相关报道较少[1],本次研究将用CBCT对上颌窦底壁分型与内提升术进行风险评估,分析临床应用价值,对手术操作具有指导意义。
1 资料与方法
1.1 一般资料
选择2018年2月1日—2019年1月31日于我院就诊已拍摄CBCT的70例患者,男性36例,女性34例,年龄20~60岁,平均年龄(46.97±1.33)岁。根据不同年龄段,将患者分为四组:A组年龄在20~30岁共15例,B组31~40岁共20例,C组为41~50岁共16例,D组为51~60岁共19例。
1.2 纳入标准和排除标准
纳入标准:①患者上颌窦气化、形态、密度正常,影像清晰,无明显畸形;②患者同意参与并签署由研究者提供、伦理委员会审查通过的知情同意书。
排除标准:①语言障碍;②上颌窦手术史;③精神系统疾病;④认知功能障碍;⑤系统性疾病;⑥上颌牙列缺损。
1.3 方法
应用CBCT对患者进行检查,嘱受检者摘掉随身佩戴的耳钉、帽子、项链等,受检者着铅衣,受检者保持立位姿势,前额紧贴额托,下颌轻度内收,前牙对刃咬,上下切缘咬在咬合板槽内,用咬合板将患者上下颌牙分开,以免发生解剖影像重叠的情况,保持听眶线与地面平行,扫描架自眶下方开始扫描,至上颌咬合平面,设定相关扫描参数:层厚0.25mm,球管电压90kV,电流6mA,扫描所得数据保存为DICOM格式并传送到三维重建工作站中,应用软件进行三维重建,实施容积分析。
1.4 统计学方法
采用SPSS14.0 统计软件进行数据分析,计量资料以(±s)表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 上颌窦底壁分型比较
70例(140侧)上颌窦底壁,其中平坦型61侧,包括亚型15侧;凹面型40侧,包括亚型9侧,凸面型39侧,包括亚型0侧。同一病例,左侧与右侧分型一致者36例,不一致者34例。
2.2 两侧上颌窦底壁分型比较
患者两侧上颌窦底壁分型进行比较,二者差别无显著统计学意义(P>0.05)。见表1。
2.3 不同年龄段上颌窦底壁分型比较
对不同年龄段的上颌窦底壁分型进行比较,结果发现,二者差别无显著统计学意义(P>0.05)。见表2。
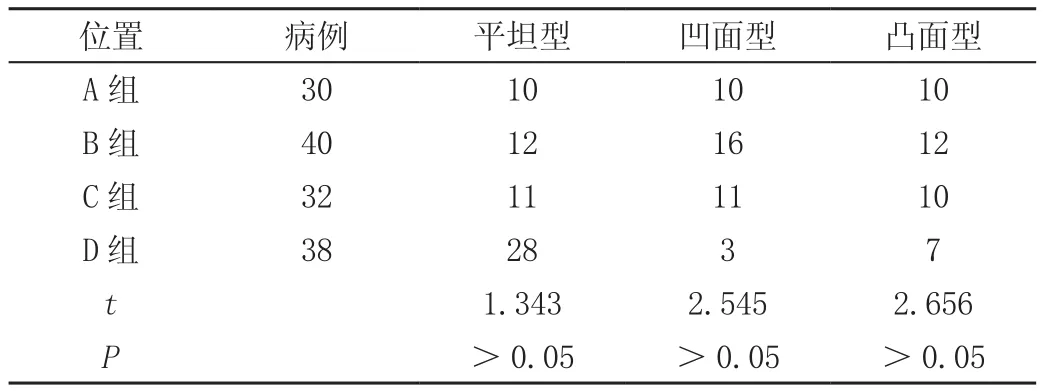
表2 不同年龄阶层的上颌窦底壁分型比较(n,%)
3 讨论
上颌窦底壁形态较为复杂且形式多变,一旦出现窦中隔、回旋不平、骨嵴等情况均不可实施上颌窦底提升术。相关研究表明:全景片和CT影像对上颌窦底壁分嵴检查,所获得的影像全景片存在较高的误诊率[2]。口腔全景片无法对上颌窦底壁结构进行精确的解剖定位,需与CT重建影像进行结合,开展综合分析后,得出上颌窦底壁结构情况。所以,CBCT对上颌窦底壁形态与制定手术方案有着重要的临床指导意义,尤其对上颌窦内提升术风险的评估具有重要价值。
上颌窦内提升术在操作中需注意以下两方面:①上颌窦底黏膜穿孔;②上颌窦底提升效果。近年来,随着上颌窦提升术的逐渐完善,上颌窦形态与解剖结构也逐渐得到临床工作者的重视[3]。上颌窦三维重建已经成为临床中对上颌窦与周围组织结构的主要观察方法,为术前治疗计划的制定、确立手术方法提供参考依据。
上颌窦形态、上下、前后、左右径与体积等方面在国外有很多相关报道,但对上颌窦内提升术风险评估参考文献较少[4]。所以,只能大致评估提升范围,对上颌窦内提升术的手术效果等方面重视度不高,进而引发上颌窦穿孔等情况,导致手术失败。此次研究应用CBCT实施扫描,对上颌窦窦底形态的术前评估与术中规避风险有着非常重要的辅助作用。
若上颌窦为凹陷型,因为上颌窦冲顶能力集中在作用点,与厚度松质骨的挤压充分,实施提升时黏膜在皮质骨表层分离,张力会下降,窦底黏膜提升距离升高;凸面型窦底黏膜提升会增加张力,控制窦底皮质骨和黏膜的提升。所以,凹性窦底黏膜在皮质骨表层剥离,会提升上颌窦底,凸面型则相反,平坦型居中。
综上所述,上颌窦内提升过程中,即使一侧手术成功后,也不应忽视对另一侧上颌窦底的风险评估。上颌窦底解剖形态较为复杂,若无术前影像学检查即行上颌窦内提升术会增加手术难度及手术风险,而应用CBCT对上颌窦底形态进行风险评估与分型后,可为临床医生提供参考依据,从而获得准确的提升范围,保证手术效果。

