不同屈光度近视SMILE术后1个月角膜屈光力分布及角膜高阶像差研究
丁萱 付单 汪琳 朴明子 周行涛 于志强
(复旦大学附属眼耳鼻喉科医院眼科 国家卫生健康委员会近视眼重点实验室 中国医学科学院近视眼重点实验室 上海 200031)
角膜屈光手术无论表层切削或板层切削,都是通过切除一定角膜基质改变角膜前表面屈光力,达到矫正屈光不正的目的。由于角膜厚度限制,角膜屈光手术不能改变整个角膜屈光力,其中涉及角膜屈光力改变的区域,即手术设计光学区,大小与激光仪设置有关,但并非手术设计光学区内角膜都能获得完全屈光矫正[1]。光学质量高,产生像差最少的区域通常称为功能光学区[1],其大小与角膜前表面屈光力分布有关。有研究[2]将与角膜中央4 mm平均屈光力相差0.5 D以内的角膜区域定义为功能光学区,也有研究[3]将与瞳孔中心屈光力相差1.5 D以内的角膜区域定义为功能光学区。
飞秒激光小切口角膜基质透镜取出术(small incision lenticule extraction,SMILE)精确、微创、无瓣,在低、中、高度近视患者均取得安全、有效、稳定的效果[4-5],但仍有部分患者夜间视觉质量不满意,出现眩光、光晕等症状,尤其是高度近视患者更容易出现。以往有学者研究了准分子激光原位角膜磨镶术(laserinsitukeratomileusis,LASIK)[6-7]及准分子激光上皮下角膜磨镶术(laser subepithelial keratomileusis,LASEK)[8]发现术后角膜功能光学区大小与矫正屈光度及手术设计光学区大小有关,且能反映术后视觉质量水平,而SMILE术后功能光学区研究较少。本文拟通过对不同屈光度近视SMILE术后1个月角膜屈光力分布及角膜高阶像差研究,评估矫正屈光度对术后功能光学区大小及视觉质量影响。
1 资料与方法
1.1 资料 2016年7月~2017年5月在本院眼科行双眼SMILE治疗近视患者209例(均右眼入组)。年龄为18~48岁,平均(27.7±7.1)岁;球镜度数为-0.75~-10.00 D,平均(-5.14±2.63)D,柱镜度数为<-1.5 D,平均(-0.65 ±0.35)D,等效球镜度(spherical equivalent,SE)为-1.00~-10.05 D,平均(-5.45±2.62)D;屈光度数稳定,2年内每年度数增长量<0.5 D。根据手术矫正SE分为低(SE<-3.0 D)、中(-3.0 D ≤SE<-6.0 D)、高(SE≥-6.0 D)度近视3组。本研究遵循医学伦理要求,术前所有患者均签署手术知情同意书。
1.2 术前检查及准备 术前常规检查:裂隙灯显微镜、三面镜、裸眼视力(uncorrected visual acuity,UCVA)、最佳矫正视力(best corrected visual acuity,BCVA)、小瞳及扩瞳下客观验光(ARK-510A,NIDEK,日本)及主觉验光(RT-5100,NIDEK,日本)、角膜地形图、角膜厚度及角膜像差(Pentacam HR,Oculus,德国)、眼压(TX-20,Canon,日本)、眼轴长度(IOLMaster,Zeiss,德国)等。排除疑似或已确诊的圆锥角膜或其他角膜变性;角膜厚度不能满足设计切削深度(术后角膜厚度>380 μm);眼部活动性感染或炎症及任何眼部疾患(如白内障、青光眼);未受控制的全身疾病(如糖尿病、甲亢、自身免疫病及结缔组织病等)。术前停戴软性角膜接触镜1周,硬性角膜接触镜2周、角膜塑形镜4周以上。术前3 d滴抗生素滴眼液。
1.3 手术过程 所有病例接受SMILE治疗,均使用德国VisuMax飞秒激光系统,激光能量130 nJ,扫描频率500 Hz,平面扫描点、线间距4.5 μm,角膜帽直径7.5 mm,厚110~120 μm,微透镜直径5.5~6.7 mm,基底厚度10~15 μm,切口位于90°,边切角90°,散光过渡区0.1 mm。根据年龄和术前屈光度,设置术后目标屈光度为0~+0.75 DS。常规无菌准备与表面麻醉后,确认患者摆正头位,嘱其注视上方绿色注视光(与飞秒激光同轴),在激光扫描过程中眼位保持不动。术者通过手术显微镜和操纵杆进行角膜顶点中心对位,手术床上升后术眼角膜接触负压吸引锥产生压迹水印。术者通过操纵杆调整使得压迹水印与负压吸引锥的圆形边界呈同心圆,当压迹面积超过80%后启动负压吸引固定眼球并发射激光。激光脉冲依次完成透镜后表面,透镜边切,角膜帽及2 mm边切口扫描后,利用显微分离器依次分离透镜前表面和后表面,使用显微镊将分离彻底的透镜从小切口取出,完成手术。
1.4 术后处理及随访 术后常规用药:0.5%左氧氟沙星滴眼液(Santen,日本)4次/d,1周;0.1%氟米龙滴眼液(Santen,日本)4次/d,4周;0.3%玻璃酸钠滴眼液(Santen,日本)4次/d,2~3个月。
术后随访:术后1 d、1周、1个月随访,进行裂隙灯显微镜检查及VCVA、BCVA、眼压检查,术后1个月行角膜地形图及角膜像差检查(Pentacam HR,Oculus,德国)。术后角膜地形图及角膜像差检查。
术后1个月,由同一位经验丰富的眼科技师在同一机器上进行Pentacam检查,仅使用系统评估质量显示“OK”的数据进行分析。采用总角膜屈光力模式(total corneal refractive power,TCRP),记录以角膜顶点为中心,直径 4 mm环的平均屈光力(记作Km-4mm),测量与Km-4mm值相差0.5 D以内的最大环直径(记作△0.5 D),评估术后角膜屈光力分布。在无调节作用时,-0.5 D的离焦平均导致视力下降至20/32[9],是功能视力的最低值[2]。在Power Distribution中选取TCRP模式,设定以角膜顶点为测量中心,调节Zone Dia直至所在环Km等于 4 mm环、Km值加0.5 D,此时Zone Dia即为△0.5 D最大环直径(图1)。同时,Pentacam测量直径 8 mm内角膜像差,包括总高阶像差(high-order aberration,HOA)和临床常用的3种高阶像差:球差、彗差、三叶草像差。
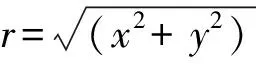
1.5 统计学处理 采用SPSS 24.0统计软件(IBM,美国)进行数据分析处理。使用K-S检验评估数据正态性,根据是否正态采用方差分析(analysis of variance,ANOVA)或K-W非参数检验计算组间变量差异P值。使用成组t检验或Wilcoxon秩和检验计算每组微透镜直径与术后1个月△0.5 D分布最大环直径差异P值;计算Spearman相关系数,分析△0.5 D屈光度分布直径与术后角膜高阶像差的相关性。P<0.05表示差异有统计学意义。

图1. TCRP模式下△0.5 D最大环直径测量
2 结果
本研究共纳入209例患者,按手术矫正SE分低、中、高度近视3组(表1)。
安全性与有效性:本研究入组209例患者,手术顺利,均一次扫描成功,未发生术中失吸、脱环、透镜分离困难、扫描不全或撕破残留等并发症,术后无感染或弥漫性层间角膜炎发生。术后1个月安全指数(术后BCVA/术前BCVA)为1.09±0.16,有效指数(术后UDCA/术前BCVA)为1.03±0.18。术后1个月时200眼(96%)术后视力达到或高于术前水平,184眼(88%)UCVA≥1.0,188眼(90%)术后SE在±0.5 D以内,190眼(91%)术后散光屈光度在0.5 D以内。见图2。
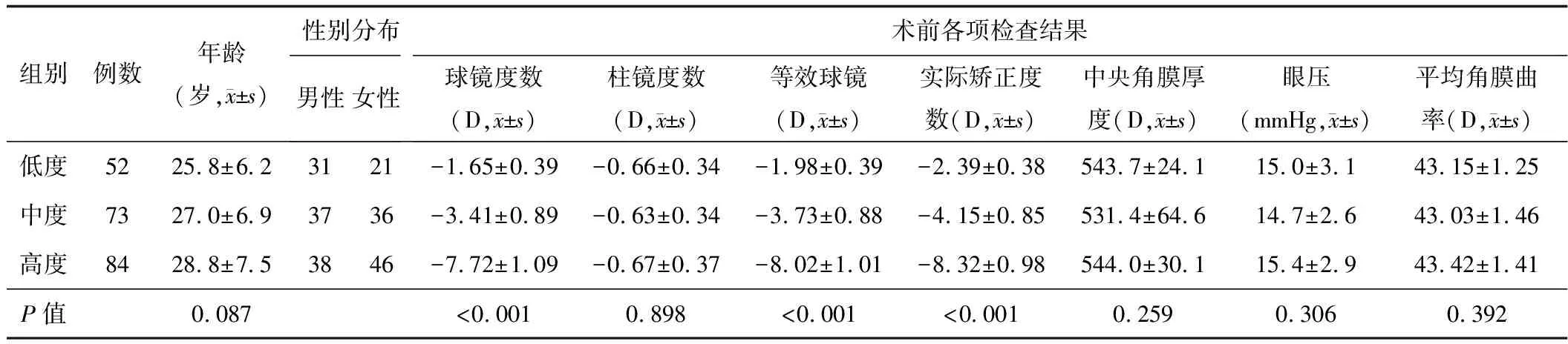
表1 低、中、高度近视患者SMILE术前基本情况
微透镜直径与角膜屈光力分布情况:低、中、高度近视3组患者微透镜直径(即设计光学区)差异无统计学意义(P=0.594)。3组患者术后1个月△0.5 D所在最大环直径均小于微透镜直径(P<0.001),术后1个月△0.5 D所在最大环直径在3组间差异均有统计学意义(P<0.001),且随矫正屈光度增加而缩小(表2)。
角膜高阶像差变化:低、中、高度近视3组患者术后1个月角膜HOA、球差、彗差均增大,且随矫正近视度数增加而增加;3组患者术后1个月三叶草差无显著性变化(表3)。△0.5 D分布最大环直径与HOA、球差、彗差变化值呈显著负相关,而与三叶草差变化值相关性不大(图3)。
偏心量:低、中、高度近视3组患者术后偏心量差异无统计学意义(表4)。

图2. SMILE安全性和有效性评价
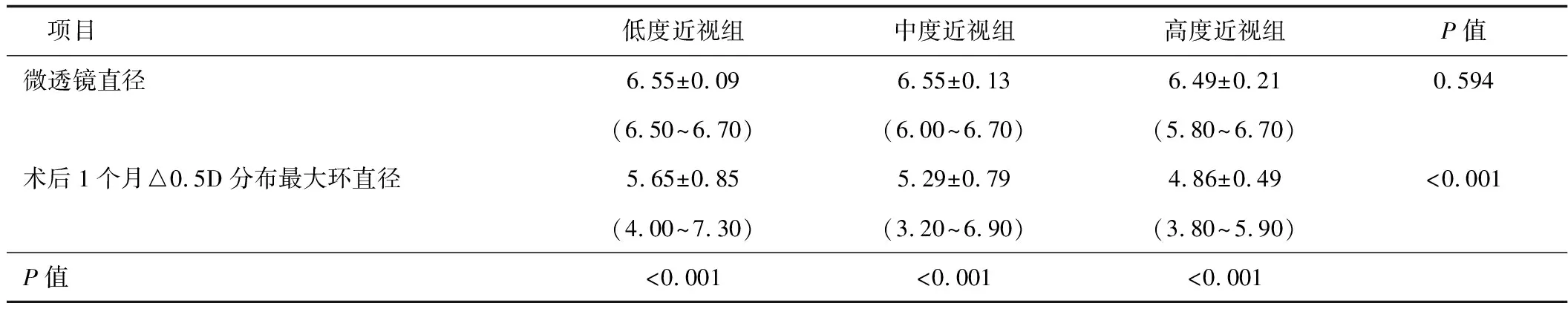
项目低度近视组中度近视组高度近视组P值微透镜直径6.55±0.096.55±0.136.49±0.210.594(6.50~6.70)(6.00~6.70)(5.80~6.70)术后1个月△0.5D分布最大环直径5.65±0.855.29±0.794.86±0.49<0.001(4.00~7.30)(3.20~6.90)(3.80~5.90)P值<0.001<0.001<0.001
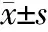
表3 低、中、高度近视患者SMILE手术前、后角膜高阶像差值(μm,)
注:术后与术前的角膜高阶像差进行配对检验,a示差异有统计学意义(P<0.05),b示差异有统计学意义(P<0.001)
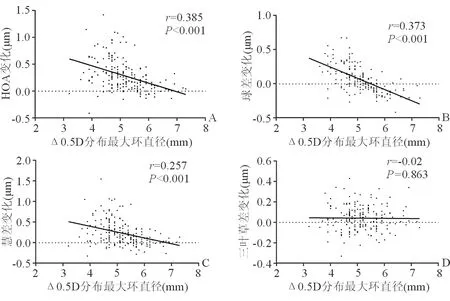
图3. △0.5 D分布最大环直径与手术前、后角膜高阶像差差值的线性回归曲线 A、B、C、D分别代表△最大环直径与HOA、球差、彗差及三叶草差变化的线性回归曲线
表4 低、中、高度近视患者SMILE术后偏心量(mm,)
3 讨论
SMILE应用临床以来,不仅避免了角膜瓣相关并发症,而且术后视觉质量也优于准分子激光手术[10-11]。正常人眼角膜中央瞳孔区域视觉质量最好,越接近周边角膜球差逐渐增加。角膜屈光手术后角膜非球面性增加,当瞳孔大于设计切削光学区时,光线经过周边部切削区会产生更多像差,降低视网膜上成像质量。成人生理瞳孔的直径一般为4 mm,在无调节作用时,-0.5 D离焦平均导致视力下降至23/30,这一视力水平属于功能视力的最低范畴。因此,我们测量与角膜顶点为中心直径4 mm环的平均屈光力相差0.5 D(△0.5 D)以内的角膜区域最大环直径,一定程度上可以反映具有较好视力的角膜范围,并通过分析与矫正近视度数和术后角膜高阶像差的关系,对不同程度近视患者提供更优化的手术设计。
角膜屈光手术通过切除部分中央角膜组织,改变角膜曲率,以达到矫正屈光不正的目的。然而并非整个切削光学区都能达到预期视力,尤其是切削周边部。为了解角膜屈光手术后具有良好视力的角膜范围,Holladay等[12]测量了LASIK术后角膜地形图局部曲率图上变化0.5 D的区域直径;Racine等[13]测量了LASIK术后以瞳孔中央为中心角膜屈光力变化0.5 D的区域直径。他们发现准分子激光术后测量光学区直径均比手术设计光学区直径明显缩小。Holladay等[12]还发现矫正度数越高,测量光学区直径越小;Racine等[13]的研究由于纳入高度近视患者少(所有患者SE≤-7.50 D)、切削光学区较大,并未得出相似结论。Qian等[3]测量了SMILE术后角膜屈光力分布,发现在中央5 mm以外角膜区域,越接近周边部角膜,屈光力与瞳孔中心相差越大,且SMILE手术后角膜屈光力改变与计划矫正屈光度差异有统计学意义;以与瞳孔中心屈光力相差1.5 D为标准定义的功能光学区大小,术后明显小于术前,差异有统计学意义,但6.5 mm组和6.2 mm组的术后功能光学区差异无统计学意义。本文纳入的低、中、高度近视3组患者SMILE术后△0.5 D分布最大环直径均小于微透镜直径,且矫正度数越高,差异越明显,这与Holladay、Racine、Qian的结论一致。
有研究测量了LASIK术后角膜中央能产生0.6以上视力的最小直径[8],矫正屈光度越高,测量直径较手术设计切削直径缩小程度越大,这与我们的结果相似。矫正屈光度越低需要改变的角膜曲率更小,过渡光学区范围更小,光学质量良好的区域更多;术后角膜形态变化小,术后角膜高阶像差更低,视觉质量更好。角膜屈光手术可以有效降低低阶像差,提高裸眼视力,但可能增加高阶像差而降低患者术后视觉质量,尤其是夜间视觉质量,产生眩光、光晕、重影等症状。SMILE术后患者高阶像差(HOA、彗差、球差、高阶散光)较术前增加,且长期随访后发现改变不大[14]。本研究中术后仅三叶草差与术前差异无统计学意义,HOA、球差、彗差均明显增加,这与Shah等[15]研究结果一致。角膜屈光手术后波前像差变化与多种因素有关,如角膜Q值[16]、haze、愈合反应[17]、手术时间、眼压等。对△0.5 D分布最大环直径与4种角膜高阶像差手术前后差值分别进行单因素回归分析,我们发现分布直径与HOA、球差、彗差变化值呈显著负相关。角膜屈光手术后球差增加主要受矫正度数影响,矫正度数越高,非球面性越高,球差增加越多。彗差增加与手术偏心和矫正度数[15]有关。本文中3组患者的偏心量差异无统计学意义,矫正屈光度的差异也成为影响3组患者彗差变化主要因素。
角膜屈光手术理想的矫正光学中心是视轴角膜反光点,但临床上难以实施,手术者经常采用瞳孔中心或角膜顶点作为矫正中心。已有研究报道SMILE矫正中心距角膜顶点近时比距瞳孔中心近时的术后视觉质量更好[18],且瞳孔中心会因光线明暗致瞳孔舒缩而发生变化,而角膜顶点则位置恒定。本研究采用的手术中心定位方法,定位中心接近角膜顶点,因此选择角膜地形图上角膜顶点作为中心测量角膜屈光度分布。由于SMILE缺乏准分子激光手术配备的主动眼球跟踪系统和虹膜定位技术,偏中心扫描时有发生。偏中心矫正由于矫正区偏移,瞳孔中央对应的角膜表面欠规则,术后患者会出现不规则散光、对比敏感度下降、高阶像差增加、视觉质量欠佳等结果。我们采用Lazaridis等[10]方法,比较了低、中、高度近视组矫正偏心程度,结果显示3组间偏心量差异无统计学意义,说明偏心对结论影响不大。
Pentacam眼前节分析系统属于Scheimpflug成像系统,与角膜曲率计(角膜散光计)或Placido盘角膜地形图测量角膜屈光力的原理不同,不依赖角膜屈光指数,即使术后角膜前后表面曲率比值改变、屈光指数失效的情况下仍能准确测量角膜屈光力[19-21]。有研究[22]评估Pentacam测量屈光力分布SimK、TNP、TCRP 3种模式的准确性,最终认为TCRP是评估SMILE术前、术后角膜屈光力与散光的最佳方式。Pentacam可以测量角膜前表面、后表面形态,前后表面综合像差,辅助寻找视力欠佳原因[23]。本文测量角膜前后表面总像差,可更全面反映角膜像差变化。
本研究不足之处:①随访观察时间较短(术后1个月),高度近视远期可能发生屈光回退,本研究仅反映SMILE术后早期角膜屈光力分布与高阶像差。②除矫正屈光度和微透镜直径外,还有许多因素可能影响角膜屈光力分布,如术后角膜愈合反应、偏心程度以及角膜的非球面性。③可增加其他评价视觉质量的客观与主观指标,如评估对比敏感度变化;通过问卷评估患者主观视觉质量。
综上所述,本文测量了不同程度近视患者SMILE术后与角膜顶点为中心直径 4 mm环的平均屈光力相差0.5D以内的角膜区域最大环直径和角膜高阶像差,发现矫正近视度数越高,术后能产生良好视力的角膜范围越小,而术后角膜高阶像差(HOA、球差、彗差)越大。 因此,对中、高度近视患者应注意调整微透镜直径大小,以弥补角膜功能性成像区域的减小,优化术后视觉质量、提高患者满意度。

