外伤性气迷路引起阵发性位置性眩晕一例并文献复习
陈胜炬 司瑜 梁茂金 唐小武 李湘辉 张志钢*
1 中山大学孙逸仙纪念医院耳鼻喉科广州市沿江西路107号510120 2 澳门镜湖马路镜湖医院耳鼻咽喉-头颈外科
气迷路(pneumolabyrinth)比较罕见,是指气泡进入迷路,常继发于外淋巴漏(PerilymphaticFistula,PLF)。主要病因包括:1)外伤性:是由于气压创伤,颞骨骨折,镫骨骨折或脱位;2)医源性:包括听骨链重建术,镫骨手术和人工耳蜗植入手术等[1];3)先天性内耳畸形、继发于中耳炎、中耳肿瘤等中耳疾病所致的半规管瘘也是导致气迷路的原因。气迷路主要临床表现是突发或波动性的感觉神经性听力损失或混合性听力损失及发作性眩晕,听力损失呈多样性的,听觉功能可能正常或显著受损,听力损失可以从高频到低频,并与梅尼埃病或内耳水肿所致听力下降相似[2]。伴随耳鸣及耳闷塞感没有特异性。眩晕可从不稳感到天旋地转,通常是体位变换诱发;伴或不伴自发性眼震,多数为水平性,快相朝向患侧,随着颞骨高分辨CT广泛应用,气迷路的诊断率逐渐增加[3]。现报道1 例因中耳创伤致气迷路,表现为水平半规管样的阵发性位置性眩晕(Paroxysmal Positional Vertigo,PPV)及混合性耳聋。
1 病例资料
患者男性,56岁。因挖耳后眩晕伴听力下降1月余于2019 年4 月15 日入院。患者1 月余前用棉签挖耳时不慎向内推进后出现眩晕,呈天旋地转感,于头位变动时可诱发加重眩晕,卧床不动时眩晕缓解,伴恶心呕吐。伴右耳鸣,右耳听力持续下降,遂当地医院就诊行颞骨CT 检查提示右鼓膜轻度增厚,鼓室、听骨链未见异常,未见骨质破坏;予对症处理症状无好转,2周后到上级医院就诊行耳内镜检查示右鼓膜紧张部见不规则穿孔,鼓室未见积液。予对症治疗2周无明显改善,到我院进一步治疗,体查:右鼓膜后上象限紧张部穿孔,穿孔边缘见血痂,未见流脓;自发性眼震(+),右侧瘘管试验(+),无颈项强直。音叉测试右侧Rinne test (±),Weber test(偏左),右侧Schwabach test(-);纯音测听示右耳极重度混合性聋(图1)。听性脑干反应提示右耳听阈为100 dBHL,左耳40 dBHL。视频眼震电图(VNG)示:自发性眼震:(+)自发水平向左眼震,Supine-seated PositionalTest:(-),Roll-Test:(+)双转头位出现,剧烈背地性眼震,左侧>右侧,有晕感,眼震时间超过2分钟。Dix-Hallpike Test:(+)左悬头位出现水平向右眼震,出现晕感,右悬头位出现水平向左眼震,有晕感,眼震时间超过2分钟。结合病史,考虑右水平半规管BPPV。进一步高分辨颞骨CT发现右侧砧骨及镫骨骨折,右侧镫骨移位陷入前庭窗(图2A),并右侧前庭积气(图2B),三个半规管未见明显积气。
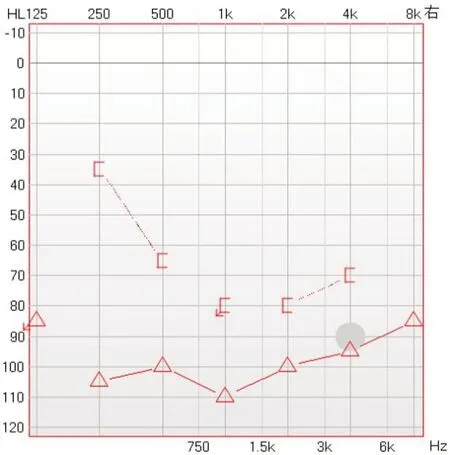
图1 术前纯音测听示右耳极重度混合性聋Fig. 1 Pre-operative Audiogram revealing profound mixed deafnes in the right ear
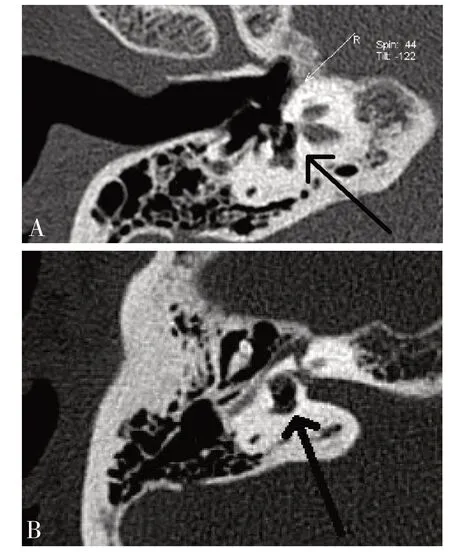
图2 术前高分辨颞骨CT(轴位)。A 右侧镫骨移位陷入前庭(黑色箭头所示);B 右前庭积气(黑色箭头所示)。Fig. 2 Temporal bone high-resolution CT scan (axial view)pre-operative.A.revealing the stapes has luxated into the Vestibule of the right ear; B. revealing air bubbles (arrows)trapped in the vestibule of the right ear
结合患者病史、体查及影像学等辅助检查结果考虑创伤性右外淋巴漏、气迷路,右创伤性鼓膜穿孔,右耳极重度混合性聋。而变位试验提示右水平半规管BPPV考虑与气迷路前庭积气有关,为假阳性结果,未进行耳石复位治疗。遂患者在全身麻醉下行右鼓室探查、镫骨及底板取出、前庭窗封闭,自体听骨听力重建术+右鼓膜修补术。术中见鼓膜后上象限穿孔,砧镫关节分离,砧骨豆状突骨折,镫骨前后弓及镫骨底板沉降深陷入前庭(图3),镫骨底板完整,圆窗膜未见破损。用钩针取出下陷镫骨前后弓及镫骨底板,见少量外淋巴液流出,用地塞米松浸泡前庭窗,取颞肌筋膜封闭前庭窗,将取出之镫骨体置于砧骨长脚与筋膜之间重建听骨链,探查活动好,周围用纳吸棉围绕,取耳屏软骨膜,用内植法修补鼓膜。术后患者眩晕基本消失,无天旋地转,于头位变动时有短暂不稳晃动感,耳鸣减轻,自觉听稍提高。术后第5 天出院,术后1 月复诊行纯音测听提示极重度聋,听力无改善(图4)。术后2月复诊主诉于头动时出现短暂不稳晃动感,无天旋地转,未影响生活。复查VNG 示Supine-seated Positional Test:(-),Roll Test:(-),Dix-HallpikeTest:(+)右悬头位出现上跳性眼震,有晕感。考虑右后半规管BPPV。术后2月复查颞骨高分辨CT,对比术前,前庭积气已消失(图5)。
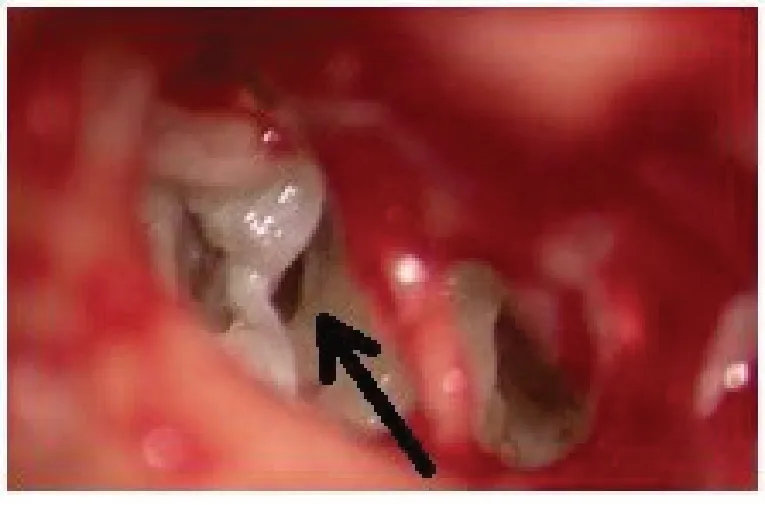
图3 术中图片箭头所示为右鼓室探查见镫骨前后弓及镫骨底板沉降陷入前庭Fig. 3 Intraoperative picture of the right ear,the stapes and two stapedial crus has luxated deeply into the Vestibule through right middle ear surgical exploration(arrows)
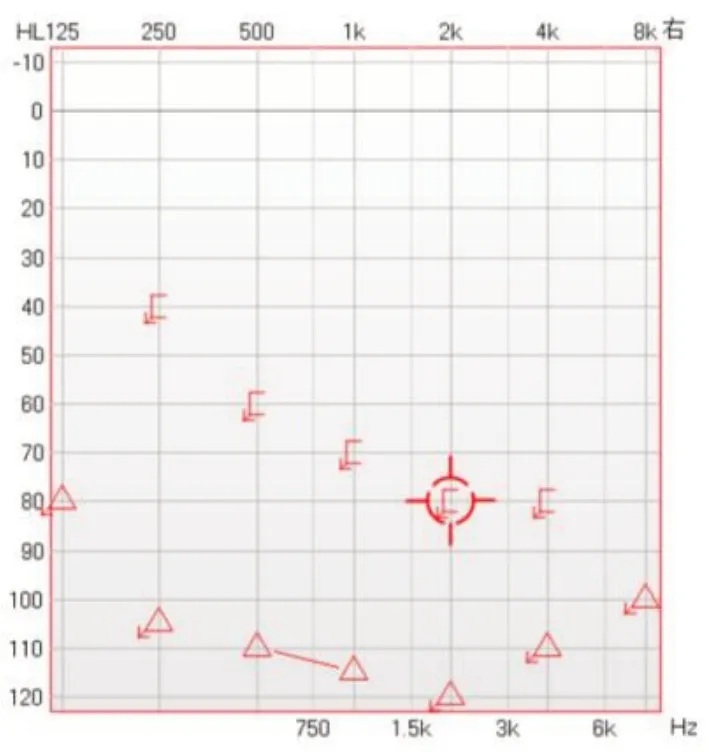
图4 术后1月纯音测听提示右耳极重度聋Fig. 4 Audiogram revealing profound mixed deafness in the right ear after post-operative one month

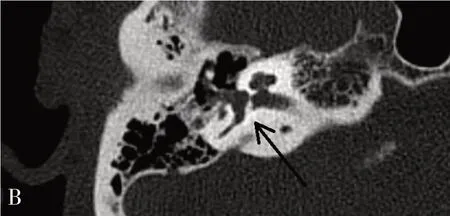
图5 术后2月复查颞骨高分辨CT,黑色箭头所示与图2A.B对比,前庭积气已消失Fig.5 Temporal bone high-resolution CT scan(axial view)after post-operative two months,revealing air bubbles are disappear in the vestibule of the right ear compared to Fig.2A.B(arrows)
2 讨论
鼓室与和内耳之间存在的任何通道都可能导致气迷路,其中最常见的原因是创伤,其次是继发于镫骨切除术后[4-6]。Ederies等提出一个“气迷路”理论假说,位置性眩晕是由半规管内气泡的运动引起的。这个假设是基于高分辨颞骨CT图像显示身体位置的变化响应半规管内的空气移动,空气运动刺激壶腹嵴帽,随后发生眼球震颤和眩晕.根据这一假设可用反引力来解释反复前半规管的发作阵发性位置性眩晕,当患者处于仰卧位时,气泡向迷路上部区域运动。此外,气泡背离嵴顶椭圆囊侧移动可出现类似难治性后半规管阵发性位置性眩晕[7]。在PLF 的动物模型中,PLF 可以诱导内淋巴膜的塌陷。利用位置产生外淋巴液流动时,其通过瘘管外流也可以形成膜迷路的塌陷,引起偏离嵴帽,则可能发生位置性眼球震颤,在三个半规管中均有可能发生。因此,在行变位试验时可引起多向改变的眼球震颤[7-9]。
Ji-Eun等报导了24名PLF患者中有14名患者发现了眼震。當中有10例(71%)患者伴或不伴自发性眼震的位置性眼球震颤,位置变化通常会加剧其眩晕。位置性眼震的模式类似于良性阵发性位置性眩晕(BPPV)。在变位试验(Dix-Hallpike Test和Roll Test)时激发扭转向下和水平眼球震颤,分别表示涉及前半规管和水平半规管受累。然而,与典型的BPPV不同,气迷路引起位置性眼球震颤呈多方向性改变,眼球震颤持续时间较长,幅度较小,沒有疲劳性[10]。
我们在诊断PLF时所进行变位测听试验中,患者坐位测纯音听阈后,再侧卧30分钟患耳朝上,保持在此侧卧位复测纯音听阈,比较相邻两个频率听阈降低为阳性[2,11]。文献报导、动物模型及特异性检查如瘘管试验及变位测听试验均验证了气泡在迷路内可随头位变动而有相应反引力移动。本文病例患者进行变位试验时,Roll Test双侧转头位时诱发出剧烈背地性眼震及眩晕,眼震强度左侧较右侧强烈。Dix-Hallpike Test左侧悬头位诱发出水平向右眼震及眩晕,右侧悬头位诱发出水平向左眼震及眩晕,此位置性眼震的模式类似于BPPV分类中的右水平半规管嵴帽BPPV[12]。由于患者有明确外伤史,沒有为其安排耳石复位治疗,而是先行高分辨颞骨CT,结果发现镫骨移位陷入卵圆窗,前庭内未见外淋巴液充盈密度影,为空气密度影,考虑空气通过前庭窗裂隙进入迷路。根据颞骨高分辨CT,患者气迷路位于前庭窗,半规管及耳蜗未见气泡影,从解剖位置上最靠近水平半规管壶腹嵴帽,且由于气泡的反重力作用,当进行右侧Roll Test时,气泡背离壶腹嵴帽上升向椭圆囊侧,外淋巴液向下移动,使动纤毛偏向静纤毛方向,右侧水平半规管抑制,诱发一个快相向左的水平性眼震,表现为背地性眼震。相反地,当进行左侧Roll Test 时,气泡背离壶腹嵴帽上升向半规管侧,此时外淋巴液向下移动,使静纤毛朝向动纤毛方向移动,使右侧水平半规管兴奋,诱发一个快相向右的水平性眼震,表现为背地性眼震。根据Ewald 定律,兴奋性和抑制性的强度比是2:1,所以患者Roll Test 时眼震强度较左侧弱。与右水平半规管嵴帽BPPV 所诱发的Roll Test 时双侧背地性眼震且健侧比患侧强相似[13]。患者术后2 个月复查VNG 示Dix-Hallpike Test出现右悬头位出现,上跳性眼震,有晕感,考虑右后半规管BPPV,Roll Test(-)。颞骨高分辨CT 提示前庭积气已消失,与患者症状及复查VNG结果示Roll Test:(-)相符合,而Dix-HallpikeTest 右悬头位出现上跳性眼震及轻度晕感,虽颞骨高分辨CT 中术前及术后复均未见后半规管明显气泡存在,但亦未能排除有微小积气影响后半规管内淋巴流动刺激嵴帽。
气迷路对内耳功能有何影响,机制尚不明确。学者建立了相关的动物模型试图阐明其病理生理机制,当气泡出现在前庭阶对听觉影响较大,往往是不可逆的影响,而气泡出现在鼓阶则起较轻微的听力损失,一旦空气被重新吸收,听力是可逆的,在耳蜗切片发现,在大多数标本中均出现前庭膜塌陷和断裂,提示耳蜗起源的动作电位参与了迷路积气的病理生理过程。瘘管发生在前庭窗的预后比发生于圆窗的差[6,14]。Foster 等通过动物实验认为气泡进入内耳迷路后主要是干扰了耳蜗基底膜行波共振的传导,同时影响了耳蜗的传导功能,并引起迷路内压力改变,从而导致听力下降,而短时间内如果Corti 器未受损伤,在气泡被清除后听力也即可恢复正常。实验并说明了当空气进入并逐渐充满鼓阶时整个基底膜受到压迫,导致DPOAE 全频下降,而随着空气部分被吸收,动物俯卧位时气泡暂时离开了基底膜,DPOAE基本正常;而左侧卧位时,气泡位于右侧耳蜗顶端附近,DPOAE低频部分受到影响而高频则不受干扰[15]。
中外文献报导术后眩晕症狀恢复好,听力恢复在气迷路发生位置及手术时机关系密切。Tsubota等人在文献中评论气迷路的前庭症状预后佳,但多数不能恢复听力。提出气迷路的手术间隔越短,功能预后越好,创伤后气迷路手术间隔时间小于10天对听力恢复最佳[16]。Ji-Eun 等报导了24 例PLF患者手术修复后,24 名受试者中有15 名听力得到改善。听力结果与症状发作后的手术时机相关。早期(平均7 天;范围为1 至12 天)鼓室探查组的听力显著改善,听力改善程度与手术时间显著相关[10]。Alzahrani 等亦提出了PLF 早期手术修复可以在内耳功能不可逆转之前变得有机会恢复听力损失[17]。其他研究报道,只有17%的患者在手术后听力有所改善[18]。在迟发性患者中,眩晕和听力下降早期不明显的患者,如突发性外淋巴漏合并气迷路或创伤后迟发性气迷路而早期症状不明显者,又如头部外伤患者,往往在急诊及神经科就诊予头颅CT 检查排除颅骨骨折后按脑震荡或迷路震荡治疗,如未进一步行高分辨颞骨CT 检查及耳鼻喉科会诊,将较难引起注意,容易造成漏诊,延误治疗,造成听力不可逆进一步下降[19-22]。本例患者迷路瘘口在前庭,患者來诊时已超过一个月,纯音测听结果患者为极重度聋,术后虽眩晕即消失,但听力在术后一个月复查纯音测听仍无好转,错过了文献报导建议早期手术探查干预时机,亦与气迷路发生在前庭对听力产生不可逆影响相关。
目前,气迷路的治疗:1.保守治疗:包括避免颅内压及中耳腔压力升高的动作,同时密切观察病人的主观眩晕症状是否持续、听力损害是否进行性加重以及行颞骨高分辨率CT(迷路气泡是否有吸收的倾向)检查。同时按突发性耳聋类固醇冲激治疗,抗感染治疗及对症治疗。既往有文献报导若为中至重度感音神经性聋,若迷路内气泡在短时间内自我吸收,听力有可能恢复至初始水平[23,24]。2.手术治疗:中、外文献不乏经过手术探查和修补迷路瘘后预后良好的病例,修复迷路瘘口以材料以软骨膜、用颞筋膜最为普及也有使用生物胶水来改善修复稳定性;当考虑气迷路时,症状呈进行性加重,应毫不犹豫地决定手术探查。气压伤伴发迟发性眩晕后发生听力损失时,手术修复效果更佳。早期一些研究建议对突发性耳聋患者进行鼓室探查,因为PLF 是听力丧失的可能原因[16,25,26]。对于镫骨去留的处理,取决于病变的类型:骨折,脱位,环状韧带撕裂或足底脱位进入前庭。镫骨骨折、半脱位、环状韧带撕裂或只是轻度内陷进前庭窗的情况下,不要移除镫骨,应尽可能行听骨链建术,以提高术后听力恢复的概率;术中探查发现镫骨脱入较深时,则应将镫骨切除,以免镫骨底板与前庭粘连,当镫骨已脱垂达前庭时,为避免球囊和椭圆囊之间形成粘连带及瘢痕,进一步损伤耳蜗及前庭,亦应去除镫骨[16,27,28]。
3 结论
气迷路可伴或不伴位置性眼震,与典型的BPPV变位试验诱发眼震不同,其特点如下:位置性眼震可呈多向性,持续时间较长,振幅较小,没有疲劳性,通过反复耳石定位及复位治疗未能改善。在颞骨骨折或听骨链手术后出现感音神经性耳聋伴有眩晕,应该怀疑有气迷路可能,由于气迷路症状是非特异性的,且可发生在没有创伤史的病例中,气迷路易与其他内耳、前庭疾病混淆,需注意与BPPV、突发性耳聋、急性迷路炎、前庭神经元炎、梅尼埃病、自身免疫性內耳疾病等进行鉴别诊断。在保守治疗未能有效控制的梅尼埃病、难治性BPPV或轻微头部创伤后有前庭或内耳症状者进行任何创伤性治疗(例如,迷路切除术或前庭神经切除术)之前,应详细询问病史,如有部头创伤史或气压创伤事件等,应排除气迷路的可能,颞骨高分辨CT可作为首选的影像学检查,对明确或高度怀疑气迷路时,经保守治疗但眩晕症状及听力无改善者,尽早进行手术探查,可有效改善眩晕,为听力为恢复创造条件,且手术创伤小,值得推荐。

