发育性髋关节发育不良术后残余髋臼发育不良的原因与治疗对策
白传卿 陈文建 孙 军 刘 永 谢 康 马海龙 方继红
发育性髋关节发育不良(developmental dysplasia of the hip,DDH)是小儿骨科最常见的髋部畸形之一,发病率在1‰左右。经过手术治疗的DDH发生残余髋臼发育不良(residual acetabular dysplasia, RAD)的概率是17%~33%[1-2]。目前,不同年龄、不同病理改变程度的DDH治疗方案各不相同,对于24个月以上的患儿多行开放复位治疗,但仍有相当数量的患儿手术后出现RAD。研究[3-4]表明,RAD可导致早期退行性关节疾病,到成人则需要进行全髋关节置换,是导致DDH手术效果不良的主要因素,其发生率在21%~29%。经过初次治疗后,为了降低这些问题发生,外科医师可能会再次行骨盆截骨或髋臼周围截骨术,而骨盆三联截骨是RAD最佳手术方式之一[5]。Pemberton截骨也是治疗DDH髋臼残余畸形的一种较好选择,且不需要再手术取出内固定[6]。目前,开放复位术后RAD的报道较少,相关影响因素及治疗对策的研究缺乏,为预防和治疗RAD,本研究以手术治疗后出现RAD的15例(15髋)DDH患儿为研究对象,分析RAD的影响因素,观察再次手术的疗效,以期提供临床诊疗依据。
1 资料与方法
1.1 一般资料 回顾性分析2012年1月至2016年1月安徽省儿童医院手术治疗后出现RAD的15例DDH患儿的临床资料,患儿首次手术年龄2~8岁,平均(3.09±1.62)岁,诊断为RAD至首次切开复位时间间隔24~56个月,平均(34.93±10.63)个月。15例DDH患儿的一般资料见表1。

表1 15例DDH患儿一般资料
1.2 纳入与排除标准 纳入标准:①一期手术治疗后经 2 年以上观察髋臼指数(acetabula index,AI)≥30°、臼头指数(acetabular head index,AHI)<70%者;②进行再次手术治疗者;③随访时间>1年,且拥有详细的临床资料者。排除标准:①院外手术后RAD者;②一期手术后再脱位者;③先天性多关节挛缩、 脑瘫、脊髓灰质炎、脊髓脊膜膨出等神经肌肉或病理性髋脱位者。
1.3 再次手术方法 依据患儿再次术前所得资料对患儿RAD情况进行评估,指导和改进 DDH 的手术治疗,具体手术方法:①Pemberton截骨适应证,斜坡型,相当于宽大髋臼型,即AI增大,呈斜坡状,覆盖不良。②三联截骨适应证,短髋臼型,相当于髋臼外移型,即髋臼呈弧形,覆盖股骨头不良,AI往往不大,但AHI明显降低。③所有患儿再次复位以及再次手术后均行髋人字石膏固定 6周,拆除石膏后,免负重行功能锻炼6周,术后12周下地负重行走。典型病例见图1~6。

图1 双侧髋关节IV度脱位

图2 双侧髋关节行salter骨盆截骨联合股骨截骨术后 2年,右侧髋关节RAD

图3 再次手术后3.5年,双侧髋关节头臼包容良好

图4 右侧发育性髋关节脱位

图5 术后残余畸形,2年后予以再次pemberton截骨

图6 再次术后3年,AI纠正良好
1.4 观察指标 患儿性别、手术侧别、手术年龄、术前术后AI、术前术后中心边缘角(center-edgeangle,CEA)、一期骨盆截骨术后髋臼外缘骨质是否吸收、再次手术方法Pemberton骨盆截骨或骨盆三联截骨、再次手术术中有无关节囊松弛、股骨头坏死(avascular necrosis,AVN)、初次骨盆截骨AI矫正有无欠佳、Pemberton骨盆截骨术后髋臼外缘有无吸收、钉尾有无进入关节囊。再次截骨术后末次随访采用McKay髋关节功能评分[6]和Severin分级影像评分[7]评估治疗效果。优良率为McKay髋关节功能评分或Severin分级影像评分结果优、良的患儿占总例数的比例。
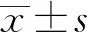
2 结果
2.1 患儿再次手术情况 再次骨盆截骨中,5例髋关节行Pemberton骨盆截骨,10例髋关节行骨盆三联截骨。再次手术,发现8例AVN,股骨头较大,2例骨盆截骨术后AI矫正较小,3例Pemberton骨盆截骨术后植骨吸收,髋臼外缘吸收,2例关节囊松弛,1例钉尾进入关节囊。RAD手术情况见表2。

表2 15例DDH患儿术后RAD的原因分析及再次手术方法
2.2 患儿再次手术疗效比较 15例患儿随访24~56个月,平均(34.93±10.63)个月。再次术后AI 为(30.25±2.35)°,与再次术前AI(21.50±2.28)°相比,再次术后AI低于术前,差异有统计学意义(t=-2.393,P=0.001)。再次术后患儿髋臼CEA 为(22.50±2.08)°,截至末次随访时,根据McKay髋关节评估,优良率为60.00%(9/15);Severin影像学评估,优良率为73.33%(11/15);根据儿童AVN的Kalamchi和MacEwen分型,7例未发生AVN,8例AVN分布:Ⅰ型AVN 4例,Ⅱ型AVN 2例,Ⅲ型AVN 1例,Ⅳ型AVN 1例,AVN发生率为53.33%(8/15),再次术后新发生AVN 3例。患儿术后RAD临床及影像学随访结果见表3。

表3 15例DDH患儿术后RAD的临床及影像学随访结果
3 讨论
RAD是DDH开放复位术后常见的并发症。由于瘢痕粘连、解剖位置变化等原因,一旦发生RAD,临床处理起来非常棘手。再次手术可能导致关节功能僵硬、残余畸形和股骨头坏死等严重的并发症。
RAD的原因与手术方式的选择不当及术后相关因素有关。本研究中,有2例因为截骨平面不当而引起AI矫正不足,考虑截骨位置选择不当,引起AI下降不足而造成RAD。Wang等[8]经过长期随访后报道其Pemberton截骨术后RAD的发生率较Salter术式要低,与本研究结果类似。Kamath等[9]认为髋臼上方骨性手术处理不当,以及手术入路方式的选择不当、术者的手术经验的不足[10],均可导致DDH术后RAD的出现,原因之一是术后植骨的吸收、移位及断裂,本研究有3例患儿因术后植骨吸收所致RAD,与其观点相符。8例患儿是因为AVN引起股骨头异常增大导致头臼包容不全,AVN的患儿股骨头形状呈不规则的球形,致使术后髋关节不能达到同心圆复位,应力集中且不稳定,术后负重锻炼后,可出现逐渐脱位和髋臼顶骨质吸收,此原因所致RAD发生于术后拆除石膏至功能锻炼的1年内。本研究2例因为关节囊松弛导致髋关节不稳定,因关节囊未完全愈合或植入骨块被吸收,过早活动导致关节软周围组织松弛,与Wenger[11]观点基本一致。 研究[12-14]认为术后RAD主要是因为股骨头和髋臼过度前倾引起的,股骨头前倾角过大或不足,不但能出现早期的再脱位,还可引起髋关节应力系统平衡不稳定,由于头臼的非同心圆复位使髋关节应力集中,引起髋臼侧骨质的吸收,使手术时纠正良好的髋臼逐渐吸收,而出现缓慢的AI增大造成术后RAD。本研究前倾角矫正效果均较满意,无此现象。
RAD的再次手术尽量选择在患儿第1个生长高峰来临前(≤5岁)[2],以避免因股骨头骺异常增大而出现继发头臼包容不良,从而引起再脱位或残留半脱位。本研究5例患儿属于斜坡型选择行pemberton截骨术,不仅改善覆盖,还可避免再次内固定取出手术,其余10例患儿属于短髋臼型采用三联截骨获得满意的头臼覆盖。此外,对于单纯头臼包容不良者,单独行骨盆三联截骨就能获得良好覆盖,不需要联合股骨近端截骨术。部分DDH经过保守治疗后发生RAD者,与未经治疗的DDH相似,RAD可观察到8岁以后再处理,半脱位和全脱位者根据年龄选择相应治疗方法。对于既往曾行骨盆截骨术者,再次手术矫正难度大,通常也会采用骨盆三联截骨术。

