非药物性护理干预促进ICU清醒患者睡眠的最佳实践研究
徐彩娟,宋剑平,陈媛儿,徐珏华,胡亚玲,王丽竹,张玉萍,梁江淑渊,李 茜
浙江大学医学院附属第二医院,浙江杭州 310009
睡眠是人类最基本的生理需求,是良好生活质量的保证[1]。ICU患者受疾病、治疗护理活动、ICU病房环境等多方面影响,尤其是意识清醒者,普遍面临睡眠剥夺、睡眠障碍、睡眠形态紊乱等问题[2-3],这会增加创口愈合延迟、免疫功能紊乱、心理和神经状态不良等风险[4]。美国重症医学会镇痛镇静临床实践指南已推荐使用非药物方法来促进睡眠[5],如减轻噪音、调暗光线、听音乐、使用眼罩及耳塞等。尽管这些策略被推荐为一线治疗方法,但并未引起足够重视,也无标准化的护理方案指导护士如何帮助ICU患者获得更好的睡眠[6-7]。因此,本研究通过循证护理方法,总结非药物性干预促进ICU清醒患者睡眠的最佳证据,建立睡眠促进策略,以期为改善ICU患者睡眠、促进其康复提供参考。现报告如下。
1 对象与方法
1.1 研究对象
选取杭州市某三级甲等综合医院ICU作为证据转化研究场所,证据应用前后共纳入105例ICU患者。纳入标准:意识清醒;年龄≥18周岁;未使用静脉用镇静药物;能沟通配合,无视觉、听觉障碍,无痴呆或其他精神疾患。排除标准:拒绝所有非药物性睡眠促进措施的患者。证据应用阶段剔除标准:因病情急性改变导致睡眠促进策略无法实施者;睡眠促进措施实施后仍主诉入睡困难,要求药物干预者。
1.2 方法
本研究以澳大利亚循证卫生保健中心(The Joanna Briggs Institute,JBI)开发的临床证据实践应用系统为指导,于2018年5月至12月按照最佳证据收集、确定审查指标及资料收集方法、基线质量审查、证据应用、第二轮质量审查的步骤推进本项目。
1.2.1形成最佳证据
以“睡眠障碍/睡眠剥夺/睡眠中断/睡眠促进”“重症监护室/重症监护病房”为中文关键词;以“intensive care/critical care/critically ill/critical illness”“sleep deprivation/sleep disruption/sleep disorders/quality of sleep/sleep quality/improve sleep/sleep promotion/sleep healthy/sleep hygine”为英文关键词,检索JBI、Cochrane Libarary、BMJ Best Practice、UpToDate、CINAHL、PubMed、Web of Science、万方数据库、中国知网、中国生物医学文献数据库、相关指南网站及专科协会网站。检索时间为建库至2018年7月。由2名研究者独立进行文献检索后合并去重,共获取文献112篇,再由4名研究者进行文献质量评价和证据级别评定,最终纳入8篇相关文献[5-6,8-13],其中1篇专家共识、1篇临床指南、3篇证据总结、3篇系统评价,纳入文献的一般特征见表1,对相关证据进行归纳梳理形成最佳证据,证据分级标准参照JBI证据预分级系统(2014),当不同证据结论存在矛盾或结果不一致时,采用证据质量高、最新发表权威文献优先的原则,见表2。
1.2.2确定审查指标及资料收集方法
依据FAME(F可行性,A适宜性,M临床意义,E有效性)原则[14],再次裁剪证据以符合临床特定情景。WHO推荐噪音白天<45 dB,夜间<35 dB[12],然而本研究小组成员使用分贝仪测试发现,在安静且门窗紧闭的室内两人轻声交谈的分贝已波动于30~40 dB,且ICU环境复杂,各类仪器运作,无法达到标准,也很难让患者明确是哪一类噪音影响其休息,故去除证据5及证据9,但对噪音分贝进行监控。此外,多导睡眠仪因价格昂贵、操作复杂,未能在临床广泛应用,故去除证据13。最终获得11项最佳证据,归纳汇总成6项临床实践质量审查指标,见表3。

表1 纳入文献的一般特征

表2 非药物性干预措施促进ICU清醒患者睡眠的最佳证据汇总

表2(续)

表3 临床实践质量审查指标及资料搜集方法
1.2.3基线质量审查
依据质量审查指标,研究小组成员于2018年9月对该院中心监护室、外科监护室及心脏外科监护室3个ICU的42例患者进行基线审查,监测证据执行情况,比较证据应用前后患者的睡眠质量、谵妄发生率、ICU住院时间及环境分贝数。各项指标的执行率=执行次数/各指标总数。指标1由研究小组成员查看各ICU有无患者睡眠促进的相关培训记录,指标2~5通过查检表结合现场查看确认责任护士对具体措施的执行率,并通过墙式分贝仪记录每天22:00、2:00两个时间点3个ICU的环境分贝数,取均值。指标6采用理查兹坎贝尔睡眠量表(Richards-Campbell Sleep Questionnaire,RCSQ)[15]评估患者自我感知睡眠质量,共5个条目,每个条目采用0~100的视觉模拟评分法,0分表示睡眠最差,100分表示睡眠最佳,总分为各条目总和的均值,得分越高,表明睡眠质量越好,0~25分表示睡眠质量差,26~75分表示睡眠质量一般,76~100分表示睡眠质量好。RCSQ还可依公式转换为睡眠效率指数(Sleep Efficiency Index,SEI),SEI=46.88+0.39×RCSQ,是指全部睡眠时间占全部在床时间的百分比,正常成人的SEI必须超过85%,大于85%表示有好的睡眠品质。
1.2.4证据应用
根据基线审查结果,研究团队分析证据转化前的障碍因素并提出应对策略,使最佳证据合理融入临床实践。护士缺乏ICU清醒患者睡眠现状、睡眠重要性及睡眠管理的相关知识,应对策略:采用由上而下的培训方式,首先对ICU护士长及带教老师进行专题培训,再由带教老师对各ICU护士进行培训。患者缺乏睡眠重要性的认识,对自身睡眠障碍重视不够,应对策略:增加睡眠知识宣教,并评估患者既往有无入睡困难等情况。缺乏具体可行的睡眠促进方案,应对策略:对最佳证据进行梳理,制定具体的睡眠促进ESTE(Environment环境,Staff工作人员,Tool工具,Evaluation评估)方案。E:设置温度(24±1.5)℃,湿度30%~60%;确定22:00-5:00为“安静时间”,确保在不影响ICU患者治疗、抢救前提下,安静时段关闭顶灯,保留廊灯,保证必要照明强度,将监护仪报警音量调至中低档,电话铃声减至最低档。S:做到“说话、走路、关门、操作”四轻;结合患者睡眠觉醒与治疗计划,集中护理操作,减少因护理活动中断睡眠。T:增加睡眠知识宣教,指导家属备好眼罩、耳塞或音乐播放器;在患者睡前主动询问并鼓励患者使用助眠工具,如聆听舒缓音乐等。E:次日晨,由夜班护士使用RCSQ评估患者夜间睡眠情况。
1.2.5第二轮质量审查
选取2018年10月至11月该院3个ICU的63例清醒患者进行第二轮质量审查,方法及工具同基线质量审查。
1.3 统计学方法
采用SPSS 19.0进行统计分析。采用独立样本t检验、卡方检验、Fisher确切概率法检验,以P<0.05为差异有统计学意义。
2 结果
2.1 证据应用前后患者一般资料比较
证据应用前后患者一般资料比较,差异无统计学意义(P>0.05),见表4。

表4 证据应用前后患者一般资料比较
2.2 证据应用前后对审查指标的执行情况
证据应用后除指标2外其余各指标执行率明显提高,见表5。

表5 证据应用前后ICU对审查指标的执行情况
注:1)采用Fisher确切概率检验。指标1总数为3,即涉及的3个ICU;指标2总数为90,即3个ICU 30 d的温湿度记录;指标3~6总数为纳入患者的累积审查时间,以床日为单位审查,1例患者在监护室住1 d算1个床日,证据应用前共168个床日,证据应用后共176个床日
2.3 证据应用前后环境声音分贝比较
证据应用后分贝均值较应用前低,差异有统计学意义(P<0.05),见表6。

表6 证据应用前后环境声音分贝比较
2.4 证据应用前后患者睡眠质量、谵妄发生率及ICU住院时间比较
基线审查中42例患者有3例发生谵妄,证据应用过程共63例患者,其中2例因夜间病情变化不宜实施部分干预措施,5例发生谵妄,2例要求使用助眠药物,故剔除。证据应用前后谵妄人数比较,x2=0.022,P>0.05,差异无统计学意义。证据应用后患者SEI上升,差异有统计学意义(P<0.05),住院天数比较,差异无统计学意义(P>0.05),见表7。
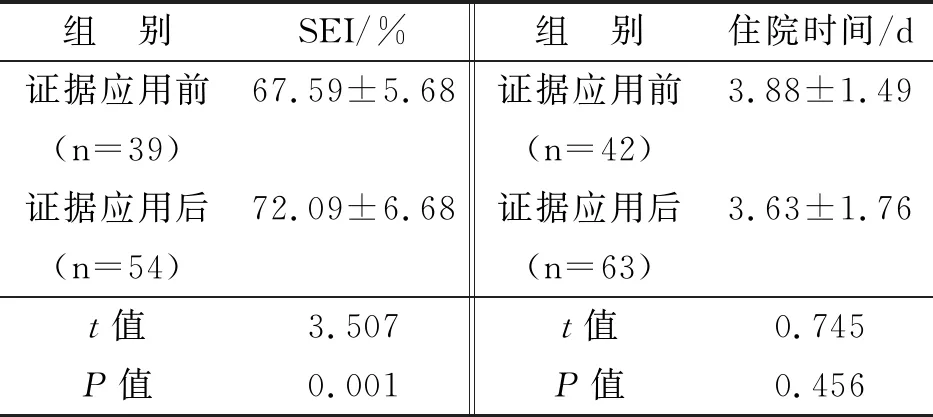
表7 证据应用前后患者睡眠质量及ICU住院时间比较
3 讨论
3.1 基于证据的非药物性护理干预能规范ICU患者的睡眠管理
研究表明,危重患者的睡眠、谵妄与病死率之间存在复杂的交互作用,睡眠模式对免疫机制、呼吸功能、激素平衡、新陈代谢和神经认知都有影响[16]。因此,促进夜间睡眠可对患者产生有益影响。已有指南推荐非药物方法作为危重患者睡眠促进的首选方法,然而实施这些睡眠干预措施缺乏标准化方法[5,17]。本研究检索国内外相关指南网站、循证护理中心及核心期刊发表的的临床实践指南、证据总结及系统评价,进行文献质量评价和证据级别评定,并由经验丰富的临床专家进行证据筛选,最终确定适合临床情景及患者意愿的最佳实践证据。在总结最佳证据的基础上,制定了睡眠促进的ESTE方案,从环境层面、人员层面、使用睡眠促进工具、睡眠评估等方面将最佳证据融于临床实践,以标准化流程指导和规范护理人员实施睡眠管理。结果显示,除指标2对环境的温湿度要求在证据实施前已符合要求,应用前后比较差异无统计学意义,其余各指标在证据应用前后比较差异均有统计学意义,反映了最佳证据的实用性和可操作性。但总执行率仍很低,这可能受地域文化、医疗发展差异等影响,在证据推进中仍需考虑本土化,分析原因并加以改进。
3.2 基于证据的非药物性护理干预能改善患者的睡眠质量
研究显示,失眠在ICU已成为普遍存在的现象[18]。除疾病因素外,患者睡眠还受环境中的噪声、光线等因素影响,而ICU噪声分贝超出WHO推荐水平,光线扰乱昼夜节律,使患者睡眠结构遭到破坏[19-20]。本研究通过总结非药物性护理干预睡眠促进的最佳证据,制定多角度的睡眠促进方案,通过证据应用如教育医护人员促使其改变行为,控制ICU噪声、光线等环境干预,使用眼罩耳塞等助眠工具,降低外界环境因素对患者睡眠的不良影响。由表6可知,本研究虽未能将ICU环境的噪音水平降至WHO标准,但通过改善措施,分贝由(59.94±2.96)dB降至(54.54±2.11)dB,差异有统计学意义(P<0.05),且证据应用后患者SEI上升,说明基于证据的非药物性干预能有效改善患者睡眠质量。然而有学者指出正常成年人SEI需>85%才提示睡眠质量良好[15],而本研究证据应用后患者的SEI为(72.09±6.68)%,仍有一定差距,需在今后的研究中不断对证据进行更新,制定更完善的睡眠促进方案。另外,证据应用前后谵妄发生率及ICU住院时间并无差异,可能是清醒患者在ICU滞留时间短,渡过疾病危险期即转入普通病房,差异性不大,另一方面也可能是目前证据应用时间较短,样本量较小,未对转出ICU的患者进行谵妄情况的追踪。未来可进一步扩大样本量,并对转出ICU患者的谵妄情况进行追踪研究,进一步验证本研究的结果。
(致谢:感谢澳大利亚JBI循证卫生保健中心免费提供Ovid-JBI数据库使用。)

