加温对红细胞以及血液质量影响的实验研究
马印图,谷建芳,陈晓飞,王更银,刘 宏,王 哲,李莉华
紧急快速输血输液是抢救失血性休克患者的重要手段,特别是在野战、自然灾害等突发情况下,短时间内需要输注大量的血液纠正血容量不足,保障重要脏器的血液灌注,改善机体血液循环[1-2]。但短时间大量冷藏库存血液输入伤员体内可能引起低温损伤等严重的不良反应,因此对库存血进行复温后输注,可有效防治低体温并发症的发生[3-4]。而加温过程中的温度控制不当可能会对红细胞及血液生化指标产生影响,目前研究不同温度对血液成分、血生化指标等影响的相关文献较少[5-6],加温温度的安全性尚未得到统一认证[7]。本研究模拟水浴加温模式,采用血液流动和非流动状态平行试验,观察不同加温温度对红细胞形态、溶血率、血浆游离血红蛋白等血液质量的影响,评价安全的输血加温温度,为野战加温输血提供实验基础和理论依据。
1 材料与方法
1.1血液来源 采集健康献血者的全血200 ml,按照常规方法分离制备去白细胞全血,静置于2~6℃储血冰箱内备用。
1.2主要仪器和试剂 加温水浴箱由苏州医疗仪器厂生产;血袋、一次性输血器由山东威高集团医用高分子制品股份有限公司提供;德国贝克曼AC.T5diff AL全自动血细胞分析仪,Olympus CX23生物显微镜,北京瑞尔达4040半自动生化分析仪,美国Beckman-Coulter FC500型流式细胞仪。
1.3实验方法
1.3.1非流动状态下对血液加温:从4℃冰箱内取出保存10 d的去白细胞全血200 ml,室温下混匀静置30 min,从血袋中抽取5 ml血样本置试管内作为对照,分别放置在40、45、50和55℃水浴箱中,10 min后分别抽取加温后的血液5 ml,做好标记,采用全自动血细胞分析仪检测,半自动生化分析仪检测游离血红蛋白、计算溶血率、血钾指标,红细胞渗透脆性试验采用流式细胞仪进行检测[8]。
1.3.2流动状态下对血液加温:按照上述方法,取4℃保存10 d的去白细胞全血200 ml,室温下混匀静置30 min,将血袋悬挂于输液架上,输血器管路侵入不同温度的水浴箱中约50~60 cm,输注末端连接一个无菌空转移袋,滴速调节为8~10 ml/min,模拟输血过程,10 min后抽取转移袋内的血液用于相关指标的检测。
1.3.3血液标本的留取与检测:试验前留取血袋内血液5 ml作为对照组,不同温度加温后采集5 ml血液至试管内,分别用于镜下观察红细胞形态,检测红细胞计数(RBC)、红细胞压积(HCT)、血红蛋白(HGB)、血钾、血浆游离血红蛋白等红细胞完整性指标,并计算溶血率[9],溶血率=[(1-HCT)×CFHb/CHb]×100%,式中HCT为红细胞压积,CFHb为血浆或上清游离血红蛋白浓度(g/L),CHb为血红蛋白浓度(g/L)。
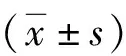
2 结果
2.1加温前后红细胞相关指标的变化 血液在流动和非流动情况下,对加温前后RBC、HCT和HGB进行检测,以加温前后检测结果的差值作为因变量进行方差分析,然后再分析残差,其中有大概17%的离群数。因此,该结果不符合正态分布规律,不适合用方差分析方法,采用统计软件中可以抵抗离群点的稳健M评估方法。结果显示,血液在非流动状态下,≤50℃各组加温10 min各项指标差值比较差异无统计学意义(P>0.05)。与≤50℃各组比较,55℃组各项指标的差值变化明显,差异均具有统计学意义(P<0.05)。说明在非流动情况下≤50℃加温10 min对血液红细胞影响不明显,超过55℃则对红细胞损伤作用加重。见表1。而血液在流动状态下,≤55℃以下加温对血液RBC、HCT和HGB指标的影响不明显,各温度组间差值比较差异无统计学意义(P>0.05)。见表2。
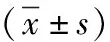
表1 非流动状态下血液加温前后红细胞相关指标的变化情况
RBC红细胞计数,HCT为红细胞压积,HGB为血红蛋白;与≤50℃的各组差值比较,aP<0.05
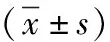
表2 流动状态下血液加温前后红细胞相关指标的变化情况
RBC红细胞计数,HCT为红细胞压积,HGB为血红蛋白
2.2加温对红细胞溶血情况的影响 通过水浴箱分别对输血器管路和血袋加温,检测血液在流动和非流动状态下,加温10 min后血浆pH值和CFHb,计算红细胞溶血率。结果显示,在≤50℃的各组间红细胞溶血率比较差异无统计学意义(P>0.05)。但55℃加温10 min后红细胞溶血率明显上升,与≤50℃各组比较差异均具有统计学意义(P<0.05)。说明加温超过55℃对红细胞破坏严重。见表3。

表3 流动和非流动状态下不同温度加温10 min后的溶血情况
注:CFHb为血浆或上清游离血红蛋白浓度;与≤50℃各组比较,aP<0.05
2.3加温对红细胞渗透脆性及血钾的影响 检测血液在流动和非流动状态下加温前后红细胞渗透脆性和血钾含量的变化。结果显示,温度在40~50℃加温后红细胞在0.60%和0.65%的NaCl浓度下渗透脆性略有增加,但组间方差分析差异无统计学意义(P>0.05)。提示适当加温不会引起有意义的红细胞溶血。非流动状态和流动状态下,≤50℃各组加温前后血钾浓度差值波动在0.36~2.67 mmol/L之间,加温前后差值经方差分析,比较差异无统计学意义(P>0.05)。而温度超过55℃血钾浓度明显增高,加温前后差值经方差分析,与≤50℃各组比较差异均具有统计学意义(P<0.05)。说明温度超过55℃会造成血钾水平升高。见表4。
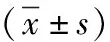
表4 流动和非流动状态下血液加温前后血钾变化情况
注:与≤50℃的各组差值比较,aP<0.05
2.4红细胞形态变化 取加温前后的血液进行涂片,瑞姬氏染色后普通光镜高倍视野和油镜下镜检,观察红细胞形态变化。结果显示,随着温度的升高,红细胞的体积逐渐增大,完整性逐渐受到破坏,血袋在50℃加温10 min,约85%的红细胞可维持形态完整,很少见异形的红细胞,但温度增加到55℃以上时,视野中可见到菱形、球形和棘状红细胞,随着温度的增加,异形红细胞的数量也逐渐增多,而且出现了红细胞碎片,说明在≤50℃的温度范围内短时间加温对红细胞的破坏很小,过高的温度会导致红细胞溶血和破坏现象增多。
3 讨论
输血是急诊抢救大失血伤员的常用方法,患者输入大量冷藏的库存血会引起静脉痉挛、体温降低、血压下降,进而诱发凝血功能障碍、心律失常、心脏骤停等一系列临床和病理变化[10-11]。血液加温主要是预防患者大量使用库存血造成的低体温并发症[12]。由于血液的特殊性,其中的红细胞成分容易受外界多种因素的影响而破坏[13],其中造成红细胞热损伤的原因主要有:①加温血袋时袋内血液会产生热效应,导致红细胞的脆性增加,特别是贴壁的红细胞,进而引起膜蛋白变性、破裂溶血;②血液长时间在高温环境中,热量在细胞内不断积累、扩散,由此引起细胞分子持续受到热损伤,超出红细胞的热平衡和热耐受限度而造成膜变性、溶血;③血液黏稠度,随着血液保存期的延长,红细胞膜内结构不断发生变化[14],尤其是一些衰老的红细胞,胞内酶的活性逐渐降低,导致膜中的脂质成分发生变化,细胞变形性降低,黏稠度升高,受热损伤破坏的机会更大,这可能是造成溶血率和血钾升高的主要原因;④血液加温的方式和温度的高低等因素[15-16]。因此,加温过程中是否造成红细胞溶血及其程度直接关系到血液质量和输血的安全性。
去白细胞全血中的主要有形成分是红细胞,从低温储血冰箱内取出至输入人体的过程中受震荡、外界温度等多种因素影响,导致红细胞本身的变形能力和完整性遭到破坏,当较多的红细胞破裂溶血,将产生大量的游离血红蛋白和钾离子,这些物质输入体内会引起高钾血症等电解质紊乱的风险[17]。本次实验结果显示,在低于50℃范围内给血液加温,短时间内RBC、红细胞形态和溶血率等方面的变化不明显,说明适当加温对血液成分基本无影响。
血液在流动状态下加温,理论上血液升高的温度会比静止状态时低,短时间内对流动的红细胞影响更小[18],本实验结果也验证了上述结论,提示采用流动加温装置输血时,要达到相同的加温效果,可适当调高温度,但尽量不要超过55℃。从相关检测结果来看,随着温度的升高红细胞受损程度呈上升趋势。因此,研究适当的血液加温温度,既达到血液升温的目的,同时又能确保加温过程中的血液质量,防止低温输血反应的发生是非常必要的。
根据国家卫生健康委员会《临床用血质量控制指标(2019版)》的有关规定,临床输血的质量标准GB18469-2012《全血及成分血质量要求》规定保存期末全血中血浆游离血红蛋白≤0.72 g/L[19],我国军用标准GJB9013-2017《战时输血游离血红蛋白限值》规定战时和应急时24 h内输注血液中游离血红蛋白的最高限值≤3 g。本实验研究结果表明,红细胞在40~50℃的温度下加温10 min,对红细胞的完整性和溶血程度几乎没有影响,短时间内适当加温对血液各项指标是安全的,血液质量完全符合国家和军队的相关标准要求。但随着温度的增加和保存时间的延长,红细胞溶血情况有所加重。由于本研究模拟加温输血的样本量较小,加温时间较短,而且仅模拟了体外输血情况,临床实际输血时还需要考虑患者的自身状况和病情等因素,今后深入研究应该加大标本量、延长加温时间、进行动物输血试验进一步评价效果。

