血小板相关参数对评估炎症性肠病活动性的临床意义
程成全,胡志坚
(1.南昌大学医学院,江西 南昌 330006;2.九江学院附属医院检验科,江西 九江 332000)
炎症性肠病(inflammatory bowel disease,IBD)是一组病因不明的慢性炎性疾病,主要包括溃疡性结肠炎(ulcerative colitis,UC)和克罗恩病(Crohn's disease,CD)两种类型,其特征在于反复恶化和缓解[1]。目前主要通过消化内镜手术来诊断并判定疾病的严重程度[2]。然而,内镜手术成本较高且具有侵入性[3],存在穿孔、出血等并发症的风险。已有报道尝试使用其他检测指标评估IBD患者疾病活动性,包括红细胞沉降率(ESR)、C反应蛋白(CRP)、白蛋白、血红蛋白(HGB)、血小板(PLT)、白细胞介素-6、白细胞介素-1和粪钙卫蛋白等,其中一些指标已经应用于临床,其敏感性及特异性均很难达到临床要求,确定其活动性仍然依赖于内镜等侵入性检查。
血小板平均体积(MPV)作为血小板的特征性参数,可用于疾病的诊断及预测疾病发展,特别是对炎症性疾病、糖尿病肾病等疾病的诊断和预后评估有一定的价值[4]。研究表明,血小板参与了IBD的发病机制,并与疾病的活动性有关[5]。Shah A等人发现,炎症性肠病可以影响血小板体积,导致IBD患者MPV降低[6]。血小板压积(PCT)、血小板分布宽度(PDW)、大血小板比率(P-LCR)等血小板特征性参数用于评估疾病的状态及活动性则很少有人研究,相关报道甚少。本研究旨在探究血小板相关参数在评估IBD活动性中的价值,为临床判断IBD病情提供新的参考依据。
1 资料与方法
1.1 一般资料 回顾性收集2010年1月至2019年6月九江学院附属医院消化内科住院的UC及CD患者一般资料及相关指标,所有患者均依据20 07年IBD诊治规范共识意见[7]通过影像学、内镜和组织学检查确诊为UC或CD,另选取50名健康体检者作为对照组。排除标准:⑴病历资料、内镜及病理资料或血清学资料不完整者;⑵合并肝功或肾功能异常,及恶性肿瘤的患者;⑶血液系统相关疾病:MPV值常降低的造血功能不良的疾病,如白血病、再生障碍性贫血和特发血小板减少性紫癜等[8]。
1.2 研究方法 ⑴查阅患者病史资料,记录其姓名、性别、年龄等信息,收集患者入院后首次血常规、结肠镜检查及病理报告等结果。⑵将炎症性肠病患者分为活动期及缓解期,并进一步对活动期患者进行分级。根据改良Myao活动指数[9]对UC患者活动性进行分组,依据评分将患者分为症状缓解(<2分),轻度(3~5 分)、中度(6~10 分)及重度活动(11~12分);对病变范围的确定采用蒙特利尔分级[10],分为E1直肠(局限于直肠,未达乙状结肠)、E2左半结肠(累及左半结肠,脾曲以远)、E3广泛结肠(广泛病变累及脾曲以近乃至全结肠)三类。CD患者的分类基于维也纳克罗恩病的分类[11],CD患者的活动由CD活动指数[12](CDAI)确定,综合评分如果得分>150,则认为疾病处于活动期。
1.3 统计学分析 采用SPSS 20.0对数据进行统计分析,两组间比较采用两独立样本t检验;多组间采用单因素方差分析;采用Person回归计算两指标的相关性;受试者工作曲线(ROC)用于确定最佳诊断效能;P<0.05为差异有统计学意义。
2 结果
2.1 患者的基本临床资料 对照组与受试者以及IBD患者与其亚组之间未发现在年龄和性别上存在显著差异。见表1。

表1 对照组和IBD患者的统计学和临床特征
2.2 IBD患者与对照组血小板相关参数比较IBD患者血小板相关参数除P-LCR外,其余参数与对照组均有明显差异。而UC与CD患者比较,CD患者的PCT及PLT明显高于UC患者。见表2、表3。
2.3 IBD患者活动期与非活动期比较 UC及CD患者活动期的PLT、PCT均显著高于非活动期,UC及CD患者活动期MPV、PDW显著低于非活动期,UC患者活动期的P-LCR显著低于非活动期,见表4、表 5。
2.4 不同病情UC患者相关炎性指标水平 重度UC患者的PLT显著高于轻度患者,重度UC患者的MPV显著低于轻度患者。,见表6。

表2 IBD患者与对照组血小板相关参数比较
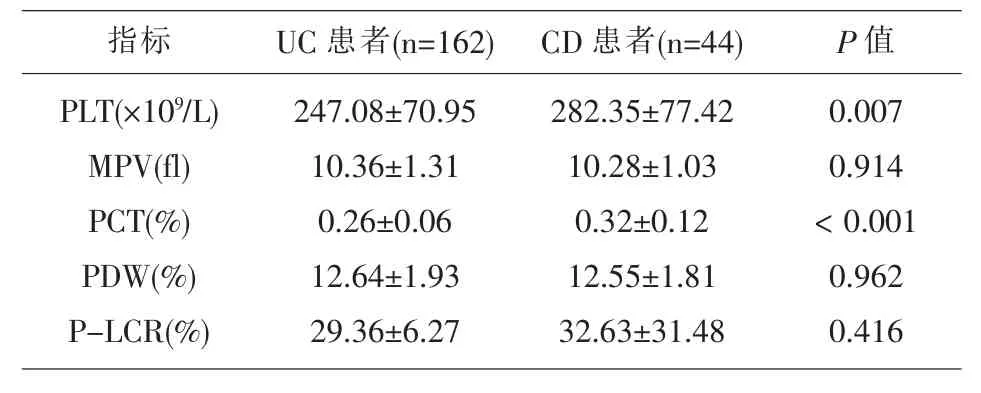
表3 UC和CD患者血小板相关参数比较

表4 UC患者活动期与非活动期血小板相关参数比较
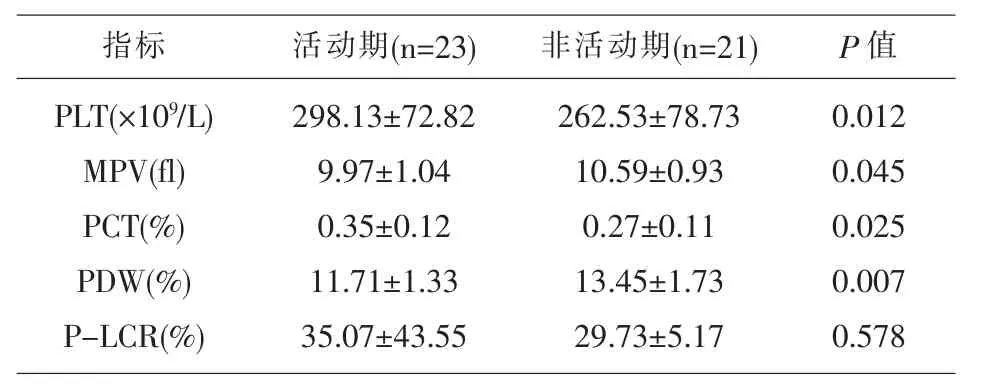
表5 CD患者活动期与非活动期血小板相关参数比较
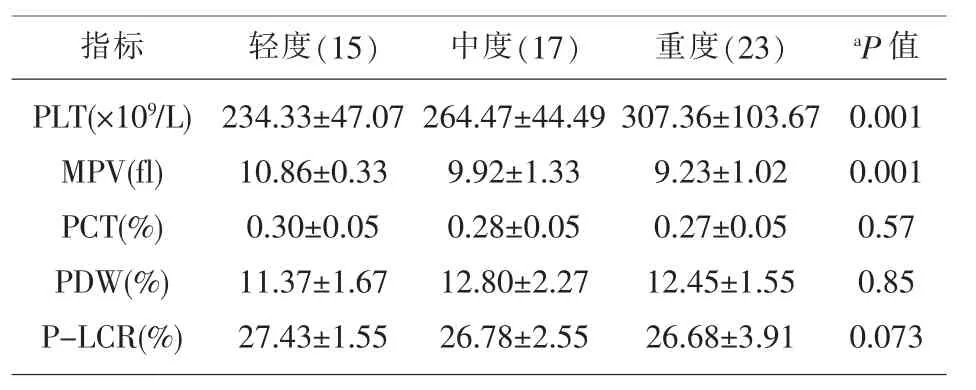
表6 不同病情的UC患者相关血小板参数的比较
2.5 血小板相关参数用于判断IDB患者的活动性为观察血小板相关参数对于评估IBD患者活动性的效能,我们将MPV、PDW、P-LCR值取负数,绘制ROC曲线来计算各参数的评价效能。MPV、PDW、P-LCR、PCT、PLT单独的诊断IBD活动性诊断效能相对较低(AUC 分别为 0.700、0.642、0722、0.698、0.719)。 而 MPV、PDW、P-LCR、PCT、PLT 联合诊断IBD活动性效能高于各单一指标的诊断效能(AUC=0.857,95%CI 0.803-0.912,P<0.05)。 见图 1。

图1 血小板相关参数用于IBD患者活动性的诊断效能比较
3 讨论
IBD的发病机制目前并不是很明确。有研究表明,Th细胞及其相关细胞因子以不同的途径参与了IBD的发生、发展和持续过程[13]。IBD疾病活动期的诊断和评估需要结合临床、影像学和组织学标准以及血清学和粪便炎症标志物[14]。PLT的功能障碍与IBD的关系现仍不十分清楚,但PLT除了止血作用外,还是一种促进炎症发展的细胞。有研究表明IBD疾病活动期血小板计数增高[15]而MPV值降低[16],这与本研究的结果相符合。
我们研究表明,IBD缓解期与对照组相比血小板各指标病无明显差异,而活动期IBD患者的血小板计数增加,可能是导致IBD的高凝状态,例如微血栓的形成会有显著变化[17],这也提示血小板功能与疾病的活动相关。我们还发现,CD患者与UC患者血小板相关参数存在显著差异,CD患者的PLT及PCT均高于UC,此可能由两种疾病的病变范围差异有关,如CD患者病变主要累及其较深的肠壁并常伴并发症,而UC患者主要累及其黏膜浅层[18],也可能由两种疾病的发病机制相关,需要进一步探讨。
血小板相关参数已应用于多种疾病的诊断及病情评估,Kapsoritakis等研究认为血小板可能在炎症性肠病中起关键作用[19],而血小板数量异常升高是一种广泛使用的疾病活动标志物,并不具有特异性。Thompson等认为小血小板的功能低于大血小板[20],表明MPV可能在临床实践中存在潜在的应用价值,如急性心肌梗死患者MPV显著高于正常对照组[21]。在本研究中,活动性IBD患者中活动期MPV明显低于缓解期和正常对照组,但UC患者和CD患者活动期P-LCR的变化不同,UC患者活动期P-LCR明显降低,而CD患者活动期PLCR相对增高,这可能是炎性病变中血小板因素引起UC患者较CD患者更易出现黏膜充血或出血的原因之一。
然而,MPV减少与PLT计数之间的关系并不清楚,两者之间的关系呈现多样性。在其他情况下,也表现出MPV的下降,如血液透析[22]患者,急性失血及维生素B12缺乏者[23]。有研究表明,MPV的下降与贫血密切相关[19],MPV与Hct之间变化体现表出强大的关联性,说明造血功能能够影响血小板体积,此外,在IBD患者中观察到促红细胞生成素(EPO)的增加[24],但是其机制尚未完全阐明。由于IBD患者是受环境、肠道菌群、遗传易感性以及免疫等多种因素间复杂作用的结果,同时血小板相关参数变化的影响因素又很复杂,所以本研究中显示单独的血小板某一参数对IBD活动性诊断效能相对较低,而 MPV、PDW、P-LCR、PCT、PLT 等血小板参数联合可提高对IBD患者活动性的诊断效能。
目前,血小板生成素被视为控制血小板生成的关键因素[25],但其确切机制并不明确。近年研究显示,MPV在糖尿病[26]、心血管疾病[21,27]及肿瘤患者都体现[28]出不同的诊断价值。然而,值得注意的是,临床工作中由于个体变异性及检测方法的局限性,导致血小板体积异质性比较大,如何准确的计算出血小板相关参数并用于评估病情的状态,还需要进一步探索。
综上所述,本研究初步探究了血小板相关参数在评估IBD活动性中的作用,可作为判断IBD患者肠道炎症简单、廉价的标志物,且为非侵入性,多指标联合检测可提高对IBD患者的诊断效能。但本研究为单中心、小样本回顾性研究,在收集数据时并不能完全排除患者药物及其他未知因素的干扰,需要进一步大样本、多中心前瞻性研究来探索MPV与PCT、EPO等指标的相关性及疾病的诊断价值,并进一步揭示血小板与IBD之间的关系。

