维持性血液透析患者的龋病和牙周病状况调查
吴红雨, 马晓欣, 陆海霞, 冯希平, 顾钦, 叶玮, 解莹馨, 谢丹庶, 王文姬
1.上海交通大学医学院附属第九人民医院·口腔医学院口腔预防科,国家口腔疾病临床医学研究中心,上海市口腔医学重点实验室,上海市口腔医学研究所,上海(200011); 2.上海交通大学医学院附属第九人民医院肾脏内科,上海(200011)
慢性肾脏病(chronic kidney disease,CKD)指各种原因引起的慢性肾脏结构和功能障碍(肾脏损害病史大于3 个月),是继心脑血管疾病、糖尿病、恶性肿瘤之后严重危害人类健康的疾病之一[1]。随着病变的缓慢进展,会出现肾功能逐渐减退即慢性肾衰竭(chronic renal failure,CRF),最终进展为终末期肾脏病(end-stage renal disease,ESRD)。此时须采用肾脏替代疗法(renal replacement therapy,RRT),包括透析和肾脏移植治疗,其中维持性血液透析(maintenance hemodialysis,MHD)是最常用的治疗方法之一[2-3]。心血管疾病(cardiovascular disease ,CVD)是MHD 患者常见且严重的并发症,是导致患者死亡的首要原因,越来越多的证据表明炎症在MHD 患者发生心血管并发症过程中的作用越来越大[4-6]。MHD 患者并发炎症的原因是多方面的,可能包括较差的口腔卫生状况和牙周感染[7]。研究发现MHD 患者的口腔状况普遍较差,存在较多的菌斑沉积、牙龈炎症、牙齿缺失等现象[8-9]。因此,本研究比较行维持性血液透析治疗的终末期肾脏病患者组和健康人群组龋病和牙周病患病率的差异,探讨终末期肾脏病和龋病、牙周病之间的关系。
1 材料和方法
1.1 研究对象
收集在2019 年1 月~2019 年4 月期间在上海交通大学附属第九人民医院肾脏内科进行维持性血液透析治疗的患者。病例组纳入标准为:①透析状况稳定,透析3 次/周,4 h/次;②年龄大于20岁。排除标准:①检查前6 个月内进行过牙周治疗;②检查前3 个月内服用过抗生素;③口内患有猖獗龋,有活动性义齿和佩戴矫治器;④怀孕或哺乳期患者;⑤HIV 携带者;⑥恶性肿瘤;⑦患有全身系统性疾病患者(包括严重肝功能受损、心功能衰竭、急性肾损伤、系统性红斑狼疮、原发性干燥综合征等自身免疫及结缔组织疾病)。依据纳排标准纳入维持性血液透析患者作为病例组(MHD组),同时在上海交通大学附属第九人民医院的体检中心选择进行口腔检查的健康人群作为健康对照组。对照组的纳入标准:①根据MHD 组患者年龄(± 5 岁)和性别进行配对;②无其他严重系统性疾病。排除标准:①检查前6 个月内进行过牙周治疗;②检查前3 个月内服用过抗生素;③口内患有猖獗龋,有活动性义齿和佩戴矫治器;④怀孕或哺乳期患者;⑤HIV 携带者。所有研究对象均填写健康调查问卷,包括社会人口学特征、口腔健康习惯、全身疾病史等。共纳入MHD 组82 例和对照组86 例。本研究获得上海交通大学附属第九人民医院伦理委员会批准,并得到所有研究对象签署的知情同意书。
1.2 口腔临床检查
龋病状况检查采用世界卫生组织出版的《口腔健康调查基本方法》第5 版中所推荐的龋失补牙数(decayed,missing and filled teeth,DMFT)进行诊断和记录。牙周临床检查指数包括菌斑指数(plaque index,PLI):0 为龈缘区无菌斑;1 为龈缘区的牙面有薄的菌斑,但视诊不可见,若用探针尖的侧面可刮出菌斑;2 为在龈缘或邻面可见中等量菌斑;3 为龈沟内或龈缘区及邻面有大量软垢,PLI%:计算有菌斑(PLI ≥2)的牙面占总牙面数的比例得出每位研究对象的菌斑百分率。牙石指数(calculus index,CI):0 为无牙石,1 为有牙石[10];CI%:计算牙石(CI ≥1)的牙面占总牙面数的比例得出每位研究对象的牙石百分率。探诊出血(bleeding on probing,BOP):出血记录为BOP 阳性,否则记为BOP 阴性,检查所有牙齿的6 个位点,计算BOP 阳性位点数占总位点数的比例为BOP 阳性率(BOP%)。牙周袋深度(periodontal pocket depth,PD):游离龈缘到龈沟底部或牙周袋底部的距离。临床附着水平(clinical attachment loss,CAL):牙周袋底和釉牙骨质交界处之间的距离。其中PLI、CI和BOP 是检查全口每个牙齿(不包括第三磨牙)的颊舌两个面,而PD 和CAL 检查全口每个牙齿(不包括第三磨牙)的6 个位点(包括近中颊、正中颊、远中颊、远中舌、正中舌和近中舌侧位点)。采用牙周探针(PCPUNC 15,Hu-Friedy,Chicago,IL,USA)来评估BOP、PD 和CAL,探针与牙体长轴平行,测量不足1 mm 以较低的毫米整数值记录。采用美国疾病预防中心和美国牙周病学会在2012 年更新的牙周炎分度新标准CDC/AAP 标准诊断牙周炎[11-13]:①轻度牙周炎:受试者口内有≥2 处邻面位点(非同一颗牙齿)CAL ≥3 mm,同时有≥2 处邻面位点PD ≥4 mm(非同一颗牙齿)或者有≥1 处邻面位点PD ≥5 mm(非同一颗牙齿);②中度牙周炎:受试者口内有≥2 处邻面位点(非同一颗牙齿)CAL ≥4 mm,或者有≥2 处邻面位点PD ≥5 mm(非同一颗牙齿);③重度牙周炎:受试者口内有≥2 处邻面位点(非同一颗牙齿)CAL ≥6 mm,同时有≥1 处邻面位点PD ≥5 mm。口腔检查均由同一名研究者完成,检查前经过临床检查培训,并在调查过程中随机抽取10%的研究对象进行复查,进行标准一致性试验,其中BOP 的Kappa 值为0.90,PD 和CAL 的组内相关系数(intraclass correlation coefficient,ICC)值分别为0.91 和0.89。
1.3 统计分析
采用SPSS 24.0 软件进行数据分析,比较MHD组和对照组龋病和牙周病各临床指标值间的差异,若数据呈正态分布,采用t 检验,如果不服从正态分布,采用非参数检验。采用卡方检验比较两组间龋病和牙周炎患病率。P<0.05 为差异具有统计学意义。
2 结 果
2.1 MHD 组和对照组的基本情况
MHD 组和对照组在年龄分布、性别、户籍、居住地和婚姻状况上的差异无统计学意义(P>0.05)。MHD 组和对照组关于口腔健康行为方面在刷牙次数、是否使用牙线上差异有统计学意义(P<0.05,表1);而在漱口水、牙签使用方面上差异无统计学意义(P>0.05);两组在患有糖尿病和高血压比例上差异有统计学意义(P<0.05)。

表1 MHD 组和对照组的健康行为Table 1 The dental behaviors of the MHD group and the control group n(%)
2.2 MHD 组和对照组的龋病状况比较
两组间的DMFT 指数差异无统计学意义(P=0.235,表2),但MHD 组的龋坏牙数、缺失牙数均高于对照组(P <0.05),而充填牙数低于对照组(P=0.006)。MHD 组患龋率为87.8%,对照组患龋率为81.4%,差异无统计学意义(P=0.251)。
2.3 MHD 组和对照组的牙周状况比较
MHD 组的PLI、BOP、CI、PD 和CAL 均高于对照组(P<0.05,表3)。MHD组的牙周炎患病率为97.6%(7.3%为轻度牙周炎,86.6%为中度牙周炎,3.7%为重度牙周炎),对照组的牙周炎患病率为88.4%(24.4%为轻度牙周炎,61.6%为中度牙周炎,2.3%为重度牙周炎),差异有统计学意义(P=0.021)。
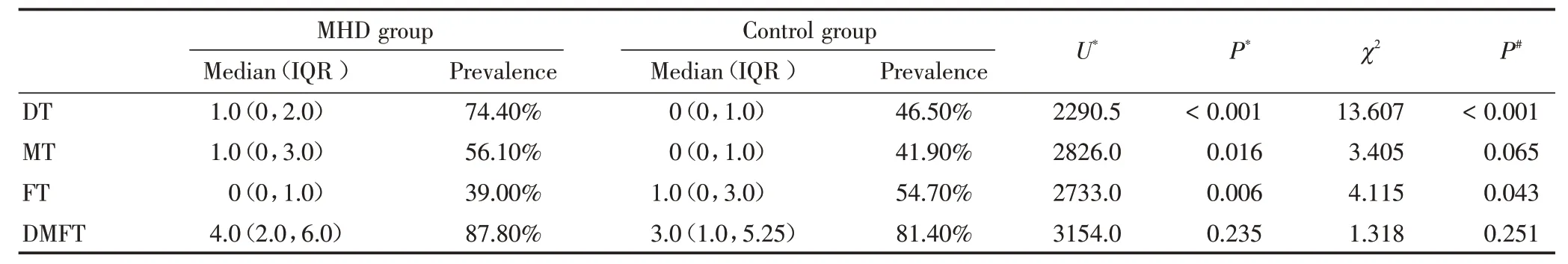
表2 MHD 组和对照组的龋病情况Table 2 Dental caries in the MHD group and the control group

表3 MHD 组和对照组的牙周情况Table 3 The periodontal status of the MHD group and the control group x±s
3 讨 论
近期研究发现慢性肾脏病和牙周炎存在相关性,两者可能互为危险因素,牙周炎可能促进MHD患者动脉粥样硬化并发症的发生,增加患者的死亡风险;有证据表明慢性肾脏病对牙周炎存在影响,但相关研究的质量参差不齐[14]。口腔健康状况如龋病、牙周病或较差的口腔卫生可能增加终末期肾脏病患者的死亡风险,是决定患者良好预后的潜在因素[15]。
目前关于MHD 患者中龋齿水平是否高于健康人群的结论仍存在争议。印度的研究表明MHD 患者的患龋水平高于健康人群[16]。但也有研究表明MHD 患者患龋率明显低于对照组,分析原因可能是因为慢性肾脏病患者唾液中尿素被分解成为氨和二氧化碳,使口腔内的pH 升高,抑制牙釉质的脱矿龋坏,从而减少龋病的发生[17]。但大多数研究表明两组患龋状况间差异无统计学意义[18-19],本研究也发现MHD 患者组的DMFT 指数和患龋率虽稍高于对照组,但差异无统计学意义,这也可能与此研究纳入样本量较少有关。值得注意的是,本研究发现MHD 患者组的充填牙数与对照组相比较低,说明患终末期肾脏病患者的口腔保健意识较薄弱,对口腔健康维护的重视程度较低。其它研究也同样发现终末期肾脏病患者由于全身系统的衰弱而忽视口腔中存在问题的现象[9,19]。
本研究发现MHD 患者组的菌斑指数水平高于对照组,与其他研究结果一致[9,19-21]。在临床检查过程中发现,由于每次透析时间过长,不少患者会在透析过程中进食软质食物但又不能及时清洁牙齿,这可能是他们菌斑水平较高的原因。本研究也发现MHD 组的刷牙次数、使用牙线和漱口水都低于对照组,同时MHD 组的牙石指数也高于对照组,进一步说明MHD 患者的口腔卫生状况较差。
目前已有较多关于MHD 患者牙周病状况的研究,但各个研究采用的牙周临床检查指数及牙周诊断标准存在差异,且关于牙周临床检查是检查指数牙、半口牙还是全口牙也存在不同,不少研究是对Ramfjord 指数牙进行PD 或CAL 检查来评价MHD 患者的牙周状况[19,20,22]。而本研究通过对全口所有牙进行牙周探诊,且采用目前广泛使用的CDC/AAP 标准诊断牙周炎,能够全面评估患者的牙周状况,从而保证本研究结果的准确性和可靠性。
流行病学研究中牙周炎诊断标准常用的指标有PD、CAL、牙龈出血指数和探诊出血等,其中PD反映当前牙周病的患病情况,CAL 反映牙周破坏的长期积累效果[14]。但目前文献关于血液透析患者PD 和CAL 这两个牙周指标的研究结果间存在差异,一些研究发现MHD 组和对照组的PD 和CAL没有明显差异,认为MHD 组牙周炎的患病情况和健康人群没有差异[23];但大多研究得出两组PD 或CAL 差异有统计学意义[9,20-21],认为MHD 组的牙周炎患病情况更加严重。本研究也发现MHD 组的PD 和CAL 均高于对照组,同时MHD 组的牙周炎患病率也高于对照组[9,19,21]。可能是终末期肾脏病患者处于尿毒症状态,淋巴细胞、单核细胞和巨噬细胞功能受损,使患者免疫系统功能紊乱,降低对牙周致病菌的杀伤作用,从而加重牙周疾病的进程[14]。其次,由于整个透析疗程长,MHD 患者的心理负担较重,对口腔卫生重视程度低,口腔保健意识相对薄弱。同时MHD 组中合并糖尿病的比例为29.3%,高于对照组,由于糖尿病是牙周炎的危险因素之一,这些因素合并从而导致MHD 组牙周炎患病率较高。
综上所述,本研究结果显示MHD 组的牙周炎患病率和严重程度高于健康对照组,但两组龋病状况差异无统计学意义。因此,应开展针对终末期肾脏病患者的口腔健康宣教,加强终末期肾脏病患者的口腔保健工作。未来应开展设计严谨的随机对照临床试验,观察实施牙周基础治疗是否利于终末期肾脏病患者的预后。

