冠心病合并糖尿病患者行不停跳冠脉搭桥术的近期风险分析
李恩超 葛建军 程光存
糖尿病(DM)作为冠心病一个独立的危险因素,与非糖尿病患者相比,糖尿病患者冠心病发病率高于正常人群1~3 倍,约75%糖尿病患者死于冠心病[1]。对于合并糖尿病的冠心病患者,冠脉搭桥(CABG)比经皮冠状动脉介入(PCI)更具优势[2]。近年来不停跳冠状动脉旁路移植技术(OPCABG)的应用,使得越来越多的冠心病患者受益,但糖尿病是否会增加冠脉搭桥手术围手术期风险,目前尚无一致性结论。本研究旨在对比冠心病合并糖尿病患者及非糖尿病患者术前一般资料、手术相关指标、术后死亡率、并发症发生等方面进行回顾性分析,进而评估冠心病合并糖尿病是否会增加不停跳冠脉搭桥围手术期相关风险。
1 资料与方法
1.1 一般资料 回顾性分析2017 年12 月-2018年12 月由本医院心脏大血管外科行不停跳冠状动脉旁路移植术(OPCABG) 171 例患者临床资料。本组171 例患者中男109 例,女62 例,年龄40~81 岁,平均年龄(64.51±7.00)岁。根据是否符合WHO(1999 年)糖尿病的诊断标准,分为糖尿病组和非糖尿病组。糖尿病组均为2 型糖尿病(T2DM)患者。其中糖尿病组77 例患者中男性47例,女性30 例,年龄41~78 岁,平均年龄(64.32 ±7.02)岁。非糖尿病组94 例患者中男62 例,女32例,年龄40~81 岁,平均年龄(64.70±7.01)岁。
1.2 纳入与排除标准 ①纳入标准:符合冠心病的诊断标准:术前所有患者均行冠脉造影术确诊,冠状动脉主支血管,包括左主干、左前降支、左回旋支及右冠状动脉,任何一支主支血管狭窄≥50%;近期3 个月内无新发心肌梗死,术前肌钙蛋白正常水平;既往无心脏其他手术史。②排除标准:入组前已行PCI或CABG的患者;急性心肌梗死患者;合并其他心脏疾病(如瓣膜性心脏病、先天性心脏病等),或长期透析的慢性肾病、晚期癌症等严重疾病的患者。
1.3 方法
1.3.1 治疗方法 两组患者术前均行血糖筛查,对于已确诊的糖尿病患者入院后均行空腹+三餐后血糖监测,并依据入院前降糖方案控制血糖,血糖控制不佳者,加用短效胰岛素,控制餐后2 h血糖不超过11.1 mmol/L,控制血压等情况,术后两组患者气管插管拔出前均常规每2 h监测血糖,血糖控制欠佳的,加用短效胰岛素或胰岛素泵,血糖控制在11.1 mmol/L。术后合并肺部感染或术后体温超过38.5 ℃者,均行血培养或痰培养+药敏实验,并根据药敏结果针对性使用抗生素治疗。
1.3.2 手术方法 麻醉满意后,取平卧位,手术分两组进行,一组经左侧小腿踝部向大腿游离并取下足够长度的大隐静脉,逐层缝合切口,加压包扎;另一组取胸骨正中切口,电锯纵劈胸骨,仔细游离左侧乳内动脉,1.5 mg/kg肝素化后,离断乳内动脉远端后检查血流通畅,罂粟碱纱布包裹备用;“I”切开心包,心底部悬吊,暴露前降支段靶血管区(LAD),心表固定器固定,冠脉尖刀切开,置入1.5 mm分流栓,7-0 Prolene线连续缝合将左乳内动脉远端端侧吻合至LAD。或升主动脉中段夹侧壁钳,取备用相应长度大隐静脉一段,6-0 Prolene线连续缝合将大隐静脉远心端吻合至主动脉打孔处,7-0 Prolene线间断缝合固定两侧,另一端大隐静脉分别与相应狭窄的前降支(LAD)、对角支(D1)、回旋支(OM)和后降支(PDA),侧侧吻合形成序贯。检查吻合口未见明显活动性出血,鱼精蛋白中和肝素;确切止血,摆放心包、纵隔引流管各一根,钢丝固定胸骨6 根,逐层关胸,并根据患者术中情况考虑是否放置主动脉内球囊反搏,术后返回ICU,继续呼吸机辅助呼吸、镇静、维持水电解质平衡。两组患者均采用全身麻醉心脏不停跳下行冠状动脉旁路移植术(OPCABG)。术后严密监测患者血压、心率、氧饱和度等生命体征,待气管插管拔除、生命体征平稳后转回普通病房。
1.3.3 观察指标 记录患者年龄、性别、BMI、心功能分级、冠脉病变情况、手术时间、搭桥接头数目、呼吸机辅助时间、术后住院时间、术后24 h引流量、术后30 d死亡率、各项并发症发生率等指标。
1.4 统计学方法 采用SPSS 20.0 软件对数据进行统计分析,计量资料符合正态分布的比较采用t检验,不符合正态分布的采用非参数检验,两组间率比较采用χ2检验,当四格表中有理论数T<5 时采用校正χ2检验,有理论数T<1 时,采用Fisher精确检验,P<0.05 表示差异具有统计学意义。
2 结 果
2.1 两组患者术前一般资料比较 糖尿病组与非糖尿病组患者在年龄、性别、BMI指标、心功能分级、冠脉三支病变率等情况无显著性差异,其中糖尿病组患者合并高血压数(66.23% vs 55.32%)高于非糖尿病组患者,但差异均无统计学意义(P>0.05),组间具有可比较性。见表1。

表1 两组患者术前一般资料比较
2.2 糖尿病组组内患者血糖控制情况比较 糖尿病组患者入院时空腹血糖及餐后2 h血糖指标均处于较高水平,经正规治疗后,患者空腹血糖及餐后2 h血糖明显下降,餐后血糖水平控制良好,差异具有统计学意义(P<0.05)。见表2。

表2 糖尿病患者入院时及治疗后血糖控制情况比较
2.3 两组患者术中及术后一般情况比较 糖尿病组患者在球囊返搏应用率稍高于非糖尿病组(50.65% VS 46.81%),差异无统计学意义。在术前左心室射血分数、手术时间及搭桥吻合口数目、以及搭桥类型上、术后呼吸机使用时间以及术后24 小时引流量相比较,两组数据差异无统计学意义(P>0.05)。糖尿病组患者在术后住院时间上较非糖尿病组患者长,差异有统计学意义(P<0.05)。见表3。

表3 两组患者术中及术后一般情况比较
2.4 术后死亡率、二次插管、二次开胸发生率等情况比较 全部患者术后30 天总死亡率4.68%(总数171 例,死亡8 例),其中糖尿病组死亡6 例,其死亡率高于非糖尿病组(7.79%vs2.13%),二次插管发生率(5.19%vs3.19%)略高于非糖尿病组患者,但组间差异无统计学意义(P>0.05)。
2.5 术后并发症情况比较 两组间患者在术后脑卒中、恶性心率失常、肾功能损害、胸骨及切口愈合不良等情况差异均无统计学意义(P>0.05)。见表4。
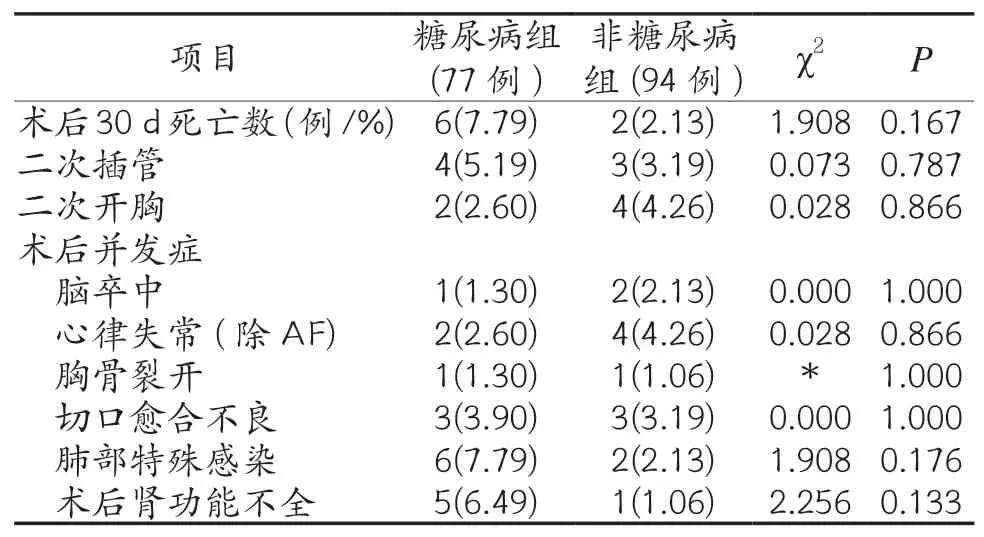
表4 两组患者术后30 d死亡率及相关并发症比较
2.6 肺部特殊菌群感染情况比较 糖尿病组患者合并肺部特殊感染6 例(7.79%),其中1 例患者痰培养及血培养均检出白假丝酵母菌,1 例痰培养检出白假丝酵母菌和烟曲霉菌,2 例患者痰培养检出肺炎克雷伯杆菌,1 例患者痰培养检出粘质沙雷菌,经积极抗感染治疗后均顺利出院。1例患者痰培养检出铜绿假单胞菌,经抗感染病情不见好转,自动出院。非糖尿病组患者肺部特殊菌群感染2 例(2.13%),1 例患者痰培养检出阴沟肠杆菌、1 例患者痰培养检出肺炎克雷伯菌、大肠埃希菌、摩根摩根菌等混合菌群,2 例患者经治疗后,均顺利出院。两组数据差异无统计学意义(P>0.05)。
3 讨 论
伴随着现代生活水平的日渐提高,冠心病患病率也呈逐年上升趋势[3]。糖尿病患者由于长期血糖升高,慢性高血糖会直接作用于血管内皮细胞,导致血管内皮细胞损伤,并且会减慢内皮细胞功能的修复,而内皮下的胶原组织就可以在血液环境中停留较长时间,最终使得血小板粘附、聚集。当然此时内皮源性血管舒张因子即一氧化氮(NO)介导的内皮依赖性血管舒张功能障碍,产生减少和活性降低,舒血管、缩血管比例失调,使得血管收缩。而高血糖代谢产物还可以促进血液中单核细胞、淋巴细胞向损伤处游离、集聚,加剧了血管内皮细胞的损伤,导致细胞凋亡。长期的慢性高血糖不仅导致糖化血红蛋白含量增加,使得血红蛋白携氧能力下降,还会使得糖基化终末产物增加,加速氧化应激反应,促进血管内皮细胞损伤和导致血管壁肥厚,从而促进和加重冠状动脉粥样硬化的发生、发展。并且糖尿病患者冠状脉动脉病变多呈现弥漫性改变,多数累及多支、左主干血管。合并糖尿病的冠心病患者,比单纯冠心病患者的死亡率高达4~5 倍,并且在血管成形术和支架治疗后预后较差,严重威胁患者的生命健康[4]。
介入治疗虽具有使冠心病患者创伤小、住院时程短、短期内效果明确等优点,但对于多支血管病变、冠脉中远端病变、弥漫性病变以及偏心性的钙化性病变,介入治疗效果并不理想。不停跳冠状动脉旁路移植术(OPCABG)对于冠心病不合并瓣膜疾病患者尤为适用,避免了常规冠状动脉移植术中体外循环对机体的损伤,能够减少70%的并发症发生,从而明显降低了手术风险及死亡率,特别是对于老年患者、低射血分数患者、合并重要脏器损害的患者以及其他重症冠心病患者尤为适用[5]。
近年来由于冠心病向着年轻化方向发展,已证实动脉桥远期通畅率较静脉桥高,使得乳内动脉、桡动脉作为桥血管在冠脉搭桥中的应用越来越普遍。本文171 例患者中148 例(86.55%)使用左侧乳内动脉与前降支吻合,个别患者由于病变位置或乳内动脉狭窄等原因未能使用乳内动脉,148 例患者均先行左乳内动脉与前降支吻合,随之开放乳内动脉血管,恢复前降支分布区域大部分血供,减轻心肌缺氧、再灌注损伤等情况,随后进行和主动脉吻合后的大隐静脉顺行序贯吻合技术依次进行各靶血管的吻合,每完成一个吻合口,恢复该血管供应区域心肌血供,进一步增加心脏后续搭桥的可操作性,以及减轻缺血再灌注的损伤[6]。两组患者相比,糖尿病患者术后住院时间虽有所延长但差异并不明显,肾功能损害发生率高于非糖尿病组,术后死亡率、合并肺部特殊感染的发生率较高于非糖尿病组,但差异无统计学意义。可能的原因其一是由于本研究临床数据较少,导致实际数据偏倚较大;其二是由于糖尿病患者术前、术后或因本身病情较非糖尿病患者复杂,大部分行冠脉搭桥手术的患者较为高龄,冠心病病史长,很多患者术前就合并存在外周血管疾病或糖尿病肾病并发症等全身性疾病,这些合并症都是诱发或加剧术后炎症反应发生的独立危险因素[7]。2017 年中国2 型糖尿病防治指南指出[8],我国约1/5~2/5 的DM患者合并糖尿病肾病,这是慢性肾病发生、发展原因之一。糖尿病的存在显著加速了心肌梗死患者心脏衰竭、高血压,以及心房颤动发展,从而导致更差的预后。糖尿病不仅能够影响收缩期左室功能,同样也可以对舒张期左心室功能产生损害。
糖尿病患者术前及术后早期较为及时与严格控制血糖,积极有效地加强呼吸道管理,术后二次气管插管率、皮肤切口愈合不良、脑卒中发生率、恶性心律失常发生率、胸骨愈合不良发生率与非糖尿病组相仿,差异均无统计学意义(P>0.05)。即说明在冠心病合并糖尿病患者血糖控制较好的情况下并未增加不停跳冠脉搭桥术围手术期相关风险,不停跳冠脉搭桥手术对于糖尿病患者仍然是一种较为安全可靠的手术方式。本研究为回顾性病例分析,临床数据严格筛选,尽可能排除既往冠脉支架置入、以及合并恶性肿瘤、术前合并严重基础疾病等数据偏倚,不足之处在于病例数目偏少,后期可能需要大量临床数据以及进一步分组研究验证血糖控制情况以及高龄糖尿病患者行不停跳冠脉搭桥术围手术期以及远期生存率来评估OPCABG是否为安全可靠的手术方式。
综上所述,冠心病合并糖尿病患者血糖控制较好的情况下并未增加不停跳冠脉搭桥术围手术期相关风险,不停跳冠脉搭桥手术对于糖尿病患者仍然是一种较为安全可靠的手术方式。

