经鼻无创高频呼吸机辅助治疗对呼吸窘迫综合征早产儿呼吸力学及脑氧代谢的影响
李辉,胡显惠,唐晨曦
(重庆市綦江区人民医院,重庆 401420)
0 引言
呼吸窘迫综合征是临床上常见的早产儿疾病,临床表现为呼吸困难,逐渐加重,伴呻吟,若未及时得到有效的治疗,可引发肺炎,加重病情的发展,严重的甚至可导致其死亡,给新生儿的生命健康带来了严重的威胁,不利于家庭和谐[1]。该病的发病机制与胎龄有关,胎龄越小发病率越高,而体重越轻的患儿死亡率越高。临床上以往多采用肺表面活性物质和机械通气治疗新生儿呼吸窘迫,可有效改善新生儿的临床症状和体征,提高生存率[2]。在机械通气模式中,包含无创通气、常频和高频。本研究旨在探讨经鼻无创高频呼吸机辅助治疗对呼吸窘迫综合征早产儿呼吸力学及脑氧代谢的影响,现报告如下。
1 资料与方法
1.1 一般资料。收集2018 年3 月至2019 年5 月我院的62例呼吸窘迫综合征早产儿,均符合《儿科学》第七版诊断标准。纳入标准:X 检查显示毛玻璃样改变或支气管充气征,呼吸困难、发绀等症状,肝肾功能正常者;无其他严重疾病;胎龄<37 周;无气胸疾病;患儿监护人表示知情同意,并积极配合治疗。排除标准:心肝肾功能异常者;不配合研究者;无自主呼吸或自主呼吸弱;畸形患儿;由羊水或胎粪吸入引起的呼吸窘迫;由肺炎引起的呼吸窘迫。按照随机数表法分为观察组(n=32)和对照组(n=30),观察组男18 例,女14 例,胎龄31-37 周,平均(35.08±0.62)周,出生体重1.14-2.35 kg,平均(1.75±0.43)kg;对照组男17 例,女13 例,胎龄32-37 周,平均(34.90±0.65)周,出生体重1.17-2.38 kg,平均(1.78±0.41)kg。本研究经我院医学伦理委员会批准后实施。两组患儿在性别、胎龄等一般资料上无统计学意义(P>0.05)。
1.2 方法。两组患儿入院后均给予改善肺循环,促进二氧化碳排出,纠正电解质紊乱等常规治疗,小牛肺表面活性物质每次100 mg/kg 复温溶解,进行气管插管,采用无菌注射器抽吸,于患儿的平卧位、左右侧卧位沿管缓慢滴入药液,滴入过程中采用复苏气囊保持正压通气,治疗后6 小时翻身轻拍患儿背部。对照组采用经鼻持续正压通气治疗参数设定为PEEP 6-8 cmH2O,FiO2<60%;观察组采用经鼻无创高频呼吸机辅助治疗,参数设定为10-14cmH2O(MAP),35-45 cmH2O(震荡压力幅度),FiO2<60%。实时监控患儿的生命体征变化、血气分析。
1.3 观察指标。观察两组患儿治疗疗效情况,临床指标,血气指标(PaO2、PaCO2、SaO2),平均动脉压(MABP)、脑氧饱和度(rSO2)、颈静脉血氧饱和度(SjVO2)。
1.3.1 指标检测:采用血气生化分析仪(南京普朗医疗公司)检测血气指标动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)、血氧饱和度(SaO2)。采用连续动脉导管留置监测MABP 变化;采用NIRS 技术监测rSO2、SjVO2。
1.3.2 疗效评定标准:临床症状完全消失、体征恢复正常为显效。临床症状明显改善,体征明显好转,PaO2为70-90 mmHg、PaCO2为35-45 mmHg,影像学检查显示病灶明显吸收为有效。临床症状、体征、病灶无变化为无效。总有效率=显效+有效。
1.4 统计学分析。使用SPSS 18.0 软件进行统计分析,数据均符合正态分布,计数资料采用χ2检验比较,等级资料采用秩和检验,计量资料采用t 检验,采用P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿治疗疗效情况对比:观察组总有效率显著高于对照组(P<0.05),见表1。
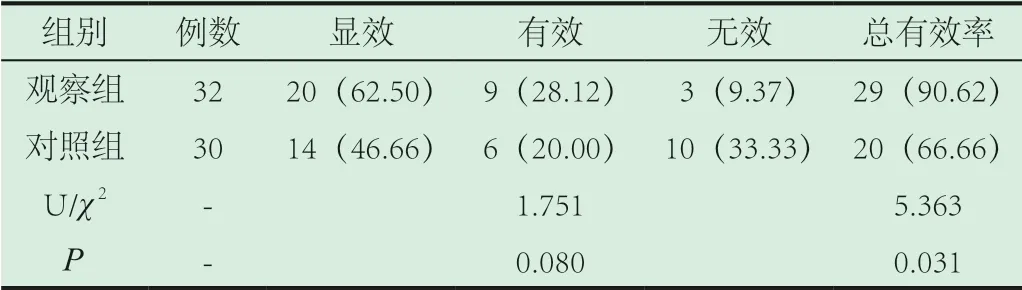
表1 两组患儿治疗疗效情况对比[n(%)]
2.2 两组患儿临床指标对比:观察组呼吸暂停发生率、住院时间均低于对照组(P<0.05),见表2。
表2 两组患儿临床指标对比
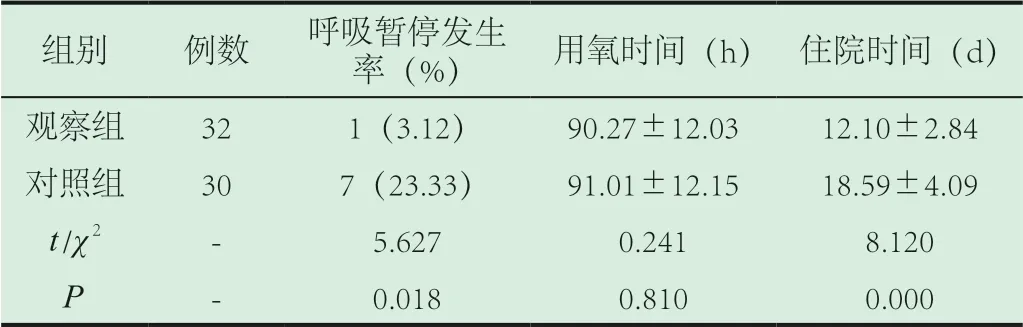
表2 两组患儿临床指标对比
组别 例数 呼吸暂停发生率(%) 用氧时间(h) 住院时间(d)观察组 32 1(3.12) 90.27±12.03 12.10±2.84对照组 30 7(23.33) 91.01±12.15 18.59±4.09 t/χ2 - 5.627 0.241 8.120 P - 0.018 0.810 0.000
表3 两组患儿血气指标对比
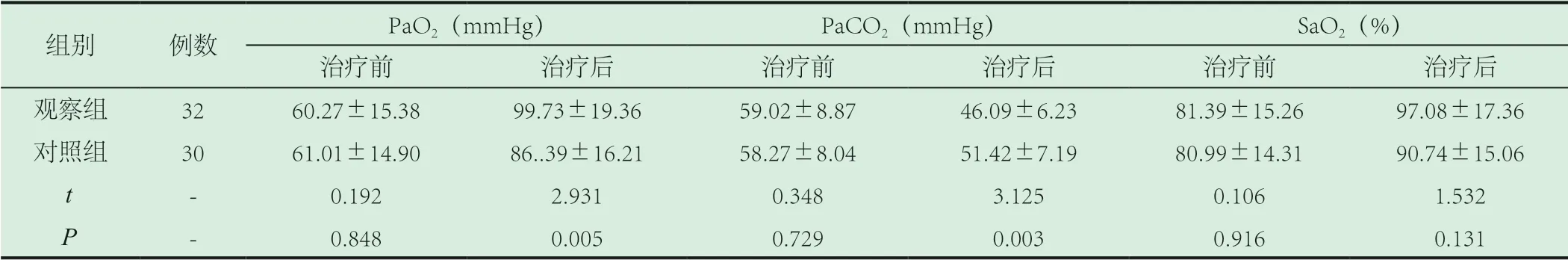
表3 两组患儿血气指标对比
组别 例数 PaO2(mmHg) PaCO2(mmHg) SaO2(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 32 60.27±15.38 99.73±19.36 59.02±8.87 46.09±6.23 81.39±15.26 97.08±17.36对照组 30 61.01±14.90 86..39±16.21 58.27±8.04 51.42±7.19 80.99±14.31 90.74±15.06 t - 0.192 2.931 0.348 3.125 0.106 1.532 P - 0.848 0.005 0.729 0.003 0.916 0.131
2.3 两组患儿血气指标对比:两组患儿治疗前PaO2、PaCO2、SaO2水平无统计学意义(P>0.05),治疗后,两组患儿PaO2、SaO2水平均上升、PaCO2水平均下降,两组治疗后具有统计学意义(P<0.05),见表3。
2.4 两组患儿氧合指标对比:观察组MABP、rSO2、SjVO2水平均显著高于对照组(P<0.05),见表4。
表4 两组患儿氧合指标对比

表4 两组患儿氧合指标对比
组别 例数 MABP(mmHg) rSO2(%) SjVO2(%)观察组 32 34.71±2.08 57.29±5.16 63.92±3.76对照组 30 28.16±3.14 48.71±3.62 52.85±2.60 t - 5.131 7.532 13.397 P - 0.000 0.000 0.000
3 讨论
呼吸窘迫综合征又称新生儿肺透明膜病,由于早产儿在母体内的时间较短,各脏器还未发育成熟,加上生产时的缺氧、窒息等不良因素,在出生后极易出现呼吸窘迫综合征,严重的可能会导致患儿呼吸暂停,心肺功能异常,甚至造成新生儿猝死[3]。该病为自限性疾病,三天以上的生存者可增加肺成熟度,具有较大的恢复机率,但大多数患儿会并发肺炎,促进病情进一步的发展。随着时间的变化及二胎政策的开放,近几年早产儿的发生率也越来越多,尤其是低体重儿,因此,早期有效的治疗方法对改善新生儿的病情具有重要的意义[4]。临床上治疗方法多以药物联合物理治疗为主,药物多以肺表面活性物质治疗,其为一种混合物,能够改善患儿的肺功能,具有降低肺张力,避免肺功能顺应性和肺泡毛细血管间液失衡的作用,还可提高新生儿的免疫功能和保护肺细胞活性,防止了肺水肿的发生,缓解酸中毒与呼吸抑制[5]。基础研究表明,其与机械通气联合可减轻对肺部及气道造成的损伤。本研究显示,采用无创持续正压通气联合肺表面活性物质治疗的患儿临床症状、血气指标均得到有效的改善,但不良反应发生率较高,住院时间较长,无法达到预期的效果。
随着医学的不断研究和探索,高频振荡通气是通过小于或等于解剖死腔的潮气量、超生理通气频率的振荡所产生的气体交换,患儿的肺泡可在短时间内均匀的膨胀,具有改善患儿肺顺应性、避免气压损伤的同时提高氧合,从而能够减少气道对氧的需求[6]。国内外研究表明,无创高频振荡通气具有无创、小潮气量等优势,与常规振荡通气相比,可减少对患儿气道造成损伤,避免肺损伤等相关并发症发生率。本研究显示,采用经鼻无创高频呼吸机辅助治疗的患儿临床症状、血气指标PaO2、PaCO2、SaO2水平及治疗疗效均显著优于采用经鼻持续正压通气治疗的患儿。说明了经鼻无创高频能以无创并快速的方式进入患儿气道内,产生持续膨胀压,叠加于自主呼吸,充分的扩张了支气管及肺泡,可防止细支气管及肺泡陷闭,增大了呼吸功能,提高了氧压分,促进了CO2排出,改善了患儿的肺功能[7]。基础研究表明,呼吸窘迫综合征早产儿本身存在脑血管自主调节功能异常,在后期的治疗中,若接受到不合适的治疗方式,可能会加重患儿的脑血管负荷,导致脑循环出现障碍。SjVO2的水平高低能够反映出脑血流与脑氧代谢率之间的平衡,SjVO2的参考范围若长时间低于50%,则表明患儿的脑组织出现严重缺血[8]。本研究显示,采用经鼻无创高频呼吸机辅助治疗的患儿的MABP、rSO2、SjVO2水平显著优于采用经鼻持续正压通气治疗的患儿。说明了经鼻无创高频机械通气能够增加血液分流,降低有氧代谢,减少CO2含量,调节了脑血管的自主保护功能。
综上所述,经鼻无创高频呼吸机辅助治疗呼吸窘迫综合征早产儿疗效显著,能够改善患儿的呼吸力学,提高呼吸功能,改善缺氧状态,调节脑氧代谢,减少对器官的损伤等并发症。

