不同剂量激素治疗围绝经期综合征对患者激素及血脂代谢影响
周夏伶 何 伟
四川省广安市人民医院(638000)
围绝经期综合征(PMS)是以自主神经系统功能紊乱为主的症候群,首选激素替代治疗(MHT)。MHT的核心为雌激素,关于MHT剂量大小的定义为基于雌激素的剂量,一般认为口服戊酸雌二醇片0.65 mg/d或与之相当为标准剂量MHT,但其安全性也受到质疑[1]。本文主要分析3种不同剂量激素对PMS患者激素水平及糖脂代谢影响。
1 资料和方法
1.1 研究对象
选取2016年6月-2018年11月本院收治的PMS患者120例,采用随机数字表法分为超低剂量组、低剂量组、标准剂量组各40例。纳入标准:①停经≥6个月,且雌二醇(E2)水平<110 pmol/L、卵泡刺激素(FSH)>40 U/L;②存在绝经相关症状要求治疗,无MHT治疗禁忌证。排除标准:①子宫肌瘤直径≥3 cm、子宫内膜异位症有明显症状及体征者;②尚未控制的糖尿病或严重高血压病、血栓栓塞性疾病者;③合并严重躯体疾病或近3个月内有酒及药物滥用史、依赖史;④近3个月服用过雌激素制剂或既往对试验药物过敏者。本研究通过医院伦理委员会批准,患者及家属均对研究内容知情且签署知情同意书。
1.2 研究方法
3组均服用戊酸雌二醇片(补佳乐,拜耳医药保健有限公司广州分公司,规格0.1 mg)1次/d,超低剂量组0.10 mg/次、低剂量组0.30 mg/次、标准剂量组0.60 mg/次,均口服黄体酮胶囊(益玛欣,浙江仙琚制药股份有限公司)100 mg/次,1次/d,共12 d。采用连续序贯用药方案,以28 d为1个用药周期,周期间无停药间隔,每天服用戊酸雌二醇片,在第17 d加用孕激素至周期结束,共用药6个周期。
1.3 观察指标
①采用改良Kupperman评分评价治疗有效率,评分下降≥80%为完全缓解,下降50%~79%为显效,下降20%~49%为有效,下降<20%为无效,有效率=(完全缓解+显效+有效)/总例数×100%;②治疗前、治疗结束时取空腹静脉血,采用放射免疫法测定其黄体生成素(LH)、E2、FSH水平,采用全自动生化分析仪测定甘油三酯(TG)、低密度脂蛋白(LDL-C)、空腹血糖(FBG)水平;③.超声测定治疗前、治疗结束时子宫内膜厚度(IMT)、窦卵泡数量(AFC);④记录不良反应。
1.4 统计学方法
采用SPSS19.0处理数据,计数资料以(%)表示,行χ2检验;计量资料以()表示,行方差分析及LSD-t检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较
各组一般资料比较无差异(P>0.05),见表1。
表1 各组一般资料比较()

表1 各组一般资料比较()
组 别 就诊年龄(岁)绝经年龄(岁)绝经时间(月)超低剂量组(n=40)48.2±4.8 46.1±4.8 14.6±1.6低剂量组(n=40) 49.0±5.0 46.2±4.7 14.3±1.6标准剂量组(n=40)48.8±4.9 46.4±4.8 14.4±1.5 F 0.278 0.032 0.321 P 0.758 0.968 0.726
2.2 治疗有效率比较
低剂量组和标准剂量组治疗有效率比较无差异(P>0.05),但均高于超低剂量组(P<0.05),见表2。

表2 各组治疗有效率比较[例(%)]
2.3 生殖激素水平比较
治疗后3组LH、FSH水平均下降,E2水平升高,且标准剂量组LH、FSH低于另外两组、E2水平高于另外两组,超低剂量组与低剂量组存在差异(均P<0.05),见表3。
表3 各组生殖激素水平比较()
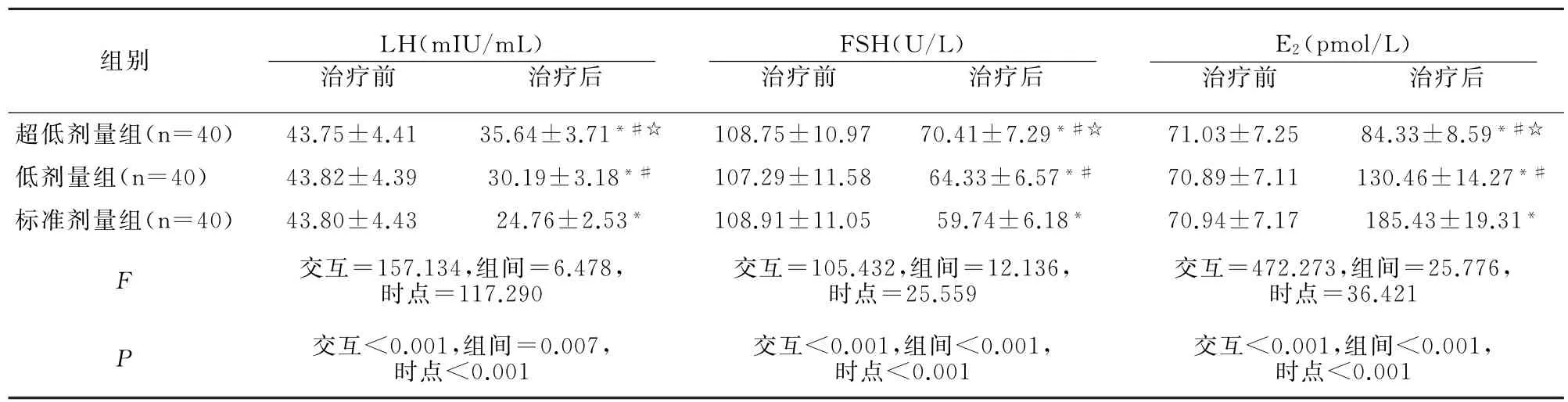
表3 各组生殖激素水平比较()
*与治疗前比较 #与标准剂量组比较 ☆与低剂量组比较 P<0.05
组别 LH(mIU/m L) 治疗前 治疗后FSH(U/L) 治疗前 治疗后E2(pmol/L) 治疗前 治疗后超低剂量组(n=40) 43.75±4.41 35.64±3.71*#☆ 108.75±10.97 70.41±7.29*#☆ 71.03±7.25 84.33±8.59*#☆低 剂 量 组(n=40) 43.82±4.39 30.19±3.18*# 107.29±11.58 64.33±6.57*# 70.89±7.11 130.46±14.27*#标 准 剂 量 组(n=40) 43.80±4.43 24.76±2.53* 108.91±11.05 59.74±6.18* 70.94±7.17 185.43±19.31*F 交互=157.134,组间=6.478,时点=117.290交互=105.432,组间=12.136,时点=25.559交互=472.273,组间=25.776,时点=36.421 P 交互<0.001,组间=0.007,时点<0.001交互<0.001,组间<0.001,时点<0.001交互<0.001,组间<0.001,时点<0.001
2.4 糖脂代谢指标比较
治疗后TG、LDL-C、FBG水平标准剂量组最低,超低剂量组和低剂量组也有差异(均P<0.05),见表4。
表4 各组糖脂代谢指标比较(mmol/L,)

表4 各组糖脂代谢指标比较(mmol/L,)
*与治疗前比较 #与标准剂量组比较 ☆与低剂量组比较 P<0.05
组别 TG 治疗前 治疗后LDL-C 治疗前 治疗后FBG 治疗前 治疗后超低剂量组(n=40) 1.70±0.18 1.42±0.16*#☆ 3.31±0.36 3.10±0.35*#☆ 5.89±0.64 5.41±0.56*#☆低 剂 量 组(n=40) 1.69±0.17 1.29±0.15*# 3.28±0.34 2.86±0.29*# 5.91±0.60 5.16±0.54*#标 准 剂 量 组(n=40) 1.66±0.18 1.13±0.15* 3.34±0.37 2.43±0.29* 5.92±0.63 4.87±0.57*F 交互=167.349,组间=5.637,时点=35.864交互=238.794,组间=8.964,时点=47.568交互=156.777,组间=9.423,时点=46.328 P 交互<0.001,组间=0.012,时点<0.001交互<0.001,组间<0.001,时点<0.001交互<0.001,组间<0.001,时点<0.001
2.5 IMT、AFC指标比较
治疗后IMT、AFC水平低剂量组与标准剂量组无差异(P>0.05),但均高于超低剂量组(P<0.05),见表5。
表5 各组IMT、AFC指标比较()
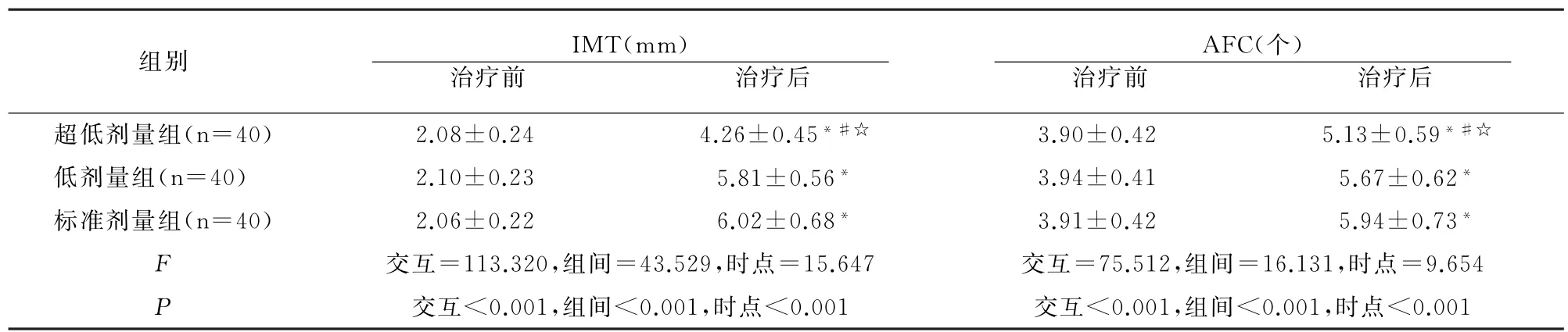
表5 各组IMT、AFC指标比较()
*与治疗前比较 #与标准剂量组比较 ☆与低剂量组比较 P<0.05
组别 IMT(mm) 治疗前 治疗后AFC(个) 治疗前 治疗后超低剂量组(n=40) 2.08±0.24 4.26±0.45*#☆ 3.90±0.42 5.13±0.59*#☆低 剂 量 组(n=40) 2.10±0.23 5.81±0.56* 3.94±0.41 5.67±0.62*标准剂量组(n=40) 2.06±0.22 6.02±0.68* 3.91±0.42 5.94±0.73*F交互=113.320,组间=43.529,时点=15.647 交互=75.512,组间=16.131,时点=9.654 P交互<0.001,组间<0.001,时点<0.001 交互<0.001,组间<0.001,时点<0.001
2.6 不良反应发生比较
乳房胀痛、胃肠道不适、体重增加等发生率超低剂量组与低剂量组无差异(P<0.05),但均低于标准剂量组(P>0.05),见表6。
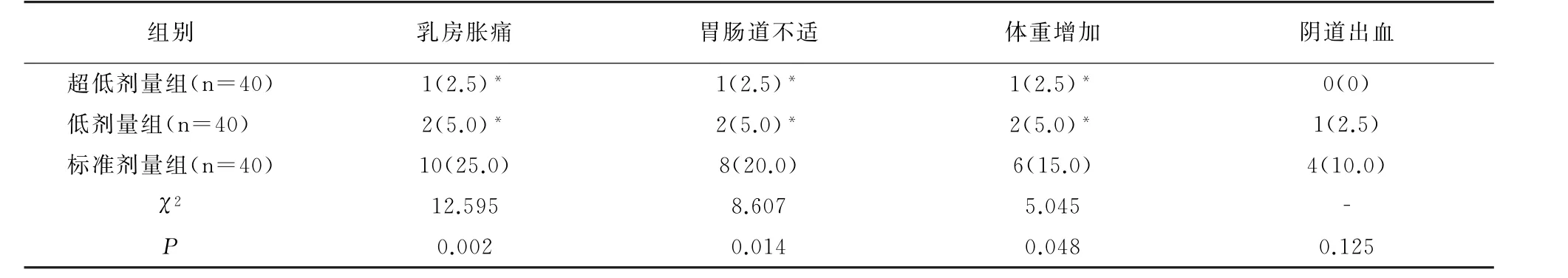
表6 各组不良反应发生率比较[例(%)]
3 讨论
目前MHT对缓解PMS患者绝经相关症状效果已被广泛认可,但剂量问题尚未统一。部分学者[2]认为低剂量激素替代治疗效果较好,而也有学者[3]支持标准剂量治疗,因此关于不同剂量MHT对PMS的效果及安全性仍值得探讨。
本研究低剂量(0.30 mg/d)与标准剂量(0.60 mg/d)MHT对PMS患者疗效均好于超低剂量(0.10 mg/d),与薛薇等[4]观点相似。低剂量和标准剂量治疗有效率未见差异,提示,低剂量或标准剂量MHT均可有效缓解PMS患者血管舒缩症状及外阴阴道症状,在选择孕激素剂量时应在保护子宫内膜与不增加乳腺癌发病率方面平衡。标准剂量与低剂量MHT相比并未明显提高效果,可能与标准剂量MHT预防绝经后骨量丢失效果与低剂量MHT并未显出差异,或标准剂量下PMS患者耐受性不足等有关[5]。提示,并非所有患者均适合标准剂量MHT,具体剂量需结合患者年龄、绝经年限及个人具体情况选择,还应综合考虑给药途径与孕激素选择。
PMS的病因为体内雌激素水平失衡,导致FSH升高,E2水平降低,其中E2水平高低在一定程度上反映着总体雌激素水平[6]。本研究显示,治疗后3组血清LH、FSH水平均下降,E2水平升高,表明激素的补充使性激素水平维持稳定,在一定程度上减轻激素波动对人体的影响[7]。标准剂量组治疗后LH、FSH更低,而E2水平更高,说明标准剂量MHT在改善PMS患者生殖激素水平效果更好。补充戊酸雌二醇可缓解患者植物神经系统症状,孕激素可通过下丘脑-垂体以减少FSH与LH的分泌,此外对体内激素分泌有一定负反馈作用[8],雌孕激素联用后有利于促进垂体降低FSH与LH水平。
有研究显示部分PMS患者也会伴随糖脂代谢紊乱[9],本研究中治疗后3组TG、LDL-C、FBG均有差异,且标准剂量组最低,表明应用MHT能改善患者的糖脂代谢水平,标准剂量MHT改善效果最佳。AFC为测评卵巢储备的指标,可反映卵巢储备功能[10];IMT则是评估子宫内膜指标。本研究中低剂量组和标准剂量组治疗后IMT、AFC均高于超低剂量组,表明低剂量或标准剂量MHT在改善PMS患者卵巢功能、子宫功能方面效果最好。
本研究还发现标准剂量MHT虽然在提高疗效、改善生殖激素方面较优异,但其安全性较低剂量、超低剂量差,可能是因为标准剂量MHT时剂量过多产生不可避免的不良反应。阴道异常出血与患者绝经时间、内外源性雌激素不同步直接相关。因此在采用MHT治疗时应加强患者对规律用药的认识,提醒可能出现的副反应。
综上所述,超低剂量、低剂量与标准剂量的MHT对PMS均有一定疗效,标准剂量MHT在改善患者性激素、糖脂代谢指标及IMT、AFC方面效果最佳,但增加了不良反应,患者耐受性差。因此在临床工作中应依据患者需求及实际情况合理选择MHT剂量,达到理想治疗效果。

