降钙素原联合超敏C反应蛋白检测在妊娠晚期B族链球菌感染中的意义
吴丽娜 黄丽芳 黄翠梅 赖玉玲 胡雪梅 邓常春 廖卿宇 王英
【摘要】 目的:分析探究血清降钙素原(PCT)联合超敏C反应蛋白(hs-CRP)水平检测在妊娠晚期B族链球菌(GBS)感染中的预测价值和临床意义。方法:收集2019年1-12月在本院分娩的妊娠晚期GBS阳性孕妇103例的临床资料设为GBS組,另选取妊娠晚期正常孕妇40例设为对照组。抽取各组孕妇外周静脉血,取上层清液,应用免疫色谱法、免疫比浊法分别检测PCT和hs-CRP水平,根据检查结果对GBS组研究对象进一步完成分组,主要分为GBS带菌组、GBS亚临床感染组与绒毛膜羊膜炎组。比较各组孕妇血清PCT、hs-CRP水平,分析PCT联合hs-CRP检测诊断效能。结果:GBS组孕妇PCT、hs-CRP水平均明显高于对照组,差异均有统计学意义(P<0.05)。GBS带菌组、GBS亚临床感染组、绒毛膜羊膜炎组患者PCT、hs-CRP水平比较,差异均有统计学意义(P<0.05)。绒毛膜羊膜炎组PCT、hs-CRP水平均高于GBS带菌组和GBS亚临床感染组,差异均有统计学意义(P<0.05)。PCT联合hs-CRP检测诊断GBS感染的阳性预测值、灵敏度、特异度均高于各单项检测方法。结论:妊娠晚期GBS感染孕妇血清PCT、hs-CRP水平均显著升高,联合检测PCT与hs-CRP对预测宫内感染有重要诊断价值和临床指导意义。
【关键词】 降钙素原 超敏C反应蛋白 妊娠晚期 B族链球菌 宫内感染
[Abstract] Objective: To analyze and explore the predictive value and clinical significance of serum procalcitonin (PCT) combined with hypersensitive C-reactive protein (hs-CRP) in the detection of group B streptococcus (GBS) infection in the third trimester of pregnancy. Method: The clinical data of 103 cases of GBS positive pregnant women in the third trimester of pregnancy delivered in our hospital from January to December 2019 were collected as GBS group, and 40 cases of normal pregnant women in late pregnancy were selected as the control group. The peripheral venous blood and supernatant of pregnant women in each group were collected, the levels of PCT and hs-CRP were detected by immunochromatography and immunoturbidimetric method respectively, according to the examination results, the subjects in GBS group were further divided into groups, they were divided into GBS carrier group, GBS subclinical infection group and catholicism group. The serum PCT and hs-CRP levels of pregnant women in each group were compared, and the diagnostic efficacy of PCT combined with hs-CRP was analyzed. Result: The levels of PCT and hs-CRP in GBS group were significantly higher than those in control group, the differences were statistically significant (P<0.05). Comparison of PCT and hs-CRP levels in GBS carrier group, GBS subclinical infection group, and catholicism group, the differences were statistically significant (P<0.05). The levels of PCT and hs-CRP in catholicism group were higher than those in GBS carrier group and GBS subclinical infection group, the differences were statistically significant (P<0.05). The positive predictive value, sensitivity and specificity of PCT combined with hs-CRP in the diagnosis of GBS infection were higher than those of single detection methods. Conclusion: The serum PCT and hs-CRP levels of pregnant women with GBS infection in the third trimester of pregnancy were significantly increased. The combined detection of PCT and hs-CRP has important diagnostic value and clinical significance in predicting intrauterine infection.
[Key words] Procalcitonin Hypersensitive C-reactive protein Third trimester of pregnancy Group B streptococcus Intrauterine infection
First-authors address: The First Peoples Hospital of Shaoguan City, Shaoguan 512000, China
doi:10.3969/j.issn.1674-4985.2020.27.007
感染性疾病是由病原微生物入侵机体生长繁殖所致,细菌、病毒感染最为多见,临床快速采取准确可靠的检测手段在疾病鉴别、诊疗和预后方面均具有重要意义[1]。宫内感染是威胁孕妇和胎儿生命安全的围生期常见感染性疾病,B族链球菌(group B streptococcus, GBS)也叫无乳链球菌,正是导致围生期宫内感染的主要致病菌。大量研究显示,妊娠晚期GBS感染可诱发母体子宫内膜炎、绒毛膜羊膜炎等宫内感染,以及新生儿肺炎、脑膜炎、败血症等疾病[2]。病原体入侵机体后经血行传播从宫颈到达胎膜,可使胎膜坚韧度下降、脆性增强,感染部位病原微生物产生蛋白水解酶,从而导致感染部出现白细胞浸润现象伤及患部血管及周围组织,还会使胎膜弹性变差,显著增加胎膜早破风险,新生儿早产率和病死率也随之增加[3]。由此可见,对于妊娠晚期孕妇加强病原微生物监测,特别是GBS感染监测,有助于及时预测宫内感染,为临床诊疗提供指导。降钙素原(procalcitonin, PCT)与超敏C反应蛋白(hypersensitive C-reactive protein, hs-CRP)均为临床常用炎症指标,与人体全身炎性反应机制密切相关。本研究将PCT、hs-CRP作为观察指标,旨在探讨两者联合检测在妊娠晚期GBS感染中的预测价值和临床意义。现报道如下。
1 资料与方法
1.1 一般资料 收集2019年1-12月在本院分娩的妊娠晚期GBS阳性孕妇103例的临床资料设为GBS组,包括GBS带菌76例、GBS亚临床感染24例、绒毛膜羊膜炎3例;另选取妊娠晚期正常孕妇40例设为对照组。(1)纳入标准:①年龄20~35岁;②孕周35~37周;③GBS感染依据美国疾病预防控制中心2010年发布的《围生期GBS预防指南》诊断[4]。(2)排除标准:①合并妊娠期糖尿病、妊娠期高血压综合征、胎儿宫内发育迟缓等产科并发症;②合并内外科系统严重疾病,如肺炎、甲状腺宫内异常、系统性红斑狼疮等;③临床资料不全;④拒绝参与本次研究。患者均知情并同意签署本次研究知情告知书,本次研究经医学伦理委员会批准同意。
1.2 方法 两组研究对象入院后均实施常规处理,并予以两组孕妇PCT联合hs-CRP检测,比对两组检测结果。所有研究对象于妊娠35~37周进行GBS测定,采集标本前将孕妇外阴过多分泌物擦拭干净,然后将无菌棉拭子置入孕妇阴道内1/3处取得阴道分泌物标本,另取无菌棉拭子于肛门括约肌上方约2 cm处取得直肠标本,严格参照泰普厂家试剂盒说明进行操作,用实时荧光PCR仪ABI7500上机进行检测。同时抽取所有研究对象的静脉血进行血清PCT、hs-CRP检测,其中PCT使用万孚干式荧光免疫分析仪FS-301及配套试剂进行检测,hs-CRP使用贝克曼全自动生化分析仪AU5800及配套试剂进行检测。检测完毕后根据诊断结果对所有产妇实施常规处理,并对观察组研究对象根据检查结果进一步完成分组,主要分为GBS带菌组、GBS亚临床感染组与绒毛膜羊膜炎组。
1.3 观察指标及判定标准 比较各组孕妇血清PCT、hs-CRP水平,分析PCT联合hs-CRP检测诊断效能。PCT检测判定标准:试验检测结果分为<0.5 ng/mL、≥0.5 ng/mL且<2.0 ng/mL、≥2.0 ng/mL且<10 ng/mL、≥10 ng/mL四个等级,正常值为<0.1 ng/mL,若PCT≥0.5 ng/mL即认为检测阳性,否则为阴性。hs-CRP检测判定标准:hs-CRP>3 mg/L即认为检测阳性,否则为阴性。PCT联合hs-CRP检测判定标准:两项指标任一项为阳性即认为联合检测阳性,均为阴性则为联合检测阴性。
1.4 统计学处理 采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验,三组间比较采用F检验。计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 各组一般资料比较 对照组平均年龄(27.4±3.6)岁,平均孕周(36.6±1.4)周。GBS组平均年龄(28.0±4.1)岁,平均孕周(36.5±2.0)周。其中GBS带菌组平均年龄(27.9±3.8)岁,平均孕周(36.0±1.8)周;GBS亚临床感染组平均年龄(28.1±3.5)岁,平均孕周(36.8±1.9)周;绒毛膜羊膜炎组平均年龄(28.2±3.6)岁,平均孕周(36.1±1.5)周。对照组与GBS组、GBS各亚组年龄、孕周比较,差异均无统计学意义(P>0.05),具有可比性。
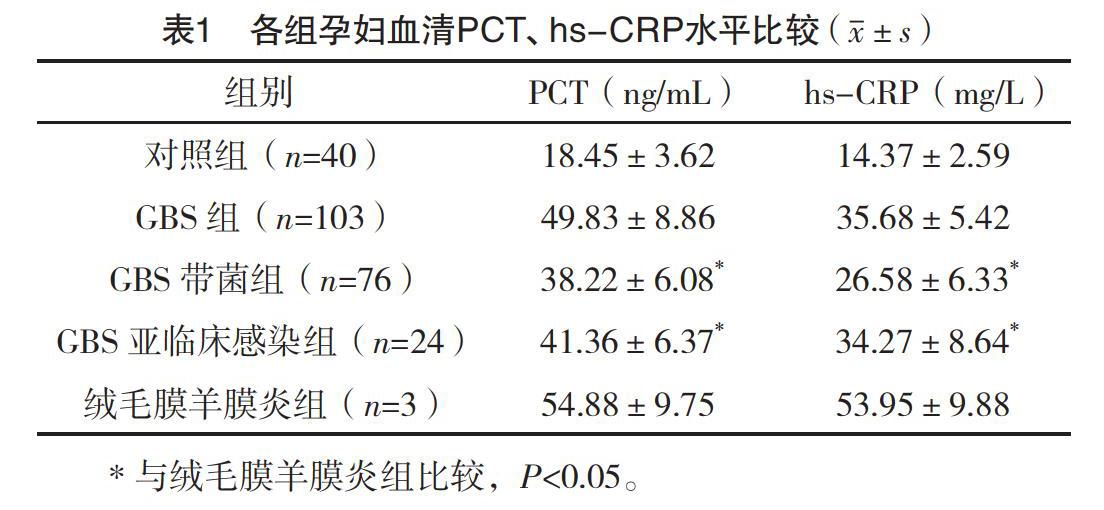
2.2 各组孕妇血清PCT、hs-CRP水平比較 GBS组孕妇PCT、hs-CRP水平均明显高于对照组,差异均有统计学意义(t=38.210 0、22.540 0,P=0.000 1、0.000 1)。GBS带菌组、GBS亚临床感染组、绒毛膜羊膜炎组PCT、hs-CRP水平比较,差异均有统计学意义(F=47.360 0、39.260 0,P=0.000 1、0.000 1)。绒毛膜羊膜炎组PCT、hs-CRP水平均高于GBS带菌组和GBS亚临床感染组,差异均有统计学意义(P<0.05)。见表1。
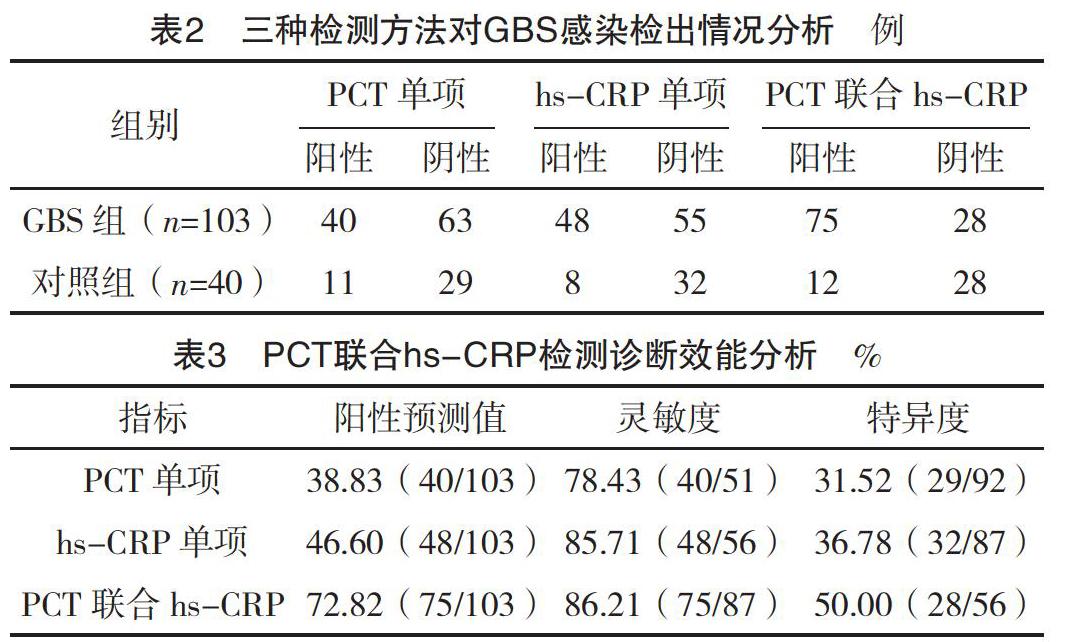
2.3 三种检测方法对GBS感染检出情况分析 PCT联合hs-CRP检测在GBS组和对照组中的阳性检出例数均高于PCT单项、hs-CRP单项阳性检出例数,见表2。
2.4 PCT联合hs-CRP检测诊断效能分析 PCT联合hs-CRP检测诊断GBS感染的阳性预测值、灵敏度、特异度均高于各单项检测方法,见表3。
3 讨论
GBS是一种革兰阳性链球菌,因最先从患有乳腺炎的牛中分离而得名为无乳链球菌,随后在各国孕妇及新生儿中分离得到,该菌可引起母体宫内感染,并通过胎膜传播导致新生儿早发和晚发型感染[5]。GBS也被发现存在于各种畜牧、水产鱼类流行病中,能够导致人和动物败血症、脑膜炎等感染性疾病,且具有较高致死率,故受到各界研究学者广泛关注[6]。现有研究表明,GBS是孕妇围生期重要致病菌,一般存在于消化道、泌尿道中,通过宫颈等上行感染至胎膜,并以产物细菌蛋白水解酶直接侵袭作用和炎症细胞吞噬作用引起胎膜张力降低、弹性变差,进而引发胎膜早破[7]。妊娠晚期孕妇感染GBS后释放大量前列腺素、磷酸酯酶A2、细胞因子,其可刺激宫缩而早产[8]。胎膜早破后GBS进一步侵袭宫腔,即引起胎盘和羊水感染,妊娠结局不良率由此升高。目前,临床对于GBS检测阳性并且有产兆或临产孕妇主要采用抗生素治疗,但尚无可明确预防诊治GBS针对性指南,对于抗生素使用最佳时机仍不统一[9]。因此,探索可以快速、准确反映GBS感染状态的可靠指标是关键。
PCT是诊断及监控细菌感染性疾病的理想指标,由116个氨基酸组成,主要反映全身炎症反应的活跃程度,当严重细菌、真菌、寄生虫感染以及脓毒症和多脏器功能衰竭时人血浆中PCT水平显著升高,但自身免疫、过敏和病毒感染时不会升高[10]。健康人血清PCT水平极低,其含量变化与感染严重程度呈明显正相关,故临床作为炎症反应重要预测因子。GBS阳性的妊娠晚期孕妇受病原微生物入侵影响,可产生不同程度的全身炎症反应,因此血清PCT水平也有所升高。本研究数据显示GBS组孕妇PCT水平高于對照组,GBS组各亚组中又以绒毛膜羊膜炎者PCT水平最高,GBS带菌者水平最低,证实GBS阳性孕妇发生全身炎症反应,且血清PCT水平随感染程度加重而呈明显升高趋势。这一结果在一定程度上可提示监测血清PCT水平变化能够预测妊娠晚期孕妇GBS感染状态。
hs-CRP是存在于血浆、关节液、心包液等多种体液中的一种急性时相糖蛋白,也是由肝脏合成的一种全身性炎症反应急性期非特异性标志物,有较高的敏感性,临床指导作用主要表现在心血管疾病、新生儿细菌感染和肾移植等方面[11]。正常情况下人体hs-CRP含量很少,一旦机体发生损伤或炎症反应,6~12 h内hs-CRP水平即开始上升,24~48 h达到峰值[12]。当损伤或炎症反应恢复正常时hs-CRP水平也降至正常水平,因此hs-CRP对于感染性疾病有较高的敏感性[13]。本研究中GBS组妊娠晚期孕妇hs-CRP水平明显高于对照组正常孕妇,差异有统计学意义(P<0.05),主要是由于细菌性感染疾病早期hs-CRP水平即表现为明显增高,但该指标并不能对感染源做出准确判断[14];而PCT半衰期相对较长,病原微生物侵袭时受细胞因子或内毒素影响,其分解过程受到抑制,2 h开始增高,6~12 h较正常水平明显更高,24 h才达到高峰[15]。鉴于此,将hs-CRP作为辅助指标可弥补血清PCT检测的不足之处,两者联合检测对妊娠晚期GBS感染诊断灵敏度、特异性均有效提高,并且联合检测诊断效能优于血清PCT和hs-CRP单项诊断。钱碧霞等[16]的相关研究发现,围生期孕妇GBS感染、宫内感染、足月胎膜早破及不良新生儿发生率随着血清PCT水平升高而增加,证实围生期孕妇PCT水平升高则GBS感染和不良妊娠结局风险加大,其研究结果与本文有一定相似之处。
综上所述,妊娠晚期GBS感染孕妇血清PCT、hs-CRP水平均显著升高,联合检测PCT与hs-CRP对预测宫内感染阳性预测值、灵敏度、特异度均较好,有重要诊断价值和临床指导意义。
参考文献
[1]叶知昀,梁辉标,许群,等.妊娠晚期女性B族链球菌携带情况及对母婴妊娠结局的影响[J].中华全科医学,2019,17(8):1344-1346,1359.
[2]周蕾,盛明燕,吴怀,等.胎膜早破孕妇B族链球菌与支原体和衣原体感染状况对妊娠结局的影响[J].中华医院感染学杂志,2019,1(9):1408-1411.
[3] Wayal S, Reid D, Blomquist P B,et al.The Acceptability and Feasibility of Implementing a Bio-Behavioral Enhanced Surveillance Tool for Sexually Transmitted Infections in England: Mixed-Methods Study[J].JMIR Public Health Surveill,2018,4(2):e52.
[4]赵丽娟,李合欣,高爱梅,等.孕妇生殖道B族链球菌定植及分娩期抗生素干预对妊娠结局的影响[J].中国药物与临床,2019,19(12):2012-2014.
[5] Kotzky K,Allen J E,Robinson L R,et al.Depressive Symptoms and Care Demands Among Primary Caregivers of Young Children with Evidence of Congenital Zika Virus Infection in Brazil[J].J Dev Behav Pediatr,2019,40(5):344-353.
[6]吴丽娟,王飞玲,邹建话,等.妊娠晚期B族链球菌筛查对妊娠结局的影响[J].中华妇产科杂志,2019,54(3):154-159.
[7]臧玉琴,王辰,田文艳,等.B族链球菌感染致不良妊娠结局机制的研究进展[J].中华微生物学和免疫学杂志,2018,38(9):716.
[8] Mahendra M,Jayaraj B S,Lokesh K S,et al.Antibiotic Prescription, Organisms and its Resistance Pattern in Patients Admitted to Respiratory ICU with Respiratory Infection in Mysuru[J].Indian Journal of Critical Care Medicine,2018,22(4):223.
[9]羅力冰,周镇邦,劳锦辉,等.孕晚期B族链球菌筛查及分娩期预防性抗生素治疗效果的临床分析[J].中华围产医学杂志,2018,21(8):537-540.
[10]刘丽疆,郭宇芳.血清降钙素原水平对血流感染患者病原菌的诊断价值[J].基因组学与应用生物学,2017,36(4):1331-1335.
[11]梁结玲,罗标,钟晓红,等.联合检测血清淀粉样蛋白A(SAA)和超敏C-反应蛋白(hs-CRP)水平在小儿支原体感染早期鉴别诊断中的价值[J].吉林医学,2019,40(6):1262-1264.
[12]于金艳.超敏C反应蛋白联合血常规检测诊断小儿细菌感染性疾病的临床价值分析[J].中国现代药物应用,2019,13(15):69-70.
[13]叶加建,李丽丽,吴定昌.降钙素原、超敏C-反应蛋白和白细胞介素6对导管相关血流感染早期诊断的价值分析[J].吉林医学,2019,40(6):1190-1192.
[14]蒋丽.妊娠晚期孕妇GBS带菌状况对妊娠结局及其新生儿预后的影响[J].中国医学创新,2019,16(13):35-38.
[15]夏莹,王颖,何怀武,等.白细胞、降钙素原和超敏C反应蛋白在超高龄重症患者血流感染的诊断预测价值[J].中华医学杂志,2019,99(5):365-369.
[16]钱碧霞,刘姣,陈颖,等.围产期孕妇血清降钙素原与B族链球菌感染及妊娠结局的关系[J].中国卫生检验杂志,2019,29(9):1083-1085,1091.
(收稿日期:2020-03-26) (本文编辑:姬思雨)

