含糖透析液对非糖尿病维持性 血液透析患者血糖血压影响及其机制研究
孙 蕾,王雅楠,刘金凤,贾文莉,邓 娜*
(徐州市中心医院血液净化中心,江苏 徐州 221009)
维持性血液透析(Maintenance hemodialysis,MHD)是终末期肾病患者维持生命的主要方式之一,维持性血液透析过程中出现的透析相关低血压及高血压,是透析过程中常见的并发症,且常导致透析治疗不能够正常进行,影响透析的充分性。因此,有效控制维持性血液透析患者血液透析的血压稳定性尤为重要。有研究表明,含糖透析液可降低糖尿病维持性血液透析患者高血压及低血压的发生率,但含糖透析液对非糖尿病维持性血液患者血压的影响研究较少[1]。本研究通过对非糖尿病维持性血液透析患者,应用含糖和无糖透析液透析时血糖、血压及儿茶酚胺的比较分析,了解此类患者使用含糖透析液透析时,是否能改善其血糖血压的变化,降低透析并发症,从而提高透析效果。现将结果报道如下。
1 资料与方法
1.1 一般资料
2018年1月~7月在我院血液净化中心进行维持性血液透析且为非糖尿病患者60例。其中男24人,女36人,平均年龄为45.4±8.14岁,平均透析龄为5.2±2.57年。
纳入标准:(1)徐州市中心医院血液净化中心的成人MHD患者,每周透析3次,每次4 h,血流量200~250 ml/min,透析液流量500 ml/min,均使用全身肝素化透析;(2)年龄18~70岁,透析龄≥3月;(3)脱水量不大于干体重5%;(4)透析前1 h进食,透析中不进食;(5)已签署知情同意书。排除标准:(1)已合并严重尿毒症并发症,糖尿病、自身免疫病、慢性感染、肿瘤、严重肝功能不全、严重营养不良;(2)拒绝签署知情同意书。
1.2 研究方法
60例患者采用自身对照的方法,在入组前均常规使用无糖透析液透析3次,再使用含糖透析液透析3次,观察周期2周。,透析液均采用天津泰士康医疗科技有限公司生产的无糖碳酸氢盐透析液,其成分为钠离子138 mmol/L、钾离子2.0 mmol/L、钙离子1.5 mmol/L、氯离子109 mmol/L、碳酸氢根离子31.5 mmol/L。含糖透析液葡萄糖浓度11.0 mmol/L,其余成分同无糖透析液。入组的所有患者均采用费森尤斯4008B型透析机和聚砜膜中空纤维透析器,膜面积为1.6m2。
1.3 观察指标,
1.3.1 血糖
两组患者分别于透析前(0h)、透析中(2h)、透析后(4h)使用快速血糖仪测定血糖浓度。并密切观察低血糖的发生及相应症状,低血糖标准≤3.0 mmol/L。统一采血方法:设置超滤速度为0,然后减慢血流速度至50 ml/min维持10 s,停止血泵,于20 s内从动脉端抽取血标本。
1.3.2 血压
测量患者透析前(0 h)、透析中(2 h)、透析后(4 h)的舒张压和收缩压。计算血压下降最大值,计算公式:透析中血压下降的最大值=透析过程中收缩压平均值-透前收缩压,并记录患者高血压、低血压症状。
1.3.3 儿茶酚胺
分别于透析前(0 h)、透析中(2 h)、透析后(4 h)抽取血浆样本。查多巴胺,去甲肾上腺素、肾上腺素浓度。采样方法同血糖采样。
1.4 统计学方法
采用SPSS 25.0对数据进行统计学处理,计量资料采用均数、标准差进行描述,采用配对t检验进行组间比较。P<0.05,具有统计学意义。
2 结 果
2.1 含糖透析液对非糖尿病维持性血液透析患者血糖的影响
无糖透析液组透后血糖比透前血糖下降较多,而含糖透析液组透析前、中、后的血糖值较稳定。差异无统计学意义(P>0.05)。见表1。

表1 含糖透析液对非糖尿病维持性血液透析患者血糖的影响
2.2 含糖透析液对非糖尿病维持性血液透析患者血压的影响
研究结果表明,无糖透析液组中出现透析内低血压4人次,透析相关高血压3人次,而含糖透析液组均未出现低血压和高血压症状。含糖透析液组的收缩压和舒张压在透析过程中均大于无糖透析液组,但无糖透析液和含糖透析液在透析过程中的血糖及 血压差异无统计学意义(P>0.05)。见表2。
表2 两组透析过程中血糖及血压的比较(±s)
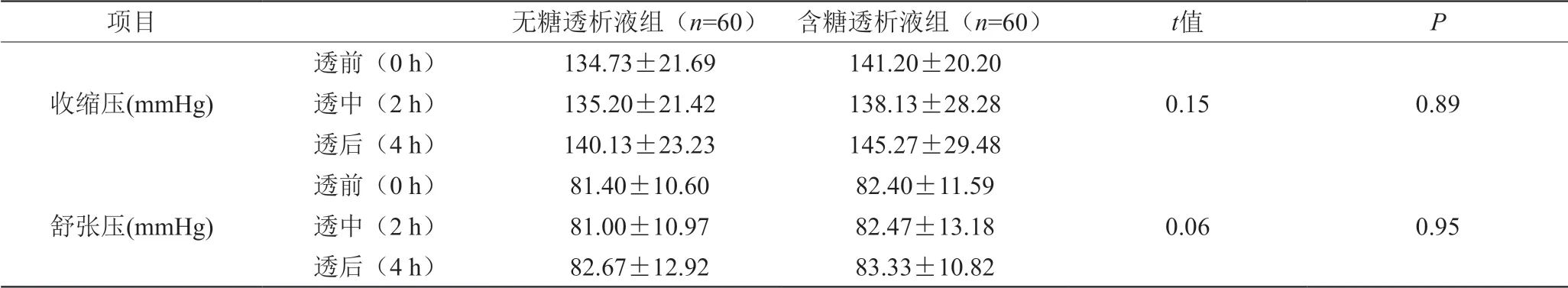
表2 两组透析过程中血糖及血压的比较(±s)
项目 无糖透析液组(n=60) 含糖透析液组(n=60) t值 P透前(0 h) 134.73±21.69 141.20±20.20收缩压(mmHg)透中(2 h) 135.20±21.42 138.13±28.28透后(4 h) 140.13±23.23 145.27±29.48 0.15 0.89透前(0 h) 81.40±10.60 82.40±11.59舒张压(mmHg)透中(2 h) 81.00±10.97 82.47±13.18透后(4 h) 82.67±12.92 83.33±10.82 0.06 0.95
2.3 含糖透析液对非糖尿病维持性血液透析患者儿茶酚胺的影响
研究结果表明,除了透后(4 h)时含糖透析液组的多巴胺含量大于无糖透析液组,含糖透析液组的所有指标在整个透析过程中均低于无糖透析液组,但差异无统计学意义(P>0.05)。其中两组透后与透中的去甲肾上腺素差值(P<0.01)和肾上腺素差值(P<0.05)具有显著差异。见表3。
表3 两组透析过程中儿茶酚胺的比较(±s)
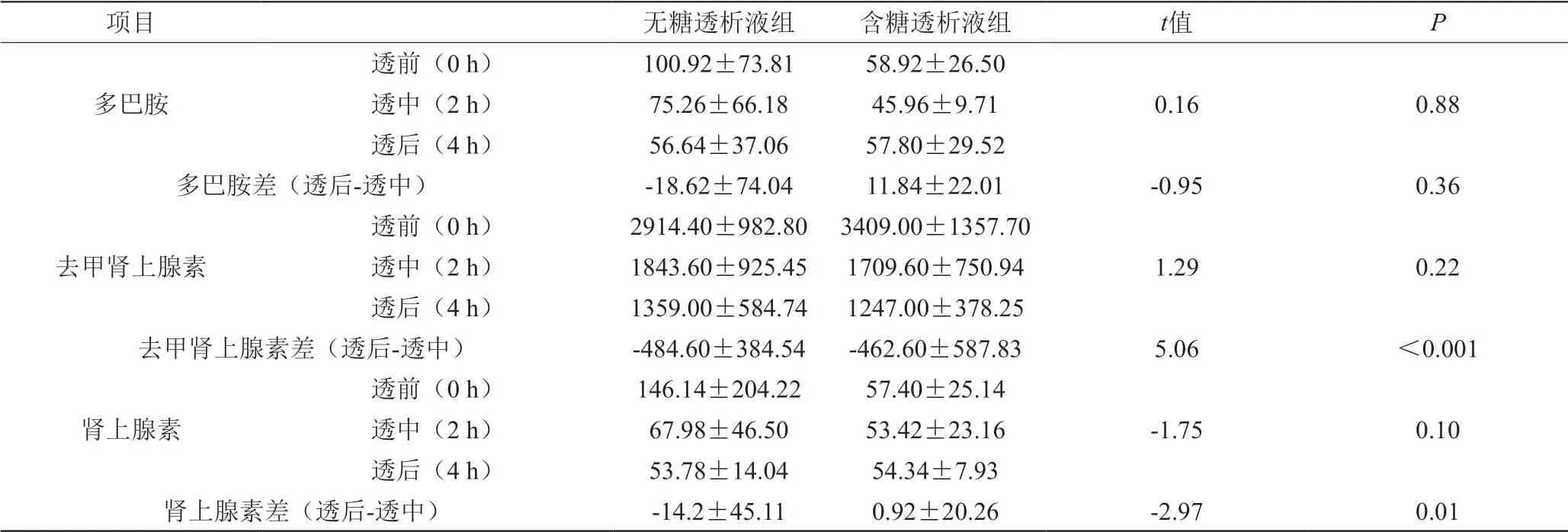
表3 两组透析过程中儿茶酚胺的比较(±s)
项目 无糖透析液组 含糖透析液组 t值 P透前(0 h) 100.92±73.81 58.92±26.50多巴胺 透中(2 h) 75.26±66.18 45.96±9.71透后(4 h) 56.64±37.06 57.80±29.52多巴胺差(透后-透中) -18.62±74.04 11.84±22.01 -0.95 0.36 0.16 0.88透前(0 h) 2914.40±982.80 3409.00±1357.70去甲肾上腺素 透中(2 h) 1843.60±925.45 1709.60±750.94透后(4 h) 1359.00±584.74 1247.00±378.25去甲肾上腺素差(透后-透中) -484.60±384.54 -462.60±587.83 5.06 <0.001 1.29 0.22透前(0 h) 146.14±204.22 57.40±25.14肾上腺素 透中(2 h) 67.98±46.50 53.42±23.16透后(4 h) 53.78±14.04 54.34±7.93肾上腺素差(透后-透中) -14.2±45.11 0.92±20.26 -2.97 0.01-1.75 0.10
3 讨 论
MHD患者进行血液透析过程中发生血压变异的概率很高,并且由于在血液透析过程中出现的血压大幅度波动会直接影响血液透析的正常进行,甚至迫使治疗提前结束,从而导致透析不充分、治疗效果差等不良影响[2]。含糖透析液对于透析患者的益处已有相关研究和报道[3-5]。已有的研究表明,含糖透析液可以有效预防急性低血压、高血压、高血糖期间血压波动[1,6]。透析液中的葡萄糖可以减少透析中葡萄糖的丢失,提供能量,减少脂质和氨基酸释放,减轻透析患者的营养和代谢紊乱,更有效地为中枢神经系统提供能量[7]。
本研究结果显示,在应用含糖透析液后,非糖尿病MHD患者的平均收缩压和平均舒张压出现升高,但差异无统计学意义,这可能是由于样本量较少导致。而在张桂芝[8]等人的研究中,含糖透析液会使非糖尿病透析相关低血压患者的收缩压显著升高(P<0.01)以及舒张下显著降低(P<0.01),从而减少透析相关低血压的发生,并且能够延迟低血压的发生。不仅是低血压,使用含糖透析液可以降低交感神经活性,改善透析中的高血压[9]。但值得注意的是,不同浓度的含糖透析液对患者的自助神经影响并不相同[10],其机制仍需进一步研究。
健康人可以通过反射介导的交感神经系统来使血压下降,而在MHD患者中,这种代偿现象可能是被损害的[11]。MHD患者由于长期接受血液透析治疗,可能导致其多方面的失衡,包括:其细胞外液潴留容量负荷增加、肾素-血管紧张素-醛固酮(Reninangiotensin-aldosterone System,RAAS)的活性异常增高、交感神经系统过度兴奋以及血管活性物质分泌过多等[11]。特别是RAAS活性增强,血管紧张素通过收缩血管和激活中枢和动脉交感神经,从而增加外周血管阻力,导致血压升高[12]。而交感神经活动的增强则显示去甲肾上腺素和肾上腺素的高水平表达,可能是透析相关性高血压的发病机制之一。本研究支持了这一观点,相对于无糖透析液组,含糖透析液组的肾上腺素差和去甲肾上腺素差均出现显著降低(P<0.05)。即在透析液中加入葡萄糖时,患者体内释放的胰岛素引起血管扩张,降低透析病人的收缩压与舒张压,抑制交感神经过度兴奋,从而降低患者血压。
因此使用含糖透析液使用含糖透析液不引起交感神经的过度激活,可以同时降低透析过程中高血压与低血压的发生风险,且血浆中儿茶酚胺水平的升高可能导致透析相关性高血压。含糖透析液透析能使血压更平稳,血液透析患者使用含糖透析液可能有益。但由于透析相关性高血压发生的影响因素较复杂,其机制仍需进一步研究。

