颅脑损伤患者入院凝血指标与患者伤情的相关性分析
王昆鹏, 杨 婕 , 呼铁民, 孟 杰, 闫丽娜, 于 淼
(承德医学院附属医院, 河北 承德 067000)
机体的止血与血栓机制是重要的身体防御机制,并保持着出凝血的动态平衡。颅脑外伤后,干扰凝血系统、纤溶系统和补体系统,脑组织释放大量凝血酶原激酶入血,从而干扰凝血过程,导致凝血功能障碍[1]。凝血过程的启动可加速脑血管微小血栓形成,造成脑供血不足甚至外伤性脑梗死,影响患者的神经功能。同时,过度的高凝状态可使体内凝血因子的消耗过量,容易继发脑内再次出血,严重增加患者的病死率。本研究总结87例入住于神经外科的颅脑损伤患者的病例资料,分析患者入院时凝血功能与病情严重程度的关系,现将结果汇报如下。
1 资料与方法
1.1研究对象:本课题以2017年10月至2018年10月入住于我院神经外科的87例颅脑损伤患者为研究对象。其中男68例(78.2%),女19例(21.8%),年龄27~78岁,平均年龄为(52.83±12.92)岁。致伤原因包括车祸伤62例(71.3%),高处坠落伤4例(4.6%),自行摔伤6例(6.9%),暴力伤12例(13.8%),落石砸伤3例(3.4%)。主要诊断为脑挫裂伤49例(56.3%),蛛网膜下腔出血6例(6.9%),颅骨骨折13例(14.9%),弥漫性轴索损伤5例(5.7%),脑干损伤2例(2.3%),硬膜下血肿12例(13.9%)。
1.2纳入及排除标准:纳入标准:年龄18~80岁;患者由于头外伤入院,完善头颅CT或MRI检查,诊断明确;患者临床资料齐全;定期复诊,出院后能够通过门诊、住院及电话随诊等方式与患者或家属取得联系,获知患者近况的病例。排除标准:患者为多发伤入院,且主要受伤部位非头部;未能配合治疗自动离院,或转至他院等,使患者预后无法获知者;出院后,不能按时复诊,不能与患者取得联系的患者;合并严重的高血压、冠心病、糖尿病、恶性肿瘤、慢性阻塞性肺疾病的患者。
1.3研究指标分析颅脑外伤患者的入院后格拉斯哥昏迷评分(Glasgow Coma Scale,GCS)与凝血酶原时间(prothrombin time,PT)、凝血酶时间(thrombin time,TT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,FIB)、血小板计数(platelet,PLT)、D-二聚体(D-Dimer,D-D)、白蛋白(albumin,ALB)、血糖(glucose,GLU)的相关关系。
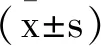
2 结 果
2.1一般资料:研究对象87例中,其中年龄≥65岁者17例,<65岁者70例;GCS评分≤8分24例(27.6%),9~12分的17例(19.5%),≥13分46例(52.9%);中线移位≥5mm者32例(36.7%);瞳孔散大者7例(8.1%)。
2.2双变量相关分析结果:Person相关分析结果显示:入院时GCS与血PT、APTT、FIB、D-D、ALB、GLU值有直线相关关系;相关系数r的绝对值越大则两变量的相关关系越强,经分析,与GCS相关强度由大到小依次为D-D、PT、FIB、GLU、APTT和ALB。住院费用与入院时GCS、血PT、APTT、D-D、ALB值和住院天数有直线相关关系,即入院时GCS值越低,血PT、APTT、D-D越高、ALB值越低,则住院费用就越高。患者住院天数与入院时GCS、血PT、APTT、PLT、D-D、ALB值及住院费用有直线相关关系,即入院时GCS值越低,血PT、APTT、D-D越高、PLT和ALB值越低,则住院费用就越高,见表1。

表1 各变量值之间的双变量相关关系
2.3多元线性回归方程结果:首先,以GCS为因变量,以未纳入凝血指标的ALB、GLU为自变量建立多元线性回归方程,用复相关系数(R)和决定系数(R2)来评价,结果示R=0.360,R2=0.130,说明因变量GCS能被自变量(ALB、GLU)解释占13%,其它因素及偶然因素的原因占87%,经F检验,F=6.249,P=0.003<0.01,所拟合的多元线性回归方程有统计学意义。其次,以GCS为因变量,选择与GCS有显著相关性的包括凝血指标在内的血PT、APTT、FIB、D-D、ALB、GLU值为自变量,建立多元线性回归方程,经逐步拟合,有三个自变量纳入方程,即“最优”方程为Y=23.077-0.246 D-D-0.700 PT-0.233 GLU,说明GCS与D-D、PT、GLU有线性回归关系,R=0.836,R2=0.615;说明因变量GCS能被自变量(D-D、PT、GLU)解释占61.5%,其它因素及偶然因素的原因占38.5%;经F检验,F=29.350,P=0.000<0.01,所拟合的多元线性回归方程有统计学意义。
2.4GCS与血D-D、PT、GLU 值的ROC曲线分析结果:以GCS为状态变量,参照临床诊疗指南(2012版)神经外科学分册[2],将GCS评分≤8分者划分为伤情较重者,以D-D、PT、GLU为检验变量绘制ROC曲线图,根据确定的ROC曲线临界点结果,得出D-D灵敏度和特异度之和最大的截断点对应的界值为4.58,灵敏度为73.4%,特异度为91.3%,说明:当患者入院时的血D-D值≥4.58ug/ml时,提示患者伤情较重;PT灵敏度和特异度之和最大的截断点对应的界值为13.55,灵敏度为65.2%,特异度为75%,说明:当患者入院时的血PT值≥13.55s时,提示患者伤情较重;GLU灵敏度和特异度之和最大的截断点对应的界值为8.29,灵敏度为60.9%,特异度为85.9%,说明:当患者入院时的血GLU值≥8.29mmol/L时,提示患者伤情较重,见表2,图1、2、3。

表2 ROC曲线结果

图1 D-D预测入院GCS值ROC曲线图

图2 PT预测入院GCS值ROC曲线图

图3 GLU预测入院GCS值ROC曲线图

图4 D-D、PT、GLU单项诊断与联合诊断ROC曲线图
3 讨 论
机体在正常生理情况下,循环系统中的血液保持着凝血与纤溶系统相对平衡的状态,一方面,机体纤维蛋白溶解系统对保持血管壁的正常通透性,避免血液在血管内凝固,以及对创伤组织的修复起到重要作用;另一方面,当机体受到创伤时,机体启动凝血系统,以达到止血的目的[3]。颅脑损伤后,机体的凝血系统和纤溶系统均被激活,高凝状态发生比纤溶亢进快,但纤溶亢进比高凝状态持续时间长,容易造成继发性出血而加重病情。因此,了解颅脑损伤后机体的出凝血机制,对判断患者病情、监测患者预后具有重要意义。颅脑损伤后凝血功能异常机制可能与创伤后脑组织中大量凝血因子、组织因子释放入血而激活外源性凝血系统,脑血管内皮细胞损伤消耗大量凝血因子使机体处于低凝状态有关,患者血PT、APTT延长,同时在纤溶酶及凝血酶作用下,血液中的纤维蛋白大量溶解,生成D-D,使血液中D-D水平大幅度升高,并且颅脑损伤程度越重,患者凝血功能受损越严重[4]。Folkerson LE等[5]研究发现:创伤性颅脑损伤后,40%~76%的患者存在凝血功能异常。凝血异常的发生率与损伤程度有关,黄俊强等[6]研究结果表明,伤后GCS为9~12分者凝血异常发生率为54.4%,GCS为6~8分的发生率87.0%、GCS为3~5分的发生率93.3%。本研究应用入院时GCS评分并结合临床症状来评价患者的脑损伤严重程度,将GCS评分≤8分者判定为重型颅脑损伤。赵建斓等[7]研究认为,ALT<100×109L-1、国际标准化比值>1.25、PT>14s、APTT>36s、D-D>5mg/L和纤维蛋白原<1.5g/L均为颅脑损伤严重程度的影响因素。赵呈进等[8]研究表明,D-D参与颅脑外伤后的凝血级联反应,增加进展性出血性损伤的发生率,加剧继发性脑损伤;并且患者入院时D-D升高程度与颅脑损伤程度呈正相关。袁丁等[9]的研究结论认为,颅脑损伤后D-D的异常反映出纤维蛋白溶解系统异常变化,颅脑损伤的严重程度与D-D的异常有明显相关性。脑损伤后引起交感神经兴奋,下丘脑-垂体-肾上腺皮质轴系统被激活,在儿茶酚胺、胰高血糖素、皮质醇等协同作用下刺激肝糖原迅速分解,代谢亢进,血糖升高。
GCS评分是评价患者伤情的主要指标之一,本研究双变量相关分析结果示入院后GCS评分与住院天数和住院费用均有很强的负相关性;患者入院后的血PT、APTT、D-D值与住院天数和费用均存在正相关,与GCS呈负相关,也就是说,发生凝血功能异常的患者比无凝血功能异常的患者病情恢复慢、住院时间长,与张青德等[10]的研究结果一致。本研究应用相关指标建立多元线性回归方程,经逐步拟合,结果示患者入院后的GCS与D-D、PT和GLU有线性回归关系,说明血D-D、PT和GLU对患者入院病情严重程度的有影响,由多元线性回归方程中标准化回归系数看出,对伤后病情影响大小的顺序依次为血PT、D-D、GLU值,其中血PT值对伤情的作用最大。同时,纳入凝血指标后的多元线性回归方程的拟合优度要明显优于未纳入凝血指标的方程。ROC曲线结果提示,PT≥13.55s、D-D值≥4.58、GLU值≥8.29mmol/L均对患者病情有预测作用;三个指标相比较而言,血D-D值的ROC曲线下面积、灵敏度和特异度均较其它两个指标高,可以认为,血PT、D-D、GLU这三个数值在颅脑损伤患者的伤情判断中均有预测作用,但是血D-D的预测效果最好。本研究结果示,三个自变量的灵敏度较低,在实际应用中,我们可以将多项指标相结合,应用SPSS软件做血D-D、PT、GLU的联合诊断,得出ROC曲线下面积为0.885,标准误为0.041,95%CI为(0.805~0.964),ROC曲线下面积、灵敏度与特异度均明显大于单项指标的诊断,见图4。在临床工作中,我们也可以尽量增加样本含量,以提高实验结果的准确性。
综上所述,在颅脑损伤患者的伤情判断中,我们可以应用血浆中PT、D-D值以及应激性高血糖的程度与影像学结果相结合,以便更为准确、快速地判断患者病情严重程度,及时给予干预处理,并且关注凝血指标的变化,在临床颅脑损伤的救治中具有较高的应用价值。

