妊娠期肝内胆汁淤积症的妊娠结局分析
刘静静,高 歌,代梦佳,Dilfuza Karaeva,王志梅
新疆医科大学第一附属医院,乌鲁木齐 830054
妊娠期肝内胆汁淤积症(ICP)是最常见的妊娠期特异性肝病。临床表现以皮肤瘙痒、生化检测以胆汁酸升高,病程上以临床表现及生化异常在产后迅速消失或恢复为特征。虽然ICP常见于妊娠中晚期,但也可能在妊娠早期出现。ICP的发病具有复发性、家族聚集性、种族及地区差异性大等特点[1]。妊娠期高血压疾病(HDP)病情隐匿,发展迅速,尤其是子痫前期(PE)是全球孕产妇和围产期发病率/死亡率的主要原因,影响2~8%的妊娠。妊娠期糖尿病(GDM)也是妊娠期常见的并发症,常引起产后出血、胎肺发育延迟、巨大儿,严重危害母婴健康。妊娠期高血压疾病(HDP)、妊娠期糖尿病(GDM)和妊娠期肝内胆汁淤积症(ICP)是相互独立的妊娠期并发症,都会引起围产期的不良妊娠结局,但相互之间的影响尚不清楚,本文旨在讨论ICP并发HDP及GDM的妊娠结局。
1 资料与方法
1.1 临床资料
选取新疆医科大学第一附属医院近两年住院分娩的105例ICP患者为观察组,同期正常妊娠分娩的健康孕妇157例为对照组。根据患者的临床症状以及诊断标准将观察组患者分为4组,单纯妊娠期肝内胆汁淤积症患者69例(单纯ICP组),妊娠期肝内胆汁淤积症合并妊娠期高血压疾病者20例(HDP+ICP组),妊娠期肝内胆汁淤积症合并妊娠期糖尿病16例(GDM+ICP组)。分别记录患者的年龄、孕次、产次、分娩方式、分娩孕周、新生儿出出生体重和新生儿宫内窘迫、早产、羊水污染、死胎等不良结局,进行比较分析。
1.2 纳入及排除标准
ICP诊断标准参考中华医学会妇产科分会产科组制定的指南,孕妇TBA(总胆汁酸水平≥10μmol/L)升高,伴其他原因无法解释的皮肤瘙痒和肝功能异常,瘙痒产后迅速消失,肝功能6周内回复正常,排除其他肝脏疾病。所选取孕产妇均为单胎妊娠,妊娠期无其他引起肝功能异常的原因:病毒性或自身免疫性肝炎、妊娠期急性脂肪肝、原发性胆汁性肝硬化、溶血、肝酶升高、低血小板等肝脏影像学异常。孕期未定期产检,未遵医嘱行治疗及定期复查者,试验数据不完整者排除。
1.3 观察指标
一般情况:分娩时的年龄,孕次,产次,产前体质指数(BMI)。围产期并发症:羊水污染II°以上、产后出血以及分娩方式。围产儿结局:早产、新生儿体重、新生儿窒息、死胎。新生儿窒息:Apgar评分≤7分。
1.4 统计学方法
本研究应用SPSS 20.0统计软件进行分析获得结果数据,统计资料采用均数±标准差指标进行数值变量的描述,对分类变量报告各分类频次及比例。连续性变量根据正态性及方差齐性的情况选用t检验;二分类变量及无序多分类变量采用χ2检验。多因素分析采用非条件Logistic回归,计算比值比(Odds Ratio,OR)及相应的95%置信区间(Confidence Interval,CI)。选取检验水准为0.05,当P<0.05时为差异有统计学意义。
2 结果
2.1 两组孕妇一般情况及妊娠结局的比较
两组孕妇年龄、孕次、产次及产期BMI比较无明显差异(见表1)。两组比较,观察组的宫内窘迫、胎膜早破、早产、新生儿窒息、死胎、羊水污染、剖宫产的发生率以及出血量均高于对照组,差异显著,有统计学意义。观察组的新生儿出生体重低于对照组,差异有统计学意义。
表1 观察组和对照组一般情况比较(±s)

表1 观察组和对照组一般情况比较(±s)
组别观察组(n=105)对照组(n=157)tP年龄(岁)30.06±3.19 29.96±3.84 0.224 0.832孕次(次)2.17±1.35 2.07±1.07 0.647 0.519产次(次)0.36±0.65 0.36±0.48 0.074 0.941产前BMI 27.16±4.64 26.32±4.53 1.463 0.145
2.2 ICP组间一般情况及妊娠结局比较
观察组内各组孕妇分娩结局比较:HDP+ICP组与单纯ICP组相比,分娩孕周较早,差异有统计学意义,其余各项指标均无明显差异。GDM+ICP组与单纯ICP组相比,剖宫产率较高,差异有统计学意义,其余各项指标均无明显差异。HDP+ICP组的分娩孕周较GDM+ICP组早,差异有统计学意义,其余各项指标均无明显差异。表4观察组内各组新生儿结局比较:HDP+ICP组与单纯ICP组相比,早产、宫内窘迫、死胎、新生儿窒息的发生率均高于单纯ICP组,出生体重低于单纯ICP组,差异有统计学意义。GDM+ICP组与单纯ICP组相比,新生儿各项指标均无明显差异。与GDM+ICP组比,HDP+ICP组的早产、宫内窘迫、新生儿窒息的发生率均较高,差异有统计学意义,见表2-4。

表2 观察组和对照组妊娠结局比较 例(%)
2.3 发生不良妊娠结局的多因素logistic回归分析
经多因素logistic回归分析,发病孕周小于34周、胆汁酸大于等于40μmol/L、合并HDP及GDM是ICP发生不良妊娠结局的的危险因素,见表5。
3 讨论
妊娠期肝内胆汁淤积(ICP)、妊娠期高血压病病(HDP)、妊娠期糖尿病(GDM)是重要的妊娠并发症。它们可危害孕产妇和胎儿的短期和长期健康,近年来这些并发症的发生率特别高,已成为世界性的公共卫生问题。

表3 观察组内各组孕妇分娩结局比较

表4 观察组内各组新生儿结局比较
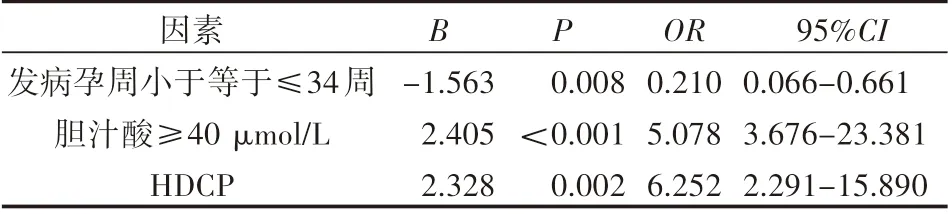
表5 发生不良妊娠结局的多因素logistic回归分析
妊娠期肝内胆汁淤积症对孕妇的风险很小,因为症状和生化异常通常在分娩后可以恢复正常,但ICP增加了围产儿不良结局的风险。已知妊娠肝内胆汁淤积症与多个不良妊娠结局相关,包括早产(医源性和自发性)风险增加、羊水污染、新生儿呼吸窘迫综合征和突发的胎死宫内[1]。随着胆汁酸水平的升高,不良妊娠结局的风险也随之增加。本研究中,ICP患者宫内窘迫、胎膜早破、早产、新生儿窒息、死胎、羊水污染、剖宫产的发生率较高,与既往的研究结果一致[2-4]。出血量较观察组多,有统计学意义,但出血量均未达产后出血的诊断标准,并无实际的临床意义。
HDP+ICP组的分娩孕周是34周+,单纯ICP组和ICP+GDM的分娩孕周是37周加。HDP+ICP组的早产、宫内窘迫、死胎、新生儿窒息的发生率均较高,出生体重较低。合并妊娠期高血压疾病的20例患者均有不同程度的不良结局,其回归系数为2.3,OR值为6.2,与其不良结局呈正相关,表明ICP合并HDP是胎儿不良结局的高危因素。妊娠期高血压疾病的病理改变是全身小动脉痉挛,导致供血供氧的减少,进一步导致内皮细胞功能障碍,导致全身各系统血流灌注减少,造成心、脑等多个器官损害。而当ICP合并高血压疾病时,两者互相影响,小动脉的痉挛加重胆汁酸的淤积,胎盘的供血及氧气交换进一步减少,物质吸收受到影响,继而出现胎儿宫内窘迫,生长受限,严重时造成胎儿宫内死亡或者新生儿死亡等不良结局。既往的研究报道[5-6],临床上ICP和妊娠期高血压疾病并发,会大幅度增加新生儿窒息和胎儿死亡的概率,这与本文的观点一致,故临床应高度警惕其对围产儿的危害。也有研究证实积极治疗ICP患者的高血压疾病,可以很大程度上改善其围产结局。所以在临床上要及时治疗ICP患者的高血压疾病,从而最大限度的降低胎儿不良结局的发生率。
GDM患者巨大儿发生率明显升高,易产程进展缓慢,增加剖宫产率,致产时产后出血量增加[7]。本研究中,GDM+ICP组的剖宫产率较高,但患者出血量也无明显增加,可能与定期产检,饮食调整,及时治疗,定期复查肝功和监测血糖,预防不良结局的发生有关。
综上所述,ICP患者不良妊娠结局的发生率较高,合并HDP时增加其不良结局。孕期应加强产检,密切关注孕期肝功能及血压血糖血脂的改变,根据孕妇的具体病情适时终止妊娠,预防不良妊娠结局的发生。

