终末期肾病病人伴发肺动脉高压的临床研究
曹 磊
肺动脉高压(pulmonary artery hypertension,PAH)指静息肺动脉压力(pulmonary artery pressure,PAP)>25 mmHg,或运动时PAP>35 mmHg。PAH分为原发性PAH和继发性PAH,前者是少见疾病,病因不明;后者常继发于心肺基础疾病或肺血管疾病。PAH按照2013年尼斯世界肺动脉高压大会标准可分5型:1型为内在血管疾病引起的PAH;2型与左心功能障碍相关;3型与呼吸系统疾病相关;4型为慢性血栓栓塞性肺PAH;5型为不明原因或多因素所致,包括慢性肾脏病(chronic kidney disease,CKD)或终末期肾病(end-stage renal disease,ESRD)所致[1]。近年研究[2]显示,PAH是CKD及ESRD病人常见并发症之一,且预后极差。检查PAP的方法[3]包括有创和无创检查,前者即右心导管测压,直观准确;后者包括超声心动图、肺功能、CT、核素扫描等,其中,超声心动图是最好的无创检查方法。本研究对ESRD及长期接受血液透析的ESRD病人PAH的发病情况、心脏超声指标及可能的病因进行分析。
1 资料与方法
1.1 研究对象 选取2015年1月至2017年12月在我院肾泌科住院病人128例,符合ESRD诊断标准:估算肾小球滤过率(eGFR)≤15 mL/min,资料完整,其中男75例,女53例,年龄40~86岁;选取接受血液透析的ESRD病人66例作为观察组,其中原发疾病:慢性肾小球肾炎22例,糖尿病肾病23例,高血压肾损害14例,痛风性肾病3例,多囊肾病2例,慢性间质性肾炎1例,原发病不明1例。无血液透析病史的ESRD病人62例作为对照组,其中原发疾病:慢性肾小球肾炎18例,糖尿病肾病15例,高血压肾损害15例,痛风性肾病2例,多囊肾病2例,慢性间质性肾炎1例,原发病不明9例。2组病人原发病构成差异无统计学意义。排除标准:(1)重度左心瓣膜疾病相关性PAH史;(2)透析前有肺心病、原发性PAH、明确肺栓塞病史;(3)结缔组织病史;(4)肾移植术史。本研究经蚌埠市第三人民医院伦理委员会评议(伦科批字:2014-14),属于回顾性研究,不再接触病人,豁免伦理程序。
1.2 方法 血、尿、大便常规指标检测,肝肾功能、电解质、胸片等。全自动生化分析仪检测血清肌酐(Scr)、尿素氮(BUN)、尿酸(UA)、血钙(Ca)、血磷(P)、全段甲状旁腺激素(iPTH),并计算eGFR。采用APLIO500型彩色多普勒仪(TOSHIBA公司)行心脏彩色多普勒检查,采用改良Simpson法测定左室舒张末期内径(LVEDD)、室间隔厚度(IVST)、左心室收缩末期内径(LVESD)、左室后壁舒张末期厚度(LVPW)、左室射血分数(LVEF)及最大血流速度比(E/A),左心室质量指数(LVMI)。多普勒超声心动图测量肺动脉收缩压,估测肺动脉收缩压(PASP)。肺动脉压(PAP)=PASP+右心房压(5~10 cmH2O),心房大小正常时,右心房压取5 mmHg;轻度增大时取10 mmHg 。PAH定义为PAP≥35 mmHg[4],并计算2组PAH的发生率。根据PAP值将观察组分为无PAH和PAH组,比较2组病人血清Scr、BUN、白蛋白(ALB)、血红蛋白(HB)、Ca、P、25(OH)D、全段甲状旁腺激素(iPTH)、PAP以及心脏超声指标,分析PAH发病的可能影响因素。
1.3 统计学方法 采用t检验、检验和logistic回归分析。
2 结果
2.1 观察组与对照组肝肾功能、电解质、iPTH、25(OH)D及PAH发生情况比较 2组血清Scr、BUN、ALB、HB、Ca、P、25(OH)D、iPTH、PAP差异均有统计学意义(P<0.05~P<0.01)(见表1)。观察组PAH发生率为33.3%(22/66),高于对照组的17.7%(11/62)(χ2=4.06,P<0.05)。
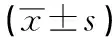
表1 观察组与对照组肝肾功能、电解质、iPTH、25(OH)D及PAH发生情况比较
2.2 PAH组与无PAH组肝肾功能、电解质、iPTH、25(OH)D、血液透析时间比较 PAH组与无PAH组血清Scr、BUN、ALB、HB、Ca、P、25(OH)D差异均无统计学意义(P>0.05),iPTH、血液透析时间差异有统计学意义(P<0.05和P<0.01)(见表2)。
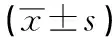
表2 PAH组与无PAH组肝肾功能、电解质、iPTH、25(OH)D、血液透析时间比较
2.3 PAH组与无PAH组超声心动图检测结果比较 PAH组与无PAH组的左心房内径、LVEDD、LVMI、LVEF差异均有统计学意义(P<0.05)(见表3)。
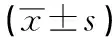
表3 PAH组与无PAH组病人超声指标比较
2.4 观察组病人并发PAH的多因素回归分析 非条件logistic回归分析结果显示,LVEDD、左心房内径、LVMI、LVEF、iPTH与PAH的发生有关(P<0.05)(见表4)。

表4 观察组病人并发PAH的多因素logistic回归分析
3 讨论
PAH在CKD和ESRD病人中常见。根据诊断方法和CKD分期的不同,PAH的患病率为10%~70%,研究表明[5-8]PAH在CKD和ESRD病人中与不良结局的较高风险有关,,维持性血液透析病人中,PAH的发生率为18.8%~68.8%,约是正常人的1万倍,合并有PAH病人的预后更差。这些病人并发PAH的原因,可能与以下因素有关:(1)动静脉内瘘所致的左向右分流,随着时间的推移,分流量逐渐增加,超出肺循环的调节能力,从而出现肺血管解剖及功能的改变;(2)贫血和容量负荷过多导致心脏负担加重;(3)长期高血压使左心功能障碍;(4)ESRD病人一氧化氮生成减少、血浆内皮素1水平增高、血栓素生成增多、前列环素生成减少,引起肺动脉阻力增加[9-12];(5)甲状旁腺功能亢进、钙磷代谢紊乱在PAH的发生过程中也起着重要作用,可能与其促进血管钙化进程有关。钙亦可沉积在肺血管,肺动脉钙化导致肺毛细血管僵硬度增加,使肺循环阻力增加,引起PAH[13];(6)尿毒症病人体内调节性T细胞减少可导致血管炎性反应,进而引起动脉粥样硬化,促进PAH形成[14-15]。近期的相关研究[16]亦发现维持性血液透析病人PAH与外周血CD8 T细胞比例降低有关。
ESRD病人PAH发病率较高,本研究对照组PAH发病率为17.7%,观察组发病率为33.3%,观察组ESRD病人PAH发病率明显高于无透析组,说明动-静脉内瘘本身所致的心输出量增加、肺血流量增多可能会使PAP进一步升高[17]。观察组中PAH组左右心房内径、右心室内径、LVEDD、IVST、LVESD、LVMI均大于无PAH组,说明左心结构和功能异常是导致PAH的重要原因。同时,PAH组病人全段甲状旁腺激素水平高于无PAH组,提示PAH与甲状旁腺功能亢进密切相关。PAH组病人透析时间明显长于无PAH组,有学者[18]指出,ESRD病人病人随着透析时间的增长,肺血管解剖及功能改变,PAP随之呈现增高趋势。多因素回归分析显示LVEDD、左心房内径、LVMI、LVEF、iPTH水平与PAH的发生有关,慢性容量负荷过重亦与此相关,这与国内部分研究结论类似[19-20]。
综上所述,ESRD病人PAH发生率较高,血液透析病人发生率更高,其主要原因与左心功能结构改变、慢性容量负荷过重有关,早期行彩色多普勒超声心动图检查以估测PAP,可以早期诊断ESRD相关PAH,目前PAH尚无可治愈手段,早期干预、充分血液透析可能会取得较好的治疗效果。

