Pentacam系统评估白内障术后角膜后表面屈光力及散光的变化
周 洋,陈婷研,美丽巴努·玉素甫
0引言
白内障是由于老化、遗传、免疫与代谢异常、辐射、外伤等多种因素引起的晶状体代谢紊乱,进而蛋白质变性发生混浊,光线无法投射在视网膜上,出现视物模糊、怕光,看物体颜色呈现黄色或较暗等临床表现,好发于40岁以上人群[1]。流行病学调查显示,我国白内障患者以每年40~120万例的数目累计增加,已成为世界上首位致盲因素,给人们生活及工作带来严重影响[2]。随着人们经济水平及文化水平的提高,以及白内障超声乳化术的发展、人工晶状体材料的改进,白内障比以往更加受到老年人及其子女的重视,白内障手术开始由单纯的复明手术向屈光手术不断转变,而在手术过程中角膜的光学质量直接影响全眼的光学质量,因此角膜问题便更加受到手术医生的重视[3]。角膜屈光力非精准地测量是导致术后屈光误差的主要原因,使得患者术后视力恢复不满意。角膜散光是眼睛的一种屈光不正常见表现,包括角膜前表面散光和角膜后表面散光[4]。目前临床有学者认为角膜后表面屈光力和后表面散光对角膜总屈光力、总散光影响较小,可以忽略不计[5]。Pentacam是一种新型的非接触的眼前节分析诊断系统,其测量角膜前后表面的精准度较高、范围较广泛,尤其是对于角膜后表面数据及全角膜屈光力[6],因此本研究基于Pentacam系统评估白内障手术角膜后表面屈光力及角膜后表面散光的动态变化。
1对象和方法
1.1对象选取2019-01/2020-01在我院眼科收治的年龄相关性白内障患者96例116眼为研究对象,所有患者均行白内障超声乳化联合人工晶状体植入术,其中男37例43眼,女59例73眼,年龄40~87(平均65.04±8.54)岁,行双眼手术者17例,行单眼手术者82例。纳入标准:(1)所有患者均诊断为单纯性年龄相关性白内障;(2)可配合Pentacam眼前节分析仪检测者;(3)临床相关检查资料完整;(4)患者及家属均知情同意参与本研究。排除标准:(1)合并角膜疾病及影响角膜散光的疾病;(2)角膜散光>1.00D者;(3)合并角膜移植、角膜屈光手术、青光眼手术等眼外伤和角膜手术史者;(4)眼底病变者;(5)可引起角膜屈光力改变和对术后视力提高有影响的眼病者;(6)角膜接触镜配戴者。本研究经医院伦理委员会批准进行。
1.2方法所有患者均在入院后行白内障超声乳化联合人工晶状体植入术,术前1d进行常规眼科检查,常规左氧氟沙星滴眼液点双眼,每日4次;手术过程:患者入手术室后使用丙美卡因进行表面麻醉,颞侧角膜缘处做一个3.2~3.4mm宽的隧道状切口,对患者的眼部前房内注入黏弹剂,连续环形撕囊。平衡盐溶液对患者囊膜-皮质-核给予水分离,超声乳化将晶状体核乳化吸除,抽吸患者眼部所残留的皮质,对晶状体后囊进行抛光处理,将单焦点折叠式人工晶状体植入囊袋内,调整人工晶状体的位置,用平衡盐溶液水密主切口。术后1wk,1、3mo进行随访行Pentacam检查。
Pentacam眼前节分析仪检查:散瞳后,由同一位熟练医师在暗室中用Pentacam眼前段分析系统对96例患者116眼进行检查,受试者取端坐位,测量架标志线与受检者眼裂平行,将下颌置于下颌托架上,调整仪器高度使受检者额头顶住额托,嘱患者睁大眼睛并用受检眼注释Pentacam旋转轴中心上的固视目标,检查者移动手柄使屏幕上的红点与患者的角膜顶点重叠,Pentacam自动瞄准,选择Pentacam检查质量为OK的结果,连续测量3次,取平均值。获取角膜前表面屈光力、后表面屈光力、总屈光力的平坦子午线屈光力、陡峭子午线屈光力、平均屈光力(平坦值、陡峭值、平均值);角膜前表面散光、后表面散光、总散光等参数值。
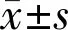
2结果
2.1白内障患者手术前后角膜前表面屈光力变化术前及术后各时间点角膜前表面屈光力(平坦值、陡峭值、平均值)比较,差异均有统计学意义(F=6.53、3.78、5.13,均P<0.05);术后1wk角膜前表面平坦值较术前变小(P<
0.01),术后3mo趋于稳定。术后1wk角膜前表面陡峭值较术前变小(P<0.01),术后1mo趋于稳定。术后1wk角膜前表面平均值较术前变小(P<0.01),术后3mo趋于稳定。提示白内障手术导致的角膜前表面屈光力变化主要发生在术后1mo内,角膜明显变平,后逐渐升高,至3mo稳定,见表1。
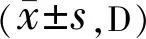
表1 白内障患者手术前后角膜前表面屈光力变化
2.2白内障患者手术前后角膜后表面屈光力变化术前及术后各时间点角膜后表面屈光力(平坦值、陡峭值、平均值)绝对值比较,差异均有统计学意义(F=112.32、49.34、30.83,均P<0.001);术后1wk角膜后表面平坦值绝对值较术前增大(P<0.01)、陡峭值较术前增大(P<0.01)、平均值较术前增大(P<0.01),均在术后3mo趋于稳定,提示角膜后表面屈光力变化主要发生在术后3mo内,角膜明显变陡,后逐渐下降至术后3mo稳定,见表2。
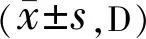
表2 白内障患者手术前后角膜后表面屈光力变化
2.3白内障患者手术前后角膜总屈光力术前及术后各时间点角膜总屈光力(平坦值、陡峭值、平均值)比较,差异均有统计学意义(F=5.40、5.53、3.27,均P<0.05);术后1wk角膜总屈光力平坦值、陡峭值、平均值均较术前增大(P<0.01),均在术后3mo趋于稳定。提示术后1wk角膜总屈光力达到最高水平,逐渐降低至术后3mo稳定,见表3。
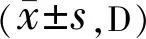
表3 白内障患者手术前后角膜总屈光力
2.4白内障患者手术前后角膜散光变化术前及术后各时间点角膜前表面散光、后表面散光、总散光比较,差异均有统计学意义(F=7.08、33.72、22.09,均P<0.05);术后
1wk角膜前表面散光、后表面散光、总散光均较术前增大(P<0.01),均在术后3mo趋于稳定。提示术后1wk角膜散光达到最高水平,逐渐降低至术后3mo稳定,见表4。
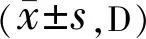
表4 白内障患者手术前后角膜散光变化
2.5角膜前后表面屈光力与总屈光力相关性分析Spearman相关性分析结果显示,角膜前表面屈光力与角膜总屈光力呈显著正相关,提示随着角膜前表面屈光力的增大,角膜总屈光力也随之增大;角膜后表面屈光力与角膜总屈光力呈显著负相关,与其绝对值呈显著正相关,提示随着角膜后表面屈光力绝对值的增大,角膜总屈光力也随之增大,见表5。
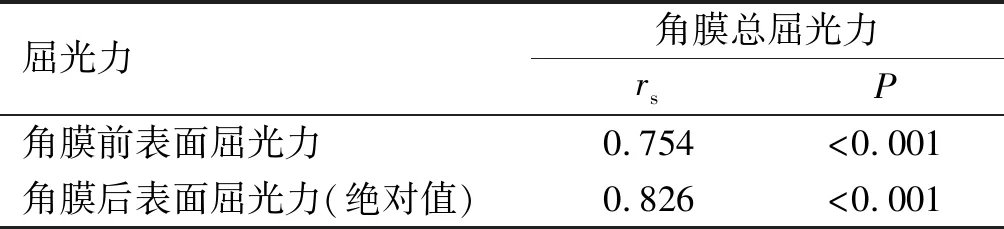
表5 角膜前后表面屈光力与总屈光力相关性分析
2.6角膜前后表面散光与总散光相关性分析Spearman相关性分析结果显示,角膜总散光术前,术后1wk,3mo与角膜前表面散光相对应时期均呈明显正相关(P<0.01),与角膜后表面散光相关性较小,提示角膜后表面散光对总散光影响较小,但白内障术后仍不可忽视,见表6。
表6 角膜前后表面散光与总散光相关性分析
3讨论
年龄相关性白内障是老年人视力下降的主要原因,主要是由于晶状体蛋白变性、混浊引起的,发病过程较长,如不及时治疗视力会逐渐减退,甚至导致失明[7]。手术治疗是临床上治疗年龄相关性白内障的主要手段,超声乳化联合人工晶状体植入术具有切口小、手术时间短等优点,可明显减少年龄相关性白内障患者角膜水肿、后囊破裂等相关并发症的发生[8-9]。在手术过程中角膜光学性能对提高屈光白内障手术后视觉质量具有重要意义。Pentacam眼前节分析系统是用于Scheimpflug光学原理进行断层扫描,使用Pentacam系统对患者术前进行详细的角膜疾病筛查、晶状体密度测量等,经过软件系统分析,获得真正的360°角膜、虹膜、前房和晶状体的三维Scheimpflug图像,并传送给计算机获得清晰的眼前节图像和相关值,同时具有三维立体动态重现功能,可以帮助我们更好地了解患者的术前情况,改善白内障患者术后视觉质量[10-11]。目前超声乳化联合人工晶状体植入术已成为治疗白内障的理想手术方式,但现行的角膜屈光度计在术后测量角膜屈光度的准确性不高,导致白内障手术中人工晶状体度数的计算出现偏差[12-13]。国外有学者使用Pentacam系统测量角膜净屈光力图、角膜前表面散光图的参数,发现其测量值与IOL Master测量参数较接近[14]。散瞳是眼科白内障手术前重要的准备工作,在获取晶状体混浊信息时,需要根据瞳孔的大小而定,放大后的瞳孔可以获得更详细的数据。此外白内障摘除尤其是超声乳化术,术中要求瞳孔直径维持在8mm左右,若散大不理想则造成瞳孔括约肌撕裂、虹膜损伤等并发症[15],因此,白内障患者可在扩大瞳孔后进行检查,以确定白内障的分期和分类。
本研究对行超声乳化联合人工晶状体植入术的白内障患者术前及术后角膜屈光力变化进行分析发现,术后1wk角膜前表面屈光力(平坦值、陡峭值、平均值)均较术前变小,在术后1、3mo逐渐趋于术前水平,提示短时间内角膜透明隧道切口对中央角膜起到松解作用,导致术后1mo内角膜明显变平,术后3mo逐渐升高至稳定。术后1wk角膜后表面屈光力、总屈光力(平坦值、陡峭值、平均值)较术前增大,均在术后3mo趋于稳定。角膜前表面屈光力与角膜总屈光力呈显著正相关,角膜后表面屈光力与角膜总屈光力呈显著负相关,与其绝对值呈显著正相关。上述结果说明,角膜隧道状切口对中央角膜起到松解作用,对平坦值影响最大;术中角膜隧道状切口对后表面中央区影响较大,与角膜总屈光力均表现为术后1wk增大,术后3mo逐渐稳定。有学者研究发现,透明角膜切口白内障术后7、15、30d角膜屈光度明显高于术后1、3d,术后7d屈光度达到最高,且维持稳定,术后7、15、30d屈光度比较无差异,与本研究上述研究结果相似[16]。本研究还发现,术后1wk角膜前表面散光、后表面散光、总散光较术前增大,后逐渐降低至术后3mo稳定,说明角膜隧道状切口导致角膜前后表面散光及总散光在术后1wk增加明显,Spearman相关性分析结果显示,角膜总散光术前,术后1wk,3mo与角膜前表面散光相对应时期均呈明显正相关(P<0.01),与角膜后表面散光相关性较小,提示角膜后表面散光对总散光影响较小,但白内障术后仍不可忽视。有学者对我国白内障患者角膜散光的调查发现,65.45%的白内障患者术前角膜散光大于1.0D,因此,在进行白内障手术以确保更好的术后视力时,需要进行散光矫正[17]。还有研究发现在白内障术后7、15、30d角膜散光明显低于术后1、3d,术后1d角膜散光最高,术后30d仍高于术前[18]。本次研究与之不同的是未将术后1d散光值纳入研究,且散光最高发生于术后1wk,并在3mo逐渐稳定。
综上所述,白内障手术导致的角膜后表面屈光力及角膜后表面散光变化发生在术后3mo内,Pentacam眼前节分析系统可准确评估术前及术后角膜前后表面屈光力及散光的动态变化,具有很大的临床价值。

