微型营养评估表对老年心血管内科住院患者营养不良风险的评价
周红侠 吴伟利 薛玲
营养不良是老年心血管内科患者常见的合并症。营养不良可发生在各个年龄段,由于社会、心理、衰老、功能或各种疾病的影响,营养不良在老年人中发生率可能更高[1]。对营养不良患者不能及时给予有效处理,会明显延长患者住院时间,增加病程,降低危重患者的抢救成功率,因而有效的营养筛查方法能较好的预测临床结局[2]。微型营养评估表(MNA)是专门用于评价老年人营养状况的一种方法,其具有敏感度和特异度均较高,操作简便、无侵袭性且不需生化检查等特点,在国外得到广泛应用,具有良好的信度和效度[3]。营养风险筛查(NRS2002)是以循证医学为基础的营养风险筛查工具,其具有简单易行且对于住院患者适应性较好等优点,被欧洲推荐首选应用于住院患者营养风险评定[4]。本研究对老年心血管内科住院患者应用MNA和住院患者NRS2002评估其营养状况,研究营养不良影响因素,观察其对临床预后的影响,了解目前老年心血管内科住院患者的营养支持情况,从而为改善临床治疗和护理工作提供依据。
1 资料与方法
1.1 一般资料 选取河北医科大学第二医院心血管内科自2016年1月至2018年1月住院的患者485例,采用系统抽样方法按患者入院时间每隔50例选取1例,年龄60~95岁。
1.2 纳入与排除标准
1.2.1 纳入标准:①患者精神状况良好,神志清楚,不存在沟通障碍,能清楚回答问题;②患者愿意参与本次研究,签署知情同意;③对于多次入院患者只能参与一次调查,记为同一病例;
1.2.2 排除标准:①住院时间<72 h;②患者精神状况不好,神志不清,与调查者交流存在障碍,不能清楚的回答问题;③患者不同意参加本次调查研究;
1.3 调查问卷 对入选患者于入院72 h内完成NRS 2002营养风险筛查、MNA问卷、患者基本资料及临床资料的调查。通过病历收集患者住院期间是否接受营养支持治疗以及营养支持方式。于患者出院前再次对该患者进行NRS2002营养风险筛查和MNA问卷调查,掌握患者出院前的营养状况。
1.3.1 基本资料:患者的个人资料包括姓名、性别、年龄、个人疾病史、家族史、生活习惯(包括吸烟、饮酒和喝茶)、家庭住址、联系电话、教育程度和职业。患者的疾病情况包括疾病种类及疾病严重程度。
1.3.2 临床检查
1.3.2.1 实验室检测:实验室检测包括血生化(总蛋白、血清白蛋白、前白蛋白、肌酐、尿素、三酰甘油、天冬氨酸氨基转移酶、丙氨酸氨基转移酶)和血常规(血红蛋白、红细胞、血小板、白细胞、淋巴细胞计数、中性粒细胞计数)。
1.3.2.2 人体测量与成分分析:人体测量指标包括身高、体重、BMI、三头肌皮褶厚度(TSF)、上臂中点周径(MAC)、上臂肌肉周径(MAMC)、非利手(或非损伤手)握力、腓肠肌围(CC)、小腿最大周径(包括左小腿和右小腿)。
1.3.3 NRS2002营养风险筛查
1.3.3.1 疾病严重程度评分(0~3分):1分:盆骨折或者慢性病患者合并有以下疾病:肝硬化、慢性阻塞性肺病、长期血液透析、糖尿病、肿瘤;2分:腹部重大手术、中风、重症肺炎、血液系统肿瘤;3分:颅脑损伤、骨髓抑制、加护病房(APACHE>10分)。
1.3.3.2 营养状况评分(0~3分):0分:营养状况正常;1分:3个月内体重减≥5%或近1周内进食量与身体需要量减少20%~50%;2分:2个月内体重减轻>5%或BMI值介于18.5~20.5或近1周内进食量与身体需要量减少50%~75%;3分:近1个月内体重减轻>5%(或近3个月内体重减轻>15%)或BMI值<18.5 kg/m2(或血清白蛋白值<35 g/L)或近1周内进食量与身体需要量减少75%~100%。
1.3.3.3 年龄评分(1分):1分:年龄≥70岁。三项评分标准之和为最后总评分(0~7分)[5,6]。
1.3.4 MNA:量表包括4大类和18个子类项目:人体测量指标(身高、体重、体重变化、上臂围和腓肠肌围等);整体评估(与医疗、活动能力和生活方式相关的项目);饮食评估(与进餐次数、水分、食物及饮食习惯相关的项目);主观评估(包括自我评估和他人评估)。
1.4 评分标准
1.4.1 实验室检查营养不良判断标准:测定入选患者入院2 d内的血红蛋白(Hb)、前白蛋白(PA)、血清白蛋白(ALB)和血清总蛋白(TP),依据实验室营养不良的诊断标准,以上指标出现一项及多余一项低于正常值则判断为营养不良:即Hb<130 g/L和(或)PA<0.2 g/L和(或)ALB<35 g/L和(或)TP<60 g/L。
1.4.2 营养风险筛查NRS2002标准:NRS2002总分≥3分者判定为存在营养风险,NRS2002<3分者不存在营养风险[7]。
1.4.3 MNA标准:①营养正常组为MNA值≥24分;②潜在营养不良组为MNA值17~23.5分;③营养不良组MNA值<17分。其中潜在营养不良组和营养不良组均为存在营养异常。

2 结果
2.1 一般人口学特征 本研究共纳入老年心血管内科住院患者485例,其中男314例,女171例;年龄60~95岁,平均年龄(79.7±10.9)岁,患者按年龄分为≤69岁组、70~79岁组和≥80岁组。按病种将疾病分为缺血性心脏病患者278例、心律失常患者118例、心肌病患者27例、高血压患者25例、风湿性心脏病患者17例其余疾病20例。见表1。

表1 研究人群的一般人口学特征
2.2 营养风险与实验室营养不良结果比较 实验室检查营养不良者236例,MNA量表评分方法营养异常215例,差异有统计学意义(χ2=4.846,P=0.028)。实验室检查存在营养不良的患者中有56例MNA评分为营养良好,而实验室检查存在营养良好的患者中有35例MNA评分为营养异常。应用NRS 2002量表评分方法存在营养风险165例,检出率为34.0%,两者相比差异显著(χ2=27.546,P<0.001)。实验室检查存在营养不良的患者中有127例NRS 2002量表评定为营养良好,而实验室检查存在营养良好的患者中有56例NRS 2002量表评定为存在营养风险。见表2、3。

表2 MNA量表评估法评定的营养风险与实验室营养不良结果比较 例

表3 疾病种类对营养状况影响 例
2.3 两种量表与实验室指标检查营养不良发生率一致性比较 NRS2002量表检查存在营养不良风险发生率为34.0%,与实验室指标检查营养不良的一致率为62.3%,Kappa值为0.25。MNA量表检查营养异常发生率为44.3%,与实验室指标检查营养不良的一致率为81.2%,Kappa值为0.62。MNA量表与实验室指标对营养状况检查存在中、高度一致, NRS 2002量表检查一致性较差。见表4。

表4 2种量表与实验室指标检查营养不良发生率一致性比较
2.4 分年龄段、性别和BMI的营养状况比较 年龄大者营养异常发生率明显高于年龄小者(P<0.001)。分性别比较,男女患者之间比较无明显差异(P=0.737)。按BMI分组比较,BMI越小患者营养异常发生率明显升高(P<0.001)。见表5。

表5 分年龄段、性别和BMI的营养状况比较 例
2.5 生活习惯和疾病史对营养状况影响 吸烟及不吸烟组患者营养异常发生率差异无统计学意义(P=0.337)。饮酒及有疾病史明显增高营养异常发生率(P<0.001)。见表6。

表6 生活习惯和疾病史对营养状况影响 例
2.6 疾病种类对营养状况影响 依据收治疾病数量分类,缺血性心脏病组患者营养异常发生率为43.5%,心律失常组患者营养异常发生率为45.8%,心肌病组患者营养异常发生率为37.0%,高血压组患者营养异常发生率为48.0%,风湿性心脏病组患者营养异常发生率为58.8%,其他组心脏病患者营养异常发生率为40.0%,无明显差异(χ2=3.690,P=0.960)。见表7。

表7 疾病种类对营养状况影响 例
2.7 不同营养状况组患者实验室指标及体测指标比较 3组患者的白蛋白水平差异明显(P<0.001),血红蛋白水平存在明显差异(P=0.004);3组两两比较,营养正常组与营养不良组之间存在明显差异(P=0.013),潜在营养不良组与营养不良组之间存在明显差异(P=0.034)。3组患者的肱三头肌皮摺厚度和上臂肌肉周径之间无明显差异(P>0.05)。3组患者的上臂中点周径、非利手握力、最大周径存在明显差异(P<0.001),3组患者两两比较存在明显差异(P<0.05)。见表8。
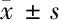
表8 不同营养状况组患者实验室指标及体测指标比较
2.8 不同营养状况患者营养支持现状分析 MNA量表对患者的营养状况进行评判,营养正常组患者中无营养支持者268例,营养支持者2例,全部为肠内营养支持;潜在营养不良组患者中无营养支持者122例,营养支持者15例,其中肠内营养支持者13例,肠外营养支持者2例;营养不良组患者中无营养支持者47例,营养支持者31例,其中肠内营养支持者23例,肠外营养支持者8例,3组患者的营养支持状况存在显著差异(χ2=105.9,P<0.001)。见表9。

表9 不同营养状况患者营养支持现状分析 例(%)
2.9 患者出院时与入院时营养状况比较 入院时,营养正常组患者270例,营养异常组患者215例;患者出院时,营养正常组患者284例,营养异常组患者201例,患者出院与入院时营养状况无明显差异(χ2=0.921,P=0.631)。见表10。

表10 患者出院时与入院时营养状况比较 例
3 讨论
老年人身体处于衰弱状态,营养供给与消耗失衡,机体重要器官的能量储备功能降低[8,9],加之各种疾病的影响,进而导致机体内环境紊乱,发生营养不良机率逐渐增加,合并多种慢性病。Russell等[10,11]的研究也表明,患者在住院期间发生的营养不良与死亡密切相关。心血管疾病具有发病急和病情重等特点,患者于入院时存在营养不良极容易被忽视,因此也是导致心血管疾病重症患者的抢救成功率偏低的因素之一。急性心血管疾病患者住院期间由于近期或较长时间的进食较少,发生营养不良风险急剧增加。对营养不良患者不能及时给予有效处理,会明显延长患者住院时间,增加患者病程,降低危重患者的抢救成功率,因而有效的营养筛查方法能较好的预测患者的临床结局。
目前国内外较常见的营养评估方法包括单一的指标评估、以数字形式表达的营养状况评估法和复合性营养状况评估工具[12]。其中MNA为专门为老年人设计的营养状况评估方法,其敏感度和特异度均较高,具有操作简便、无侵袭性且不需生化检查等特点,在临床中得到较多应用[13]。NRS2002是以循证医学为基础的营养风险筛查工具,其具有简单易行且对于住院患者适应性较好等优点,被欧洲推荐首选应用于住院患者营养风险评定[14]。本研究应用两种方法对老年心血管内科患者营养状况进行研究,两种筛查工具的一致性不高,可能是由于评估者对评估具有一定的主观性,且两种工具均由欧洲国家产生,在国内应用仍需要不断的改善。
本研究结果显示,随着年龄的增加住院患者存在营养风险的检出率逐渐升高,≥80岁组患者发生营养异常者检出率最高,占56.6%,而≤69岁组患者发生营养异常者检出率最低,仅占27.5%。这与国内外相关研究的结果[15]一致。随着年龄的增长,老年患者的多个重要器官系统的功能出现衰退,如消化系统出现胃黏膜萎缩、肠道蠕动功能减退和胃排空减慢等[16];肝脏体积缩小、血流量下降及肝脏合成蛋白功能下降;胰腺体积缩小影响蛋白质、脂肪和淀粉的吸收[17]。本研究结果显示营养不良患者的血清白蛋白和血红蛋白水平均值最低,明显低于营养正常组和潜在营养不良组(P<0.05),提示随着营养状况下降,患者血清白蛋白和血红蛋白水平降低。运用MNA法评定的营养不良组患者的上臂中点周径及小腿最大周径明显低于营养正常组和潜在营养不良组患者(P<0.05),而营养不良组患者的非利手握力明显低于营养正常组患者(P=0.038),且各项指标随着营养状况逐级下降呈现降低的趋势。营养支持方式主要分为口服营养补充、肠内及肠外营养支持。肠内营养支持是为无法通过口服补充所必需的的营养物质或通过口服仍无法满足营养需求的患者提供的一种营养支持方式,对患者疾病的治疗以及生存具有重要意义,目前已广泛应用于临床[18]。
总之,老年心血管内科住院患者发生营养不良的比例较高,一旦患者发生营养不良将导致住院时间延长、医院获得性感染风险增加以及死亡风险增加,严重影响疾病预后。因此,应加强对住院患者的营养状况评估,及时对存在营养风险及营养不良患者给予营养支持,以改善患者的临床预后。

