艾滋病患者感染性病变的淋巴结影像表现分析*
黄德扬, 张烈光, 甘清鑫, 凌洲焜, 刘晋新
广州医科大学附属市八医院放射科(广东广州 510440)
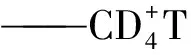
1 资料与方法

表1 一般资料和实验室检查情况
1.2 影像检查 应用Philips Mx 8000 MSCT机在胸部常规螺旋扫描基础上行HRCT扫描,常规螺旋扫描层厚5 mm,层间距5 mm;局部HRCT连续扫描,层厚1 mm,层间距1 mm。胸部检查扫描范围从肺尖至膈顶,增强扫描采用非离子型碘对比剂(碘海醇300 mgI/mL),高压注射器静脉团注,用量1.5 mL/kg,注射流率2.5~3.0 mL/s。
1.3 统计学方法 采用SPSS 22.0统计软件,非正态分布的计量资料用M(P25,P75)表示,对在纵隔淋巴结、钙化、强化等征象行2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 淋巴结影像表现
2.1.1 肺结核 45例患者中可见纵隔淋巴结增大44例(97.8%),肺门淋巴结增大27例(60%),腋窝淋巴结增大25例(55.6%),淋巴结见低密度22例,淋巴结见钙化10例。纵隔淋巴结短径12(9,18)mm,中位数12 mm;腋窝淋巴结短径4(0,6)mm;20例患者行增强扫描,淋巴结可见强化20例,呈明显环形强化5例(25%,5/20),15例不均匀强化。见图1。

注:A:淋巴结可见钙化和低密度改变(箭头所示);B:淋巴结增强扫描明显环形强化(箭头所示)
2.1.2 PCP 35例患者中可见纵隔淋巴结增大14例(40.0%),肺门淋巴结增大2例(5.7%),腋窝淋巴结增大5例(14.3%),淋巴结见低密度坏死0例,淋巴结见钙化0例。纵隔淋巴结短径0(0,8)mm,腋窝淋巴结短径0(0,0)mm。2例增强扫描淋巴结未见明显强化。PCP纵隔淋巴结肿大少见,淋巴结密度均匀,低密度坏死和融合少见(图2-A)。值得注意的是AIDS患者常发生混合感染,如:PCP合并TM(图2-B)等,其淋巴结可明显肿大。
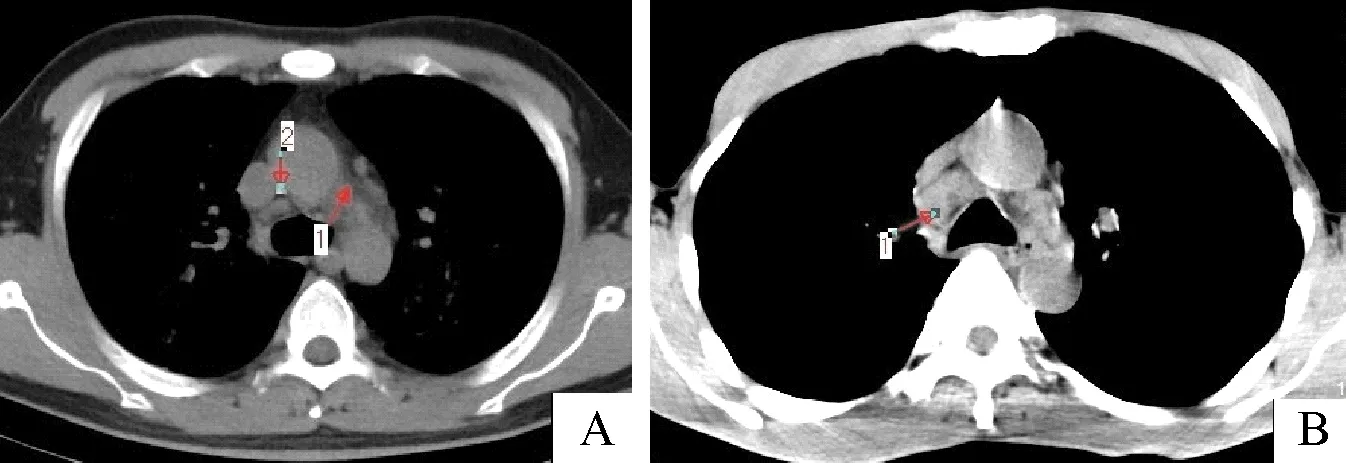
注:A:PCP淋巴结肿大少见,多为反应性增生(箭头1、2所示);B:PCP合并TM感染,淋巴结明显肿大,局部可见低密度改变(箭头所示)
2.1.3 TM感染 42例患者中可见纵隔淋巴结增大40例(95.2%),肺门淋巴结增大21例(50%),腋窝淋巴结增大25例(59.5%),淋巴结见低密度坏死11例,增大淋巴结内见低密度改变27.5%(11/40);淋巴结见钙化0例;纵隔淋巴结短径11.5(8,14)mm,腋窝淋巴结短径4.0(0,6)mm。18例增强扫描,16例增大淋巴结可见强化,1例可见环形强化(5.6%,1/18),15例不均匀强化,2例未见明显强化。见图3。
2.1.4 隐球菌感染 25例患者中可见纵隔淋巴结增大8例(32%),肺门淋巴结增大0例,腋窝淋巴结增大6例(24%),淋巴结见低密度坏死0例,淋巴结见钙化0例;纵隔淋巴结短径0(0,8)mm,腋窝淋巴结短径0(0,2)mm。4例增强扫描,2例增大淋巴结可见强化,2例无强化。
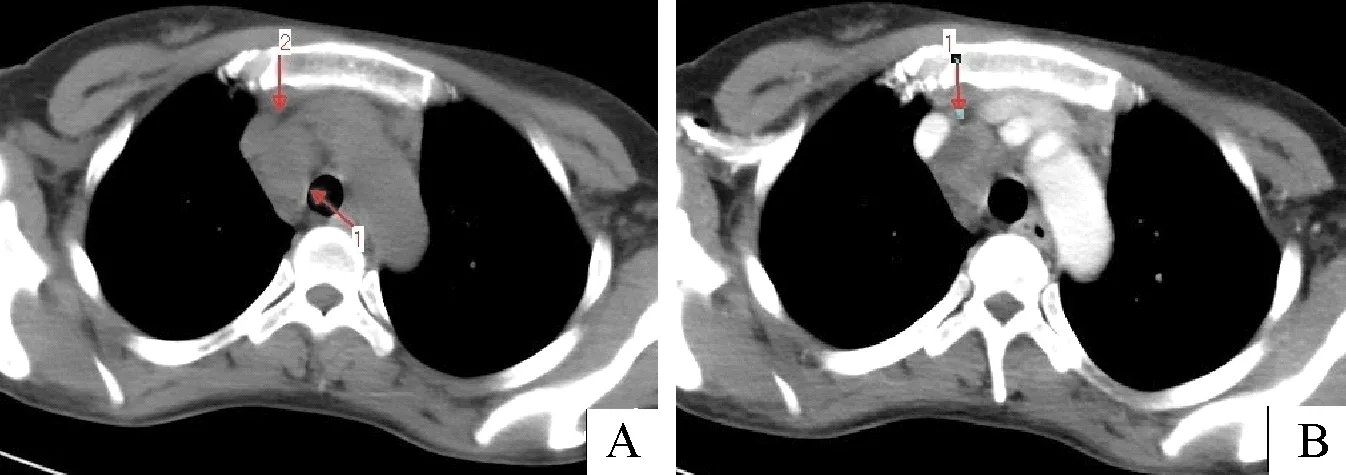
注:A:淋巴结明显肿大(箭头所示);B:增强扫描淋巴结不均匀强化(箭头所示)
2.1.5 CMV感染 18例患者中可见纵隔淋巴结增大0例;肺门淋巴结增大0例;腋窝淋巴结增大4例(22.2%);淋巴结见低密度坏死0例;淋巴结见钙化0例;腋窝淋巴结短径0(0,0.75)mm。
2.2 淋巴结CT表现特征对比 AIDS患者TB和TM感染,淋巴结肿大常见,PCP淋巴结肿大少见,多为反应性增生,本组病例纵隔淋巴结短径中位数:结核12.0 mm、TM 11.5 mm、PCT 0 mm;隐球菌及CMV感染淋巴结一般无增大。CT影像表现上,PCP、CMV、隐球菌感染淋巴结影像无明显特异性,在AIDS感染性病变中,当存在淋巴结明显肿大时,常需鉴别TB和TM感染,TB和TM淋巴结CT征象差异有统计学意义的是环形强化(2=5,P<0.05)、钙化(2=10,P<0.05);差异无统计学意义的是淋巴结低密度改变(2=3.961,P>0.05);TB和PCP、TM和PCP间差异有统计学意义的是淋巴结低密度改变和纵隔淋巴结增大(2=44,2=52,P<0.05)。见表2。

表2 胸部淋巴结CT表现 例(%)
3 讨论
AIDS患者胸部病变的病因多种多样,影像表现复杂多样,单从肺部影像上有时很难鉴别各种病变,淋巴结是HIV感染的主要靶器官之一,淋巴结CT影像表现具有一定特征性,在各类感染性病变早期诊断及鉴别诊断中具有一定作用。本组病例经纤维支气管镜穿刺活检或直接肺穿刺活检病理证实的AIDS合并机会性感染患者中,CT显示淋巴结增大改变,TB最明显(97.8%),其次是TM感染(95.2%)、PCP(40.0%)、隐球菌感染(32%);AIDS合并TB感染常见淋巴结融合、低密度影和钙化,淋巴结低密度坏死改变最明显(结核50%,其次是TM 26.2%,PCP淋巴结密度较均匀),增强扫描结核感染淋巴结常见环形强化和不均匀强化。以上淋巴结影像特点在AIDS感染性病变中可以起到一定鉴别作用。
3.1 AIDS合并TM和TB感染的淋巴结影像鉴别 马尔尼菲青霉菌病 (penicilliosis maneffei,PSM)是由马尔尼菲青霉菌(penicillium Maneffei,PM)感染引起的一种深部真菌感染性疾病,2011年Samson等[2]根据分子生物学特性将PM更名为马尔尼菲蓝状菌(talaromyces marneffei,TM),将其从青霉属种独立出来。经常以发热为首发症状,呼吸道症状与体征多数轻微,而结核病和TSM均有发热、消瘦等临床表现,临床上很难鉴别,胸部影像TSM容易与结核、淋巴瘤、PCP等机会性感染相混淆[3]。特别是TSM胸部CT表现常可见肺弥漫粟粒病变和空洞,肺部表现与结核相似[4-5],粟粒和空洞均为两者常见征象,单从肺部影像上很难将肺结核与TSM相鉴别,本组研究中结核感染,淋巴结增大累及范围最广,纵隔(97.8%)、肺门(60%)、腋窝(55.6%)均可见增大淋巴结,淋巴结出现低密度改变和钙化灶概率也最高,坏死(50%,22/44)、钙化(22.7%,10/44),增强扫描由于淋巴结坏死存在,增大淋巴结可见环行强化和不均匀强化,环行强化提示淋巴结有明显干酪样坏死,与文献[6-7]报道相似。研究中TM淋巴结肿大常见[8],累及范围仅次于结核,淋巴结坏死(27.5%,11/40)占比也较高,但增强扫描少见结核典型环形强化,且淋巴结低密度范围小于结核,因此淋巴结明显干酪样坏死和环形强化在鉴别AIDS合并结核感染与TM时具有典型意义,在临床治疗当中,AIDS患者肺部见弥漫粟粒病变和空洞表现时,如果淋巴结存在钙化和明显低密度坏死,增强扫描见环形强化时,临床诊疗时更应考虑为TB感染。PCP纵隔淋巴结肿大少见[9-11],且淋巴结大小明显小于TB和TM(本组病例纵隔淋巴结短径M值;结核12 mm,TM 11.5 mm,PCP 0 mm)淋巴结密度均匀,低密度坏死和融合少见。
3.2 PCP和CMV的淋巴结表现鉴别 AIDS合并PCP最常见的胸部影像学表现是双肺弥漫磨玻璃样改变和双肺网状影[9-11]。CMV感染是AIDS患者中常见的机会性感染,肺是CMV感染的主要受累器官之一。CMV病毒包涵体侵入肺内后大量复制,主要通过细胞毒性作用直接损伤肺泡,也可通过炎症反应,引起小叶间隔增厚、肺泡腔内炎性渗出,从而引起严重临床症状,包括呼吸困难、憋气、咳嗽等,以及全身毒性反应,如发热等。CMV肺炎患者肺部CT常见征象包括肺泡-间质浸润征象如磨玻璃斑片影、实变影、小叶间隔增厚、微结节、支气管扩张、支气管壁增厚等[12]。PCP和CMV影像均可见弥漫磨玻璃样改变和双肺网状影,CT影像容易混淆。本组病例PCP纵隔淋巴结肿大(40%,14/35),纵隔增大淋巴结短径范围3~10 mm;CMV纵隔淋巴结CT均未见增大,因此当患者存在纵隔淋巴结增大时,临床诊断更支持PCP感染,明确诊断仍需依靠检验及病理资料。


