显微内窥镜辅助OLIF手术治疗腰椎退行性疾病术后冠状面失平衡的logistic回归分析
郝斌昌,李亮宇,孙科研,赵长清
(1.河南省济源市人民医院骨科,河南济源 459000;2.上海第九人民医院骨科,上海 200011)
斜外侧腰椎椎间融合术(oblique lumbar interbody fusion, OLIF)通过多年临床实践,已成为治疗腰椎退行性疾病的有效微创腰椎融合技术[1,2],可减少肌肉损伤和神经丛损伤,避免了逆行性射精等风险,手术时间短,恢复较好[3,4]。冠状面失平衡是OLIF手术的重要并发症,主要表现为站立或者坐立不平衡,甚至引起剧烈疼痛[5],对患者的生活质量产生严重影响。减少术中或术后冠状面失平衡的发生率,对于OLIF手术至关重要。本研究通过对本院行OLIF手术的104例腰椎退行性疾病患者进行研究,旨在探讨显微内窥镜辅助OLIF手术治疗腰椎退行性疾病术后冠状面失平衡的危险因素,为今后有效预防术后冠状面失平衡提供参考依据。报告如下。
1 资料与方法
1.1 一般资料
选择2017年6月~2018年6月来本院行OLIF手术的腰椎退行性疾病患者104例,其中退行性椎间盘疾病54例,退变性腰椎滑脱23例,椎间盘源性疼痛27例;病程6个月~8年,平均(7.79±1.37)年。纳入标准:①年龄>50周岁,L2~L5单节段腰椎退变性改变;②腰椎侧凸Cobb角<40°,旋转<3°,侧向滑移<5mm;③腰痛和(或)下肢疼痛麻木,经保守治疗3个月以上无效;④患者签署知情同意书。排除标准:①患者腰椎疾病不是退行性改变导致;②存在神经肌肉损伤者;③腰椎存在创伤、感染或其他不适宜采用OLIF手术者;④存在其他肝肾功能不全、精神疾病患者;⑤术后失访或临床资料不全者。患者随访1年后,根据冠状面是否失平衡,分为冠状面失平衡组(A组)37例,冠状面平衡组(B组)67例,该方案已通过本院伦理委员会的批准。
1.2 研究方法
患者麻醉后,放置手术台并倾斜20~30°。透视下定位,在相关椎间盘的中心对应位置作标志。作左腹壁4cm小切口,采用钝性劈裂技术进入腹膜后空间。观察和分离腰椎前外侧侧面和腰肌内侧边缘,将腰肌向外侧收缩并隔离出椎间盘空间。切开前外侧环,然后进行椎间盘次全切除术,建立减压融合通道,清除表面残余组织,连接显微内窥镜,确认通道位置,准备移植物床。放置完毕后,放置引流管,缝合伤口。所有手术均由本院高年资经验丰富的副主任医生完成。
1.3 观察指标
由本院2名医生在术前和随访结束时采用Surgimap软件进行测量脊柱X线片。测量参数包括冠状面Cobb角、冠状面平衡距离(coronal balance distance,CBD)、顶椎偏距(apical vertebral translation,AVT)、顶椎旋转(apical vertebral rotation,AVR)、腰骶弯(lumbar sacral curve,LSC)Cobb角和L5倾斜角(L5tilt angle,L5TA)。
1.4 统计学方法
2 结果
A组患者术前冠状面Cobb角、AVT、LSC Cobb角、L5TA均显著大于B组,差异有统计学意义(P<0.05);随访1年后,A组各影像学参数均显著大于B组,差异有统计学意义(P<0.05),见表1。单因素分析表明,术前L5TA°和LSC Cobb角是术后冠状面失平衡的影响因素(P<0.05),见表 2。Logistic回归分析显示,术前 L5TA≥15°和LSC Cobb≥15°是术后冠状面失平衡发生的独立危险因素,见表3。
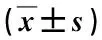
表1 两组患者手术前后各影像学参数比较

续表1

表2 术后冠状位失平衡影响因素的单因素分析

表3 冠状面失平衡危险因素的Logistic回归分析
3 讨论
OLIF是一种新的腹膜后腰椎椎间融合术式,首先由 Silvestre等[7]在2012年提出,其手术时间短,创伤小,融合面积大,避免了神经、血管损伤等并发症,术后疼痛感也明显减轻,随着OLIF手术技术的日渐成熟,目前已成为临床常用的腰椎退行性疾病手术方式[8-10]。
冠状面失平衡会导致患者站立不稳,腰椎部疼痛,也是导致术后翻修、影响患者生活质量的重要因素。李明等[11]研究表明,对脊柱侧弯的治疗中,冠状面躯干平衡至关重要。Glassman等[12]研究认为,冠状面失平衡大于4cm会造成患者手术失败,甚至影响生活质量。一般采用3cm作为冠状面失衡判断的临界值。Schwab等[13]改进了成人脊椎的SRS分类,该分类同时考虑了矢状位和冠状位的影像学参数,证明冠状面失平衡对成人脊椎也同等重要。本研究104例患者中,术前12例存在冠状面失衡,11例术后恢复至平衡状态,1例平衡状态改善;术后1个月内新发冠状面失衡22例,至末次随访时,共37例患者出现冠状面失平衡。A组与B组在性别、年龄、骨密度均无显著性差异,但A组患者术前冠状面术前冠状面Cobb角、AVT、LSC Cobb角、L5TA均显著大于B组(P<0.05),变化值也存在显著性差异,说明冠状面平衡组患者的各项参数值优于冠状面失平衡组。对以上数据进行Logistic 回归分析,发现术前L5TA≥15°和术前LSC Cobb角≥15°是术后冠状面失平衡的独立危险因素,提示L5TA和LSC Cobb 角越大,术后发生冠状面失平衡的风险越高。笔者分析其原因:①术前L5TA≥15°是导致术后冠状面失衡的主要因素。牛晓健等[14]进行的单因素分析显示,术前 L5TA是腰椎术后冠状面失平衡的影响因素,多因素Logistic回归分析显示,术前 L5TA≥15°是术后冠状面失平衡发生的独立危险因素,与本研究结果一致。分析认为,L5TA是L5上终板与S1水平线的夹角,该角度越大,L5倾斜所引起的腰椎底座越不平,导致冠状面失衡的风险增高,会进一步加速S1和L5节段退变和畸形导致冠状面失衡。文献认为,L5-S1节段椎间盘有严重退变、腰椎管狭窄是S1和L5融合的适应证,融合节段应延伸至骶骨。而OLIF治疗腰椎退行性疾病,融合后未进行内固定,单独的融合术对L5倾斜角过大导致的腰椎底座不平纠正效果有限,导致主弯的中心难以向CSVL中线恢复,代偿有限或无法形成互补,因而易出现冠状面失衡。因此,对于L5TA≥15°的患者,OLIF前应采取手术合理有效地纠正L5TA,以恢复底座水平,减少术后冠状失衡发生率,提高手术效果。②术前LSC Cobb 角≥15°是术后冠状面失平衡的独立危险因素。LSC Cobb角是指L4上终板和S1水平线的夹角,由于退变性疾病患者腰椎侧凸下端椎常位于L4椎体[15],故测定LSC Cobb角对于该类患者冠状平衡评价具有重要意义。刘臻等[16]研究发现,TLIF治疗冠状面失平衡的C型成人退变性腰椎侧凸患者,术中腰骶部水平化、降低LSC Cobb角均有助于改善术后冠状失衡。牛晓健等[14]发现冠状平衡和失衡患者的LSC Cobb角差异无统计学意义,表明LSC Cobb角与冠状失衡无关,本研究结论与其相反,这可能与本研究纳入病例更多、采用OLIF手术治疗有关。术前较高的LSC Cobb角提示患者腰椎侧凸严重,治疗过程中需密切关注并给予LSC Cobb角纠正,但单独的OLIF融合术纠正效果有限,因而术后易出现冠状失衡。因此,对于术前 LSC Cobb角≥15°患者,术中应给予适当的操作降低LSC Cobb 角,实现腰骶部水平化,从而减少术后冠状失衡的发生。
综上所述,术前 L5TA≥15°和术前 LSC Cobb角≥15°均为OLIF手术治疗腰椎退行性疾病发生冠状面失平衡的危险因素,术前L5TA≥15°和术前LSC Cobb角越大,则术后发生冠状面失平衡的风险越高。

