不同肠内营养泵入时间对胃癌术后患者的影响
樊海燕 卢先枝 丛喜亮 刘 蕊 柳冉冉 王慕蕴
我国胃癌发病率与病死率均排在第3位[1], 其治疗手段以手术切除为主。术后早期经口或喂养管进行肠内营养(enteral nutrition,EN)可以为患者提供人体代谢所需营养素, 改善患者的营养状况[2]。但由于消化道重建、应激等因素会导致患者出现肠内营养不耐受(feeding intolerance,FI)[3]。FI常表现为胃残余量增多、腹胀、恶心、呕吐、腹泻和便秘,是影响肠内营养实施和喂养达标的重要因素[4]。影响FI的因素主要与肠内营养的途径、喂养的方式、营养液的制剂、温度和速度有关[5-9]。但对于EN泵入时间与FI发生的研究尚未达成共识:持续16 h喂养可能会加重患者的肠道负担[10];持续24 h喂养对胃肠功能差的患者耐受性更好,但存在堵管和喂养时间长的缺点[11];持续6 h,间断2 h喂养能降低胃潴留,减轻护士工作量[12]。同时,EN是影响患者睡眠障碍的重要因素[13],EN的供给方式对食管癌术后患者的睡眠质量有显著影响[14]。目前,对于EN喂养时间的研究多见于重症或急性胰腺炎患者,对全胃切除消化道重建术后患者进行EN泵入时间的研究较少且没有统一的依据。本研究通过采用3种不同肠内营养泵入时间对患者进行肠内营养,观察患者的营养状况、不耐受情况及睡眠情况,旨在为胃癌术后患者有针对性的选择EN泵入时间提供依据。现报告如下。
1 对象与方法
1.1 研究对象
选取2020年2月-2021年2月胃肠外科因胃癌行全胃切术后给予肠内营养的患者90例为研究对象。纳入标准:(1)病理确诊为胃癌;(2)年龄18~<70岁;(3)使用鼻空肠管进行肠内营养;(4)使用能全力肠内营养液进行肠内营养。排除标准:(1)有明确肠内营养禁忌证;(2)合并严重代谢性疾病;(3)合并严重的心脏病、肝病及肾病等;(4)对能全力不适应。本研究获医院伦理委员会批准及患者或家属的知情同意。采用随机数字表法将患者分成A、B、C 3组,各30例。 3组一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。

表1 3组患者基线资料比较
1.2 研究方法
1.2.1 成立肠内营养干预小组
肠内营养干预小组共8名成员,包括胃肠外科主任医师1名、营养师1名、胃肠外科营养专科护士1名、胃肠外科主管护师5名。胃肠外科主任医师负责本研究的可行性分析和统计学指导;营养师负责本研究的技术指导与培训;胃肠外科营养专科护士负责本研究的质量控制与落实。胃肠外科主管护师负责本研究的资料收集与汇总。对本研究组成员进行肠内营养知识、鼻饲管护理、营养泵使用、资料收集与评分方法培训,并进行考核。保证本研究的同质化。
1.2.2 肠内营养实施方案
3组均在手术中重建消化道时,由手术医生将鼻肠管从患者鼻部插入并送至空肠距吻合口30 cm处,固定鼻肠管位置。3组患者均于术后第1天开始行肠内营养,肠内营养第1天均给予5%葡萄糖氯化钠溶液500 mL,第2天泵入能全力500 mL,在第3~4天内逐步过度到1 000~1 500 mL能全力,不足的水分、能量由静脉输液补充。第2天开始肠内营养以10~30 mL/h速度泵入,以后逐渐增加,第4天以<120 mL/h速度泵入,为确保营养液的温度,鼻饲过程中,在输液管靠近营养管接口端加恒温加温器,将营养液加温至37~42℃。随时观察泵入进程及患者的反应,及时处理故障。每4 h使用温开水冲洗鼻肠管,保持通畅。总共泵入时间为6~7 d。术后第8天根据吻合口愈合情况,停止肠内营养或拔除肠内营养管[15]。
1.2.3 干预方案
1.3 观察指标
1.3.1 营养状况
测量患者晨起空腹体质量,采集晨起空腹静脉血,监测患者血红蛋白、白蛋白及总蛋白。测量时间为术前1 d和术后第8天清晨。
1.3.2 肠内营养不耐受发生情况
监测3组患者肠内营养期间恶心呕吐、腹胀、腹泻、便秘的发生例数。(1)恶心呕吐[16]。胃内容物由口腔流出,或患者主诉有恶心。(2)腹胀[17]。指肛门未排气,肠鸣音减弱或消失,腹部膨隆。(3)腹泻[18]。以每天超过3次水样便(水分超过粪便总量85%)、每天粪便重量超过200 g为标准。(4)便秘[19]。每周排便少于3次,或3 d(72 h)之内不解大便。
1.3.3 睡眠情况
采用匹兹堡睡眠质量指数量表(Pittsburgh sleep quality index,PSQI),评估患者的睡眠质量。分别于手术前1 d和手术后第8天时,由经过培训的护理人员在盲态下对患者进行问卷调查和评分。该量表由Buysse等[20]于1989年编制,于1996年由刘贤臣等[21]翻译成中文版,包括主观睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物和日间功能7个方面,采用4级评分法,每个方面评0~3分,量表得分范围为0~21分,得分越高,表明睡眠质量越差。该量表Cronbach′s α系数为8.842,重测信度为0.809。
1.4 统计学方法

2 结果
2.1 3组体质量、血红蛋白、白蛋白、总蛋白比较(表2)
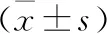
表2 3组体质量、血红蛋白、白蛋白、总蛋白比较
2.2 3组恶心呕吐、腹泻、腹胀、便秘发生情况比较
3组患者恶心呕吐、腹泻、腹胀、便秘的发生情况比较,差异无统计学意义。见表3。
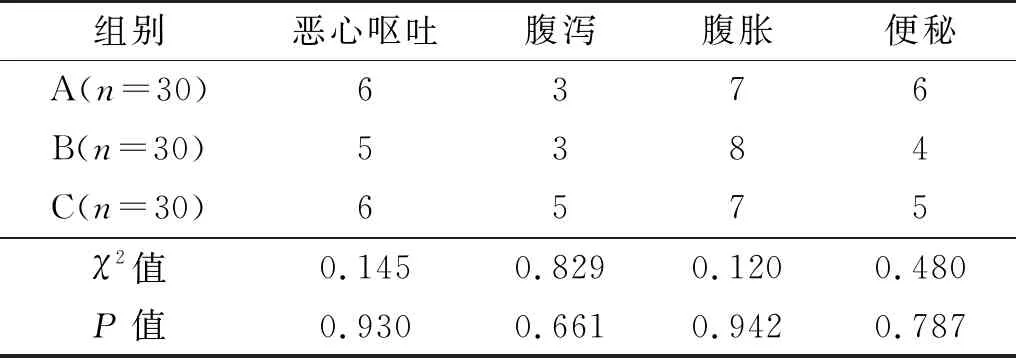
表3 3组恶心呕吐、腹泻、腹胀、便秘发生情况比较 (例)
2.3 3组干预前后PSQI评分比较(表4)
3组患者睡眠情况组间比较,差异有统计学意义。两两比较,B组与A组、C组比较,差异均有统计学意义。见表4。

表4 3组PSQI评分比较分)
3 讨论
本研究结果显示,3组胃癌术后营养状况均较差,应该重视胃癌术后患者的营养问题。大部分胃癌患者术前已有进食减少、恶心、呕吐等症状,再加上肿瘤的消耗,患者会出现不同程度的营养不良及体质量下降;同时手术的创伤、应激及禁食等因素,会造成患者营养需求增加,免疫功能减退,因此患者在术后早期营养状况较差。胃癌围手术期营养治疗中国专家共识(2019版)推荐[22]:对营养状况差的胃癌患者,术中留置空肠营养管有利于术后早期实施EN,改善患者营养状况。胃癌患者术后通过鼻肠管给予肠内营养,可以避开食物对吻合口的刺激,保证患者的安全,有利于早期肠内营养的进行[23]。国内外研究[24-25]表明,术后早期EN均可提高患者的营养状况,促进肛门排气、降低并发症。研究[26]认为间断喂养比持续喂养更能提高患者的营养状况,因为间断分次喂养更符合胃肠道的运动规律和生理特点。本研究中3组患者体质量、血红蛋白、白蛋白及总蛋白的组间效应(P>0.05)和交互效应(P>0.05)比较,差异均无统计学意义。原因可能是术后1周内的患者正处于创伤和感染的应激状态中,患者高代谢状态使蛋白质分解增加合成降低。并且本研究观察的营养指标为术后第8天,患者的营养状况可能还未能体现,需要持续监测患者各项营养指标,以便为患者提供更完善的营养支持方案。因此,胃癌患者术后如无特殊禁忌证,应尽早为患者提供EN,持续监测患者营养指标,重视患者的营养问题。
患者FI的常见表现为恶心呕吐、腹泻、腹胀、便秘,FI是影响EN进行甚至中断的主要原因。3组恶心、呕吐发生情况比较,差异无统计学意义。说明不同EN泵入时间对患者恶心、呕吐的发生影响不显著。但有研究[27]表明,持续4 h,间断1 h泵入比24 h持续泵入恶心、呕吐发生率低。这可能与喂养途径不一致有关,鼻空肠管比鼻胃管耐受性好,鼻空肠喂养可以有效的减少因反流引起的恶心、呕吐[28]。本研究中3组患者均采用鼻空肠管喂养,故3组患者恶心、呕吐情况比较,差异无统计学意义。营养液加热和营养制剂的类型是腹泻发生的主要因素[29]。本研究中3组患者均使用同一种肠内营养液且均将营养液进行加热至37~42°,故3组患者腹泻情况比较,差异无统计学意义。研究[30]显示,患者FI中腹胀的发生率为55.07%,与营养液泵入速度相关。本研究中16 h泵入组速度最快,但3组患者腹胀的发生率比较,差异无统计学意义,可能由于患者后天活动相地较多,致16 h泵入时腹胀感不明显,需要扩大样本实验后证实该结果。本研究中3组便秘的发生率比较,差异无统计学意义。崔嬿嬿等[31]研究显示,不同泵入时间对患者腹泻、便秘发生率影响差异无统计学意义,与本研究结果一致。故EN期间要密切关注患者FI的发生情况,积极处理,改进护理方式,降低患者FI的发生率。研究[32-35]显示,改善营养支持流程、综合化整体护理及中医按摩等均在改善患者不耐受方面取得了较好的效果。
本研究显示,3组PSQI得分在组间效应上比较,差异均有统计学意义。而B组干预后PSQI得分低于A、C 2组。可能由于营养泵在工作期间会有一定声音,会干扰患者睡眠,B组16 h连续泵入的方式保证了患者夜间睡眠不被肠内营养打扰。其次,体位也影响患者的睡眠。肠内营养期间均建议患者采用半卧位或抬高床头30~45°[36],预防反流引起的误吸、恶心和呕吐等。但半卧位增加了患者背部与骶尾部的剪切力,使患者感到不舒适,进而影响睡眠质量,同时患者很难长时间维持不舒适的体位,需要频繁的变换体位,也增加了患者的睡眠中断。本研究中,16 h泵入组保证了患者夜间睡眠时间不被干扰,患者也可以因为夜间未进行肠内营养而选择舒适的体位。故16 h泵入组较另外2组患者睡眠质量好。研究[37]显示,鼻肠管由于从鼻咽部经过,患者会感到鼻部、咽部的疼痛及耳部的不舒适。而且鼻肠管常使用3M胶布固定,也增加了患者鼻部皮肤压力性损伤的风险和不舒适感。因此我们在工作中应密切关注患者的舒适情况,为患者创造安静舒适的条件,改善患者的睡眠情况。
综上所述,3组肠内营养泵入方法对胃癌术后鼻肠管喂养患者的体质量、血红蛋白、白蛋白、总蛋白水平影响差异无统计学意义,且不会增加患者恶心呕吐、腹胀、腹泻及便秘的发生。而16 h持续泵入可以保证患者的睡眠,提高患者的生活质量,又可减轻护士工作量,值得临床推广。

