神经阻滞联合全身麻醉对大隐静脉曲张患者术后疼痛及应激反应的影响
王姗姗,王 辉,张亚男,刘禹含
1首都医科大学大兴教学医院麻醉科,北京 102600
2首都医科大学大兴教学医院胸外血管外科,北京 102600
大隐静脉曲张属于下肢血管病变,在临床中较为常见[1-2]。大隐静脉曲张主要因深静脉瓣膜关闭不全导致下肢静脉血反流,而诱发浅静脉出现异常扩张、迂曲[3-5]。大隐静脉曲张患者可见患肢肿胀、疼痛、色素沉着、瘙痒等临床表现,严重者可形成溃疡甚至截肢,给患者的健康与生活质量均带来了不同程度的影响[6-8]。高位结扎剥脱术为治疗大隐静脉曲张的常用术式,疗效确切[9]。既往手术多采用全身麻醉、椎管内麻醉,虽然麻醉效果理想,但对患者的血流动力学影响较大,易加重患者术后的应激反应程度。近年来,在超声及神经刺激仪引导下的神经阻滞技术开始应用于大隐静脉曲张手术麻醉中,神经阻滞麻醉联合全身麻醉不仅可保证术中麻醉效果,还可降低药物用量,减轻麻醉对患者血流动力学的影响,且术后镇痛时间相对较长,从而降低了术后应激反应程度。本研究旨在客观评估神经阻滞联合全身麻醉在大隐静脉曲张手术麻醉中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年6月至2021年11月在首都医科大学大兴教学医院行手术治疗的大隐静脉曲张患者临床资料。纳入标准:(1)根据《慢性下肢静脉疾病诊断与治疗中国专家共识》[10]和《下肢静脉曲张的诊断与治疗》[11]确诊为大隐静脉曲张;(2)行大隐静脉曲张高位结扎剥脱术;(3)具有围手术期血液样本。排除标准:(1)伴下肢神经损伤、运动功能障碍或下肢畸形;(2)疼痛阈值异常;(3)有酗酒史、镇痛类药物依赖史、吸毒史;(4)凝血功能、免疫功能异常;(5)妊娠期、哺乳期女性;(6)既往有精神类疾病史、心理功能障碍、认知障碍、沟通障碍。根据纳入与排除标准,最终纳入110例大隐静脉曲张患者,按照麻醉方式不同将患者分为全身麻醉组(n=55,采用全身麻醉)和联合组(n=55,采用神经阻滞联合全身麻醉)。全身麻醉组中,男性31例,女性24例;年龄46~68岁,平均(58.07±6.74)岁;体重指数(body mass index,BMI)18.96~28.25 kg/m2,平均(23.72±2.68)kg/m2;病程3~18个月,平均(11.05±2.71)个月;病变位置:左侧32例,右侧23例;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分 级:Ⅰ级8例,Ⅱ级47例;临床-病因-解剖部位-病理生理(clinical etiology anatomy pathophysiology,CEAP)分级:C4级29例,C5级15例,C6级11例。联合组中,男性29例,女性26例;年龄45~69岁,平均(58.12±6.82)岁;BMI 18.47~28.36 kg/m2,平均(23.79±2.71)kg/m2;病程3~19个月,平均(11.12±2.79)个月;病变位置:左侧31例,右侧24例;ASA分级:Ⅰ级7例,Ⅱ级48例;CEAP分级:C4级27例,C5级16例,C6级12例。两组患者性别、年龄、BMI、病程、病变位置比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 手术方法
1.2.1 全身麻醉组
采用喉罩式全身麻醉,麻醉诱导采用0.030 mg/kg咪达唑仑+0.002 mg/kg芬太尼+2.000 mg/kg丙泊酚+0.600 mg/kg罗库溴铵静脉注射后插入喉罩。麻醉维持:经喉罩吸入1%~2%七氟烷并每30~60 min静脉注射芬太尼0.001 mg/kg。术中监测麻醉深度,术后给予常规自控泵镇痛。
1.2.2 联合组
采用神经阻滞联合全身麻醉,患者取仰卧位行股神经阻滞,超声探头置于股动脉、股神经处,调整图像清晰显示后,选取大腿外侧作为穿刺点,由外向内沿股神经方向平面进针。神经刺激仪频率设置为2 Hz,波宽设置为0.3 ms,电流设置为1 mA,电流达到0.3~0.5 mA时见股四头肌出现节律性收缩时,回抽无血,注入0.5%罗哌卡因2 ml,超声示药液经针尖向周围神经扩散,再次给予0.5%罗哌卡因10~15 ml,至药液完全浸润神经为宜。经腘窝按同样方法行坐骨神经阻滞,神经阻滞生效后行全身麻醉,麻醉方法与全身麻醉组相同。术中如出现牵拉反应、躁动则提示麻醉深度不足,补充麻醉维持药物,术后给予常规自控泵镇痛。
1.3 观察指标
术前及术后1 d,采集患者空腹静脉血样6 ml,使用离心机以3500 r/min,半径12.5 cm,离心10 min,分离血清、血浆,并置于-80 ℃保存待检。使用酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA)检测C反应蛋白(C reactive protein,CRP)、白细胞介素-6(interleukin-6,IL-6)水平,以流式细胞仪检测活性氧(reactive oxygen species,ROS)水平,以黄嘌呤氧化酶法检测超氧化物歧化酶(super oxide dismutase,SOD)水平。血浆样本采用免疫比浊法检测D-二聚体(D-dimer,D-D)水平,采用凝固法检测纤维蛋白原(fibrinogen,Fib)水平,使用全自动型凝血分析仪检测活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、凝血酶原时间(prothrombin time,PT)、凝血酶时间(thrombin time,TT)。比较两组患者术前(麻醉开始前)、术中(麻醉生效后至手术结束即刻)血流动力学指标的变化情况,包括平均动脉压(mean arterial pressure,MAP)、收缩压(systolic blood pressure,SBP)、心率(heart rate,HR)。观察两组患者术前、术后1 d血清学相关指标的变化情况,即血管内皮生长因子(vascular endothelial growth factor,VEGF)、基质金属蛋白酶9(matrix metalloproteinase 9,MMP9)、血栓素B2(thromboxane B2,TXB2)。统计两组患者术中阿片类药物用量,分别于术后1、8、24、48 h评估患者的疼痛程度。术后疼痛程度采用视觉模拟量表(visual analogue scale,VAS)评分[12]进行评估,评分范围为0~10分,评分越高表示患者疼痛程度越剧烈。
1.4 统计学方法
采用SPSS 23.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 血流动力学指标的比较
术前,两组患者MAP、SBP、HR比较,差异均无统计学意义(P>0.05);术中,两组患者MAP、SBP、HR均低于本组术前,且联合组患者均高于全身麻醉组,差异均有统计学意义(P<0.05)。(表1)
表1 术前、术中两组患者血流动力学指标的比较(±s)

表1 术前、术中两组患者血流动力学指标的比较(±s)
注:与本组术前比较,*P<0.05;1 mmHg=0.133 kPa
指标 时间 全身麻醉组(n=55)联合组(n=55) t值 P值SBP(mmHg)术前 112.67±8.17 113.04±8.09 0.2390.812术中 100.12±6.48*106.72±7.32* 5.007<0.01 MAP(mmHg)术前 89.12±5.08 89.19±5.11 0.0720.943术中 70.39±3.65* 86.27±3.26*24.065<0.01 HR(次/分钟)术前 80.51±5.89 81.09±5.91 0.5160.607术中 71.16±3.11* 75.35±4.17* 5.973<0.01
2.2 术中麻醉药物用量与术后VAS评分的比较
联合组麻醉药物用量明显少于全身麻醉组,差异有统计学意义(P<0.01)。术后1、48 h,两组患者VAS比较评分,差异均无统计学意义(P>0.05);术后8、24 h,联合组患者VAS评分均低于全身麻醉组(P<0.05),术后各时间点联合组患者VAS评分整体水平低于全身麻醉组(F组间=96.723、F时间=245.047、F交互=21.320,P<0.05)。(表2)
表2 两组患者术中麻醉药物用量、术后VAS评分的比较(±s)
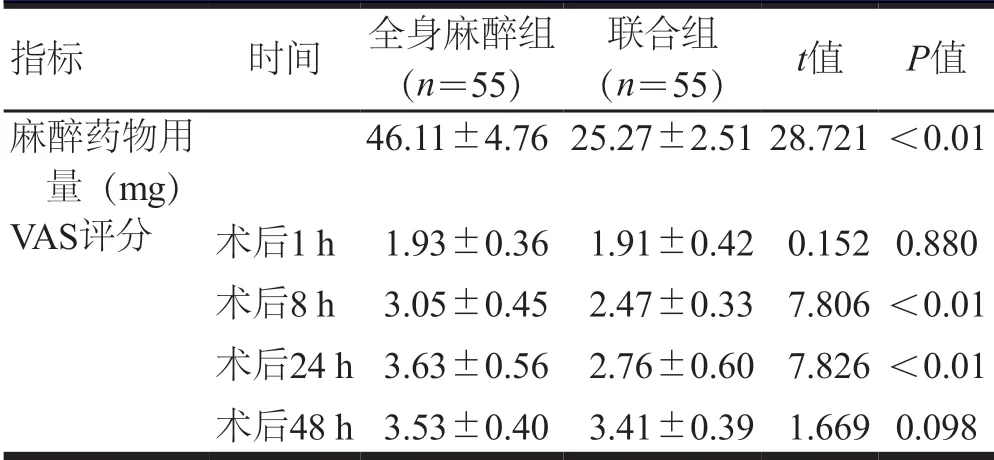
表2 两组患者术中麻醉药物用量、术后VAS评分的比较(±s)
指标 时间 全身麻醉组(n=55)联合组(n=55) t值 P值麻醉药物用量(mg)46.11±4.7625.27±2.5128.721<0.01 VAS评分 术后1 h 1.93±0.36 1.91±0.42 0.1520.880术后8 h 3.05±0.45 2.47±0.33 7.806<0.01术后24 h 3.63±0.56 2.76±0.60 7.826<0.01术后48 h 3.53±0.40 3.41±0.39 1.6690.098
2.3 应激反应指标的比较
术前,两组患者各项应激反应指标比较,差异均无统计学意义(P>0.05)。术后,两组患者CRP、IL-6、ROS均高于本组术前,SOD低于本组术前;联合组患者CRP、IL-6、ROS均低于全身麻醉组,SOD高于全身麻醉组,差异均有统计学意义(P<0.05)。(表3)
表3 手术前后两组患者应激反应指标的比较(±s)
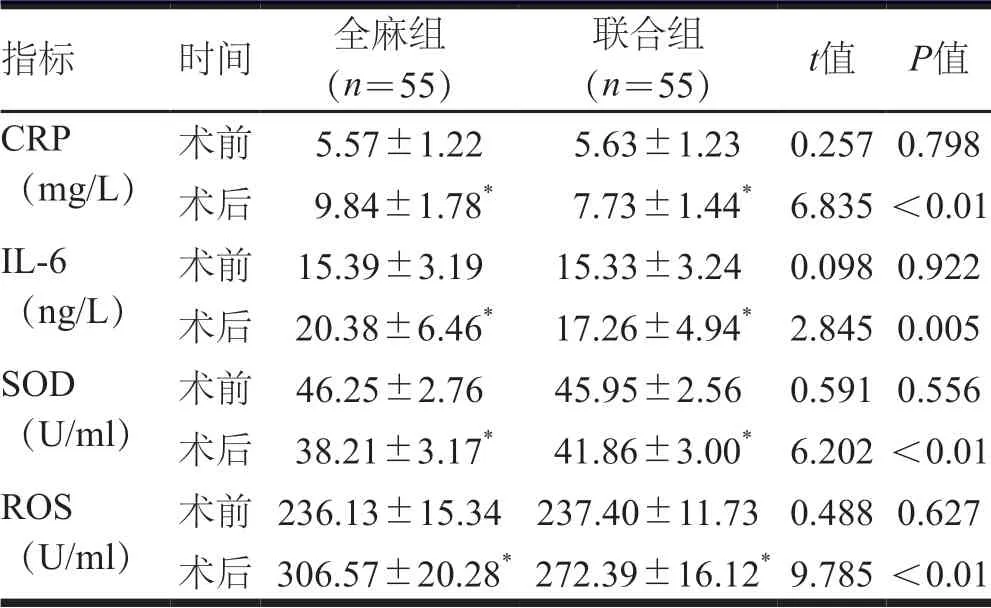
表3 手术前后两组患者应激反应指标的比较(±s)
注:与本组术前比较,*P<0.05
指标 时间 全麻组(n=55)联合组(n=55) t值 P值CRP(mg/L)术前 5.57±1.22 5.63±1.23 0.2570.798术后 9.84±1.78* 7.73±1.44* 6.835<0.01 IL-6(ng/L)术前 15.39±3.19 15.33±3.24 0.0980.922术后 20.38±6.46* 17.26±4.94* 2.8450.005 SOD(U/ml)术前 46.25±2.76 45.95±2.56 0.5910.556术后 38.21±3.17* 41.86±3.00* 6.202<0.01 ROS(U/ml)术前236.13±15.34 237.40±11.73 0.4880.627术后 306.57±20.28* 272.39±16.12*9.785<0.01
2.4 凝血功能指标的比较
术前,两组患者各项凝血功能指标比较,差异均无统计学意义(P>0.05)。术后,两组患者APTT、PT、TT均低于本组术前,Fib、D-D均高于本组术前,联合组患者APTT、PT、TT、Fib、D-D均低于全身麻醉组,差异均有统计学意义(P<0.05)。(表4)
表4 手术前后两组患者凝血功能指标的比较(±s)
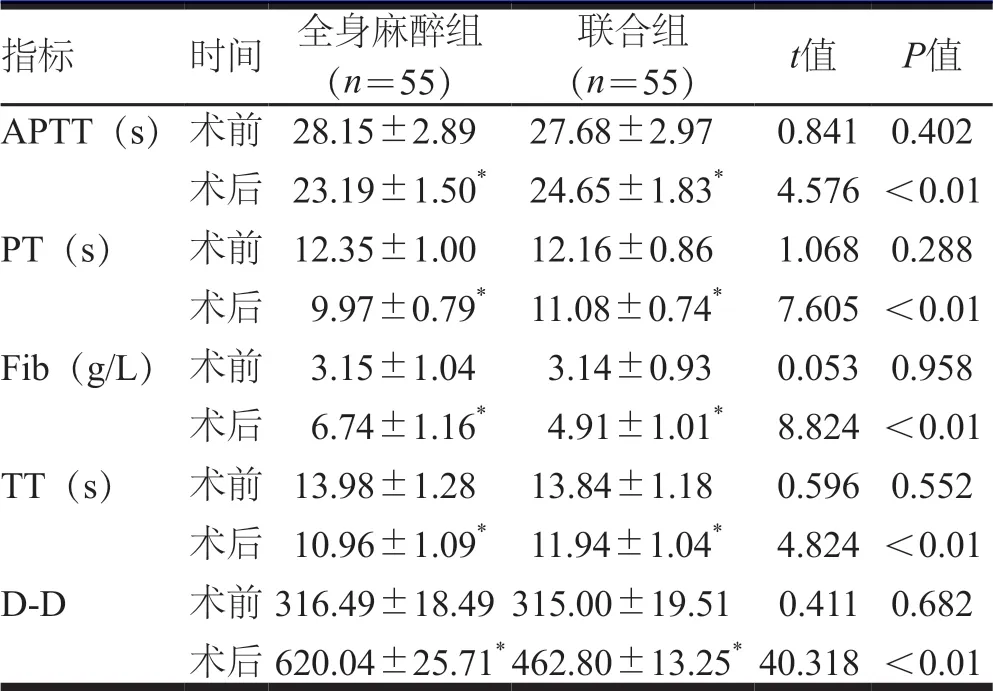
表4 手术前后两组患者凝血功能指标的比较(±s)
注:与本组术前比较,*P<0.05
指标 时间 全身麻醉组(n=55)联合组(n=55) t值 P值APTT(s)术前 28.15±2.89 27.68±2.97 0.841 0.402术后 23.19±1.50* 24.65±1.83* 4.576<0.01 PT(s) 术前 12.35±1.00 12.16±0.86 1.068 0.288术后 9.97±0.79* 11.08±0.74* 7.605<0.01 Fib(g/L)术前 3.15±1.04 3.14±0.93 0.053 0.958术后 6.74±1.16* 4.91±1.01* 8.824<0.01 TT(s) 术前 13.98±1.28 13.84±1.18 0.596 0.552术后 10.96±1.09* 11.94±1.04* 4.824<0.01 D-D 术前316.49±18.49315.00±19.51 0.411 0.682术后620.04±25.71*462.80±13.25*40.318<0.01
2.5 血清学相关指标
术前,两组患者VEGF、MMP9、TXB2比较,差异均无统计学意义(P>0.05)。术后,两组患者VEGF均高于本组术前,MMP9、TXB2均低于本组术前;联合组患者VEGF高于全身麻醉组,MMP9、TXB2均低于全身麻醉组,差异均有统计学意义(P<0.05)。(表5)
表5 手术前后两组患者血清学相关指标的比较(±s)
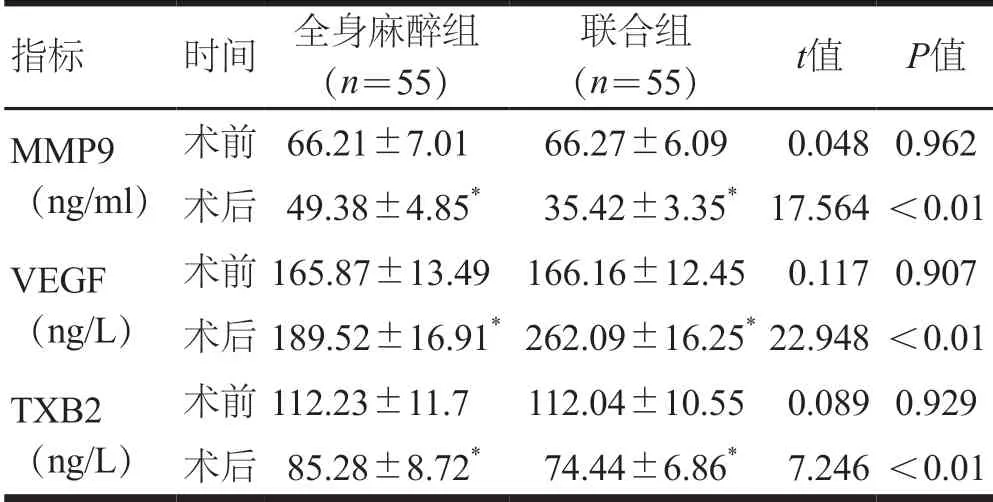
表5 手术前后两组患者血清学相关指标的比较(±s)
注:与本组术前比较,*P<0.05
指标 时间 全身麻醉组(n=55)联合组(n=55) t值 P值MMP9(ng/ml)术前 66.21±7.01 66.27±6.09 0.0480.962术后 49.38±4.85* 35.42±3.35*17.564<0.01 VEGF(ng/L)术前165.87±13.49 166.16±12.45 0.1170.907术后189.52±16.91* 262.09±16.25*22.948<0.01 TXB2(ng/L)术前112.23±11.7 112.04±10.55 0.0890.929术后 85.28±8.72* 74.44±6.86* 7.246<0.01
3 讨论
大隐静脉曲张高位结扎剥脱术为大隐静脉曲张治疗的常用术式,多数患者通过手术治疗可获得理想预后[13-15]。大隐静脉曲张属于血管病变,在疾病形成与进展过程中患者的血管内皮发生不同程度的损伤,血管内皮功能亦有所下降[16-17]。手术麻醉易诱发血流动力学波动,从而可对患者的血管内皮形成进一步刺激。因此,大隐静脉曲张患者手术麻醉方式的选择对于保障手术疗效、减轻术后应激反应及获得理想预后均具有重要意义。既往大隐静脉曲张手术多采用全身麻醉,但全身麻醉易出现麻醉过深,患者术中血流动力学波动较大,而诱发较为严重的术后应激反应,对患者血管内皮的刺激更为显著,术中阿片类药物用量也较大[18-19]。因此,有必要找到一种对患者血流动力学影响较小,术后应激反应更轻的麻醉方案。
在超声技术与神经刺激仪的支持下,神经阻滞麻醉开始逐渐应用于诸多外科麻醉中。外周神经阻滞药物属于局部麻醉药物,作用于外周神经,对血流动力学影响较轻,可减轻患者术后应激反应。大隐静脉曲张从足背静脉弓的内侧起始,于小腿内侧伴隐神经向上,经耻骨结节下穿隐静脉裂孔与股静脉汇合。大隐静脉曲张剥脱术的范围较大,但多数患者的大隐静脉曲张病变段位于小腿,这一区域由股神经与坐骨神经支配,因此,采取股神经、坐骨神经阻滞麻醉能够达到大隐静脉曲张手术治疗要求。
本研究结果表明,两组患者术中血流动力学指标均有所下降,但联合组下降幅度更小,提示联合麻醉对于大隐静脉曲张手术患者的血流动力学指标影响较轻微,这一研究结论与刘祥祥等[20]研究结论相符。本研究结果显示,术后24 h,联合组麻醉镇痛效果优于全身麻醉组,术后炎性应激反应与氧化应激反应程度均轻于全身麻醉组,表明联合组减轻了患者术后疼痛刺激,降低了患者术后疼痛的应激反应程度,这对于预防患者术后下肢深静脉血栓形成等术后并发症具有重要意义。两组患者术后均出现凝血功能亢进,这与手术操作后的正常促凝机制相关,但联合组患者术后凝血功能指标均优于全身麻醉组,提示联合麻醉能够减少患者术中全麻药物使用量,减轻肝肾负担,同时其术中血流动力学指标更为稳定,对患者血管内皮损伤更小,诱发的术后凝血亢进更为轻微。VEGF为血管内皮生长因子,可反映血管通透性,是血管内皮细胞特异性结合肝素合成的生长因子,具有诱导血管新生的作用,对患者血管内皮损伤具有修复功效。MMP9为基质金属蛋白酶家族成员,能够降解、重塑细胞外基质,诱发血管内皮纤维化进程。TXB2为血小板花生四烯酸代谢环氧化酶的一项主要产物,可诱导血小板聚集,促进血栓形成。大隐静脉曲张属于血管病变,患者在疾病进展的过程中出现VEGF下降,MMP9、TXB2异常升高。本研究结果显示,联合组患者VEGF高于全身麻醉组,MMP9、TXB2均低于全身麻醉组,提示联合组患者术后血管修复功能有所提升,血管内皮纤维化进程得到有效抑制,同时通过降低TXB2水平发挥了减少血小板过度聚集,预防或降低术后深静脉血栓形成风险的作用,患者的血管内皮功能更佳,这对于促进患者术后恢复、预防深静脉血栓形成具有积极作用。
综上所述,神经阻滞联合全身麻醉可发挥更为良好的术后镇痛效果,降低术中阿片类药物用量,减少患者术中血流动力学波动,从而降低大隐静脉曲张患者术后炎性、氧化应激反应程度,控制高凝状态,调节血清学相关指标表达水平,对于预防术后下肢深静脉血栓形成具有积极意义。

