肺腺癌EGFR-TKIs耐药后转化为小细胞肺癌1例
商 凯,刘洋洋,吴 芳,陈 丽(南昌大学第一附属医院肿瘤科,南昌 330006)
表皮生长因子受体酪氨酸激酶抑制剂(EGFR-TKIs)显著改善了晚期EGFR突变非小细胞肺癌(NSCLC)患者的预后,然而获得性耐药的出现难以避免。既往研究[1]显示,继发T790M突变是EGFR-TKIs治疗后最常见的耐药机制,约占一代EGFR-TKIs全部耐药机制的60%;近年来,小细胞肺癌(SCLC)转化作为另一种少见的耐药机制也被越来越多地报道[2]。由于发生SCLC转化后肿瘤的侵袭性显著增加,且治疗方案有限,患者一般预后较差。南昌大学第一附属医院收治了1例吉非替尼、奥希替尼治疗耐药后转化为SCLC的患者,经伏美替尼联合胸部病灶姑息放疗后患者短期内即获显著缓解,现报告如下。
1 临床资料
患者,女,64岁,无吸烟史,因“咯血20 d,发现肺占位2 d”于2017年9月就诊于本院,入院体检无明显阳性体征,胸全腹部增强CT示:右肺中叶见一肿块影(大小约3.5 cm×2.0 cm),右肺上叶后段见一小结节(直径为0.4~0.5 cm,考虑转移),余颅脑增强MRI、全身骨显像均未见异常。遂于2017年9月19日在全身麻醉下行胸腔镜下右肺上、中叶根治性切除+淋巴结清扫术,术后病理(图1)示:右中、上肺叶浸润性腺癌(腺泡型),支气管残端、淋巴结均未见癌累及,免疫组织化学示ALK(1A4)(-)、EGFR(2+)、PD-L1(-)、Napsin-A(+)、TTF-1(+)、Ki-67(热点区70%+)、P53(90%中+);诊断为右肺腺癌(pT4N0M0,ⅢA期)。2017年11月至2018年1月行培美曲塞联合铂类方案化疗4周期,每2周期复查未见复发及转移。2018年5月10日患者因再次咯血于当地医院行PET-CT检查,结果提示:右侧胸膜及膈面多枚软组织结节(大小为0.4~0.7 cm),考虑恶性转移性病变。评估为疾病进展(PD),行血浆样本NGS检测示:EGFR 19-Del,遂开始服用吉非替尼(250 mg,1次·d-1)治疗,期间耐受性良好,每2月定期复查疗效评价为持续疾病稳定(SD)。
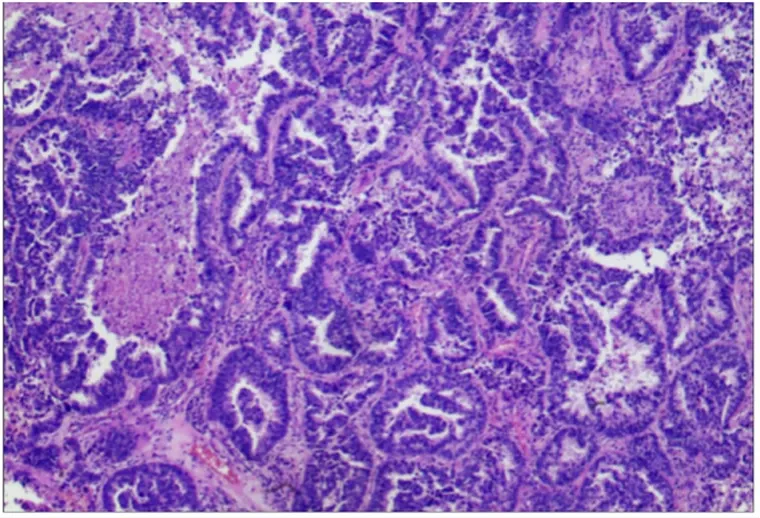
癌细胞呈腺样、条索状排列,细胞异型性明显,呈浸润性生长(HE,×20)。
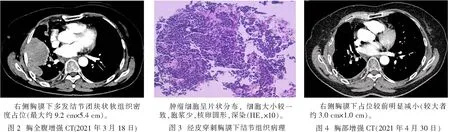
2019年8月28日患者复查CT见右侧胸膜病灶较前增多增大,考虑耐药,遂再次行血浆样本NGS检测,结果提示:EGFR 19-Del,T790M未见突变。2019年9月17日患者再次开始行培美曲塞联合铂类方案化疗,期间每2周期复查疗效评价为SD,5周期后患者拒绝继续化疗,于2020年3月改行安罗替尼(10 mg,1次·d-1,连续服2周停1周)治疗4周期,期间定期复查评价为SD。2020年7月患者因血压升高自行改服奥西替尼(80 mg,1次·d-1)1个月。2020年8月复查发现右侧胸膜病灶再次显著增大(最大约3.3 cm×4.3 cm),遂行穿刺活检,病理检查示:结合病史及免疫组织化学符合腺癌治疗后小细胞癌转化。予依托泊苷联合铂类化疗5周期,期间最佳疗效部分缓解(PR)。2021年1月20日复查发现新增右侧第4肋骨转移,改行多西他赛+铂类方案联合信迪利单抗治疗2周期,2021年3月14日复查考虑为PD。2021年3月18日,患者因进行性加重胸闷气喘及右侧胸壁疼痛再次就诊于本院。体格检查:神清,气促,端坐呼吸,两肺呼吸音粗,体力活动状态(PS)评分为3。胸全腹部增强CT(图2)示右侧胸膜下多发结节团块状软组织密度占位(最大约9.2 cm×5.4 cm),邻近第4肋骨骨质破坏,提示侵犯可能;颅脑增强MRI示左侧额叶及右侧颞叶结节影(大者直径约0.6 cm),考虑转移可能;遂行CT引导下经皮穿刺活检并送基因检测,病理检查(图3)示:小细胞癌,免疫组织化学示CK(+)、CD56(3+)、CgA(+)、Syn(+)、Ki-67(80%+)、CK7(-)、TTF-1(+)、NapsinA(-)、P40(-)、P63(-)、LCA(-);基因检测结果为:EGFR 19-Del,TP53 6外显子突变。于2021年3月25日开始行肺部病灶包括肋骨姑息放疗,总剂量50 Gy,每次2 Gy,5次·周-1,同时联合伏美替尼(80 mg口服,1次·d-1)靶向治疗,治疗1周后患者胸闷气喘较前明显缓解,右侧胸壁疼痛逐渐减轻,治疗期间未发生皮疹、腹泻、放射性肺炎等不良反应,患者生活质量明显改善。2021年4月30日复查胸部CT(图4)示:右侧胸膜下占位较前明显减小(较大者约3.0 cm×1.0 cm),原右肺门及纵膈多发肿大淋巴结较前明显减小,疗效评价为PR,现患者已顺利完成放疗,继续口服伏美替尼靶向治疗中。
2 讨论
EGFR-TKIs是目前EGFR基因敏感突变晚期NSCLC患者的一线标准治疗方案,然而绝大多数患者在接受EGFR-TKIs治疗12~18个月后出现获得性耐药,重复活检结果显示,大约3%~10%的获得性耐药与发生SCLC的病理类型转化有关[3-4]。另有研究[5-6]表明,从确诊肺腺癌到发生SCLC转化所需的中位时间为19个月,发生转化后其临床表现与治疗方案均与SCLC相似,转化后治疗的中位PFS仅为2.4~5.4个月,中位OS仅为8.0~13.7个月,且转化后发生中枢神经系统(CNS)转移的概率明显增加,一般病情进展迅速,预后较差。本例患者为非吸烟女性,接受根治性手术和辅助化疗后出现复发和转移,血液基因检测结果提示EGFR 19-Del突变,遂采用第一代EGFR-TKIs吉非替尼治疗,尽管最初有效,但不可避免出现耐药,从开始服用吉非替尼到出现耐药,其PFS约为15.7个月,在经历多线治疗后再次活检发现产生SCLC病理类型转化,从确诊肺腺癌到发现SCLC转化的时间为35.2个月,发生病理类型转化后,患者仍然保持着原有的EGFR突变类型,7个月后发现存在颅脑转移,这些情况均与既往报道[7]SCLC转化的特征比较吻合。
关于肺腺癌经EGFR-TKIs治疗后出现SCLC转化的机制报道甚少。目前被大家广泛接受的一种观点是肺腺癌和SCLC之间拥有共同的前体细胞——肺泡Ⅱ型细胞,肺泡Ⅱ型细胞在EGFR突变基因作用下向肺腺癌细胞增殖分化,而EGFR-TKIs则阻碍了这一过程,再加上TP53与视网膜母细胞瘤基因1(RB1)基因失活会促进SCLC转化,最终由这些肺泡Ⅱ型细胞产生并携带EGFR突变的肺腺癌分化为SCLC[8]。LEE等[9]则从分子水平上更加详细地描述了这一过程:SCLC的前体细胞在EGFR-TKIs的选择压力下通过发生表观遗传学改变以及包括胰岛素样生长因子1受体(IGF-1R)介导的信号通路、核因子κB(NF-κB)通路等在内的多条信号转导通路,转化为一种处于低增殖或不增殖状态的“persisiter”细胞[10],从而在EGFR-TKIs杀灭作用下存活,随后在载脂蛋白B mRNA编辑酶催化多肽作用下产生TP53或RB1抑癌基因失活或Notch信号通路改变,最终转化为SCLC表型[9,11]。
进一步的基因组分析显示,发生SCLC转化者往往合并TP53、RB1或PIK3CA等基因突变,LEE等[9]就发现SCLC转化组RB1和TP53突变频率明显高于非转化组。一项回顾性研究[12]显示,发生SCLC转化后最常见的基因组改变是TP53突变(占68.0%)与RB1基因突变(占36.0%),其他基因组改变的发生率,包括PIK3CA突变、BRCA2突变、MYC扩增、PTEN重排和MYH2突变则相对较低,该研究还发现EGFR-T790M突变在使用第一代/第二代EGFR-TKIs治疗的SCLC患者中较少检出;这与OFFIN等[11]所报道的转化性小细胞癌中EGFR-T790M突变的相对缺失与EGFR依赖性的丧失是一致的。本例患者在整个治疗过程中先后进行了3次基因检测,均未检出EGFR-T790M突变,其中前2次为血液基因检测,最近1次活检组织基因检测提示TP53突变,考虑到液体活检误差的存在,本例患者是否初始就存在TP53突变目前不得而知。
关于产生SCLC转化后的治疗方案,一般认为首选铂类联合依托泊苷(EP)方案化疗,MARCOUX等[6]的研究中其ORR可达54%,但中位PFS仅为3.4个月,中位OS仅为10.9个月,该研究同时发现发生SCLC转化的患者使用紫杉醇和白蛋白紫杉醇类药物同样拥有70%的临床缓解率。亦有学者[13]在发生病理类型转化后继续原TKI方案治疗,采用厄洛替尼联合EP方案化疗获得了更长的无进展生存期,达8.0个月。LIU等[14]报道了1例发生SCLC转化后新增MET融合突变的肺腺癌患者,使用MET抑制剂克唑替尼联合奥希替尼治疗获得了较好的疗效,这提示对于再次基因检测产生新的基因突变类型并合并相应靶向药物使用指征时,患者也可选择转化前未使用过的靶向药物进行单药或联合治疗。安罗替尼亦对发生SCLC转化者有显著疗效,其ORR为66.7%,中位PFS达6.2个月,而免疫治疗在众多报道中均被证明无明显疗效[6,12],筛选出适合接受免疫治疗的特定人群尚需进一步探索。FERRER等[15]认为EGFR突变型NSCLC患者经过多线治疗后发生SCLC转化的概率大大提高,这可能是导致本例患者发生病理类型转化的原因之一。发生SCLC转化后,本例患者首先接受依托泊苷联合铂类方案化疗,5个月后病情进展,继而使用多西他赛及铂类化疗联合信迪利单抗免疫治疗,病情再次进展,这提示免疫治疗对SCLC转化者的疗效仍有待进一步探索。在确认患者出现脑转移后,对患者胸膜病灶再次进行活检及基因检测,仍未检测到EGFR-T790M突变,考虑到患者出现脑转移且既往使用奥希替尼无效,建议试探性使用国产第三代EGFR-TKIs伏美替尼联合局部放疗。令人意外的是,治疗1周后患者胸闷气喘症状较前明显好转,治疗1个月后,胸部CT显示患者胸膜下病灶较前缩小超60%(见图2,4),肿瘤负荷较前明显减轻,截止末次随访,患者发生SCLC转化后总生存期已超过8个月。甲磺酸伏美替尼是一种国产三代EGFR-TKIs,于2021年3月3日获批上市,用于EGFR-T790M突变阳性局部晚期或转移性NSCLC的治疗,目前,SCLC转化后使用伏美替尼联合放疗方案治疗获得显著缓解的病例尚未见报道,这提示伏美替尼联合放疗可能是一种潜在的治疗方案;此外,对于经奥希替尼治疗无效含EGFR敏感突变的晚期肺癌患者,同为第三代EGFR-TKIs的伏美替尼可能具有一定疗效,不过这还需开展更深入的大样本前瞻性研究加以证实。
综上所述,在TKI的持续选择压力下,肿瘤亚克隆可能发生一系列基因组学改变,再次活检及动态基因检测是明确NSCLC患者EGFR-TKIs耐药原因以及精准调整临床治疗方案的有力手段,因此,在NSCLC全程治疗过程中不断提高再次活检及动态基因检测意识尤为重要。关于SCLC转化的具体机制,尽管既往研究[8-11]已提出一系列可能的假说或模型,目前仍未形成统一定论,还有待进一步深入研究。而对于发生SCLC转化后的治疗方案,目前仍以化疗和TKI治疗为主,小分子多靶点酪氨酸激酶抑制剂安罗替尼亦有较好效果,免疫治疗则在既往一系列报道[6,12]中并未显示出令人满意的疗效。本例患者在使用国产三代EGFR-TKIs伏美替尼联合放疗方案治疗后短期内即获显著缓解,这提示伏美替尼联合放疗可能为发生SCLC转化患者提供较好的临床获益。

