声门下吸引对颅内动脉瘤破裂患者颅内压及灌注压的影响
汪桂亮,刘亚云,汤 云,于 涛,王 奎,窦云有
(皖南医学院第一附属医院(皖南医学院弋矶山医院),安徽 芜湖 241001)
颅内动脉瘤破裂引起蛛网膜下腔出血是一种急性脑血管病,其特点为发病急、病情重、病死率及致残率高。患者有不同程度的意识障碍需要建立人工气道行机械辅助通气保障有效通气和氧合。重症患者机械通气时间长,呼吸机相关性肺炎(Ventilator associated pneumonia,VAP)发生率高导致继发性脑损伤影响患者预后。研究显示,VAP的发生与人工气道气囊压力不足、气囊上滞留物进入下呼吸道密切相关。研究表明[1],声门下吸引(Subglottic Secretion Drainage,SSD)能有效降低VAP发生率,缩短患者机械通气时间和住院时间,改善患者预后。目前国内外指南均推荐使用声门下吸引清除气囊上滞留物来预防VAP。研究显示声门下吸引可引起患者不适、呛咳、躁动的发生,因此有导致患者ICP增加及脑血流灌注不足的潜在风险,对患者预后产生影响。本研究的目的是观察声门下吸引清除气囊上滞留物对颅内动脉瘤破裂患者ICP、CPP的影响。现报告如下。
1 对象和方法
1.1 研究对象采用前瞻性研究方法,选取2019年11月至2021年10月间入住皖南医学院弋矶山医院神经外科重症监护室颅内动脉瘤破裂出血患者,所有患者均使用带声门下吸引的气管套管并通过声门下吸引来清除人工气道气囊上滞留物。
1.1.1 纳入标准 (1)发病24 h以内;(2)CT证实蛛网膜下腔出血,CTA或DSA诊断颅内动脉瘤;(3)ICP<20 mmHg;(4)年龄≥18周岁;(5)家属签署知情同意书。
1.1.2 排除标准 (1)无人工气道患者;(2)血流动力学不稳定者;(3)严重肺大泡、血胸、气胸者。
1.1.3 伦理学 本研究符合医学伦理学标准,经过医院伦理委员会审批(审批号2019-51),并取得患者家属的知情同意。
1.1.4 研究方法 术后所有患者给予抗炎、降颅压及营养支持,床边心电监护。经皮颅骨钻孔、侧脑室额角穿刺植入脑室型ICP探头,使用颅内压监测仪Codman(美国强生公司)监测颅内压。所有患者均使用带声门下吸引管的气管套管,采用动脉穿刺进行有创动脉压监测。入院时评估患者APACHEⅡ评分以及Hunt-Hess分级,呼吸治疗师每两小时行一次声门下吸引操作。具体操作如下:患者床头抬高30°~40°,操作前监测气囊压力并维持气囊压力在25~30 cm H2O。正确连接中心负压吸引系统,吸引负压维持在-100~80 mmHg。使用0.5%碘伏消毒声门下吸引管口,正确连接负压吸引管。滞留物粘稠无法吸出时采用10 mL一次性灭菌注射器对患者进行声门下冲洗,冲洗液选用0.9%氯化钠溶液,冲洗量为5 mL/次,反复冲洗直至滞留物吸出。操作时动作轻柔,严格执行手卫生及无菌操作。操作结束后测量和维持气囊压力于25~30 cm H2O。操作开始前1 h暂停肠内营养并确保患者没有接受高渗治疗。操作开始前10 min进行气管内吸痰,之后停止一切操作防止影响ICP波动。吸痰操作前进行充分氧合和短暂过度通气,吸痰操作在15 s以内完成,避免患者发生呛咳或呃逆。记录操作开始前及操作结束后5 min平稳状态下的ICP、HR、RR、MAP和SpO2的值。声门下吸引操作时记录ICP、HR、MAP、RR、SpO2变化的最高值或最低值。通过公式CPP=MAP-ICP计算操作期间及前后的CPP值。操作期间密切观察患者病情及生命体征,当患者病情变化及时停止操作协助医生积极抢救。
1.2 观察指标
1.2.1 基础资料 记录患者性别、年龄、急性生理学与慢性健康状况评分Ⅱ(APACHEⅡ)、格拉斯哥评分(GCS)、Hunt -Hess分级、体重指数(BMI)、机械通气时间、镇痛镇静、呼吸机模式、呛咳反应分级:1级,无呛咳;2级,轻度咳嗽,1~2次,无明显肢体运动;3级,强咳,3~4次,有颈、胸运动;4级,咳嗽4次以上,伴有全身运动和干呕,引起剧烈疼痛[2]。
1.2.2 患者ICP及患者生命体征 通过心电监护仪记录患者HR及SpO2、有创动脉压监测患者MAP、颅内压监测仪监测患者ICP。记录操作开始前及操作结束后5 min患者平稳状态下的HR、MAP、SpO2、ICP、CPP以及声门下吸引操作过程中患者HR、MAP、ICP、SpO2、CPP变化的最高值或最低值,观察声门下吸引操作对上述指标的影响。
1.3 统计学方法采用SPSS 23.0软件行统计分析,计数资料以频数和百分比[n(%)]表示,正态分布的计量资料以“均数±标准差”表示,行单因素重复测量方差分析,以P<0.05为有统计学差异。
2 结果
2.1 患者的基本信息37名患者纳入研究,其中男性12例占32.4%,女性25例占67.6%;年龄为(61.45±10.65)岁;APACHEⅡ评分为(13.48±3.35);BMI为(23.51±2.57)kg/m2;机械通气时间为(3.43±2.34)d;GCS评分(5.75±2.68);Hunt-Hess分级(3.38±0.79);呛咳反应分级(1.97±0.98);滞留物吸引量(2.81±1.82)mL;镇静(有17/无20)例;镇痛(有18/无19)例;呼吸机模式(PCV24/PSV13)例;自主呼吸(有30/无7)例。
2.2 声门下吸引操作对患者ICP、CPP及生命体征的影响声门下吸引操作过程中ICP(mmHg)、SpO2(%)、HR(次/min)、RR(次/min)和MAP(mmHg)的变化是显著的(P<0.05),CPP(mmHg)无显著性差异(P>0.05)。具体结果见表1。
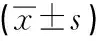
表1 声门下吸引操作对患者ICP、CPP及患者生命体征的影响

表1续表
3 讨论
颅内动脉瘤破裂蛛网膜下腔出血(SAH)具有严重后果,死亡率高达50%,只有三分之一的幸存者功能恢复良好。在SAH后多种脑损伤机制中,高颅内压(HICP)可能起重要作用。外界刺激可引起颅内压骤然升高,这会导致脑灌注减少和短暂性全脑缺血以及颅内再出血的发生,加重了继发性脑损伤,影响患者的预后[2]。以ICP、CPP目标导向性治疗与患者良好转归关系密切。声门下吸引是清除气囊上滞留物的常规操作可有效降低VAP的发生率,然而其操作也会刺激气道黏膜触发患者咳嗽反射,引起支气管痉挛、胸腔压升高、脑血管痉挛导致ICP骤然增高,增加颅内血管破裂的风险[3]。
我们观察到患者ICP在声门下吸引时骤然升高,吸引结束后恢复操作前基线值。ICP短暂改变可能由于气道压力的改变而引起。声门下吸引使得局部气管黏膜的压力在吸引的过程中不断增大,引发患者不耐受、呛咳、气管黏膜出血等并发症[4]。并且吸引时间随着声门下滞留物粘稠度增加而延长更易导致患者呛咳,这点在王妮娜的一项研究也得到体现。有研究指出吸痰后ICP增加幅度的主要决定因素似乎与患者咳嗽引起的胸内压升高有关[5]。我们知道颅腔内容物由脑组织、脑血液和脑脊液组成,三者的总体积共同决定了颅内压。脑血容量受脑灌注量及静脉回流影响,当脑血容量增加可引起颅内压增高。气道压力改变通过肺脏组织传递到胸膜腔使得胸腔压变化进而影响中心静脉压(CVP)。CVP升高静脉回流受阻不仅引起脑血流淤滞,还会导致心输出量降低引起脑血管自动调节舒张增加ICP。这类似于机械通气患者PEEP升高引起的胸膜压升高减少脑静脉回流引起颅内压升高。有研究结果表明,异丙酚可减少吸痰引起的刺激、颅内压波动、咳嗽反应和短期并发症,并可改善格拉斯哥预后评分(GOS)[6]。因此对于有颅内压增高风险的患者可以考虑使用药物抑制咳嗽反射来减少患者ICP的波动。然而有另外一学说指出ICP存在一阈值,当颅内压升高压迫了脑静脉,阻碍了中心静脉压(CVP)向颅骨的传导和流出。在这种情况下,胸腔压力的增加将减弱或不会引起ICP增加[7]。然而,当胸腔压力超过这一阈值,颅内静脉回流通畅,这时ICP会随着胸腔压升高而升高。这类似于COPD患者呼气时出现气道陷闭,当给于一定的呼气末正压时则陷闭的气道会保持开放气体得以呼出。这可能是部分患者ICP未增高的原因。并且气道压力的变化传递到胸膜腔的效果受到呼吸力学和肺顺应性等因素的影响,当肺顺应性较差时如肺不张、肺实变则胸膜腔压力受到的影响减弱。因此ICP也可能不变或减少。
我们发现声门下吸引引起患者SpO2、HR、RR和MAP波动并且有统计学差异,而CPP无统计学差异。与基线相比,在操作后5 min内这些变量均恢复基线值。其可能的原因是受到回心血流量下降的影响,左心舒张容积降低,心脏每博输出量降低,机体通过神经体液调节使得心率代偿性增快以此维持血压的稳定。操作中引起的呛咳可引起全身肌肉的收缩增加氧耗并且刺激交感神经兴奋引起患者体内儿茶酚胺的释放,使得患者全身外周血管收缩,血管通过自动调节功能,导致患者MAP增加[8]。这可能是患者的MAP的升高而SpO2下降的原因。呛咳刺激以及SpO2下降可反射性的引起患者呼吸的增快。而CPP通过MAP与ICP的差值计算得出,因此CPP受到ICP与MAP的共同影响。两者的变化并不是完全同步因此CPP可能升高、不变或者降低。有研究结果显示,咳嗽引起ICP、MAP增高但不会影响CPP,这在本研究得到体现,并且颅内压的增加并不是时刻都伴随着血压的增加而得到完全补偿。本研究中患者CPP数值符合2020版中国神经外科重症管理专家共识推荐的CPP的管控目标因此对于患者是安全的[9]。
这项研究也存在一些局限性。首先,我们只纳入一所医院神经外科ICU的患者,研究对象为单一病种。其次,我们没有考虑患者肺部情况对胸腔压力变化的影响。最后由于样本量的关系我们的结论可能与真实情况有所差别,我们需要更大的样本量来支持其结论。
声门下吸引可引起颅内动脉瘤破裂出血患者短暂的颅内压增高及生命体征变化,而脑灌注压无明显变化。颅内动脉瘤破裂出血患者行声门下吸引操作因尽量避免引起患者呛咳发生的因素。

