2017—2020年血培养阳性病原菌分布及耐药性分析
纪颖,张莉,刘敬禹
(锦州医科大学附属第三医院,辽宁 锦州 121000)
血流感染(bloodstream infection,BSI)在临床上主要包括败血症和菌血症。当致病菌或条件致病菌进入血循环,并在血液中生长繁殖,产生毒素而发生的急性全身性感染,当血培养阳性时,排除污染菌即可确诊,定义为败血症。主要的临床表现包括起病急,寒战高热,体温波动大,呼吸明显加速,肝、脾肿大,皮肤粘膜瘀点,严重者可能引起谵妄、昏迷、休克及多种脏器功能衰竭。若病原微生物短暂侵入人体,被人体防御机能所清除,无明显毒血症状时,则称为菌血症。近年来,随着各种插管、介入等侵入操作技术的开展,抗菌药物及激素的大量应用,引起血流感染及病原菌耐药性逐渐增加细菌耐药的出现和迅速增长,不仅造成了身体的伤害,而且造成巨大的经济损失和加重患者的经济负担。本文通过对锦州医科大学附属第三医院2017—2020年血培养分离阳性菌分布特点、菌株耐药性等进行分析,为临床合理使用抗菌药物提供理论依据,旨在加强抗生素的合理应用和医院感染的控制。
1 资料与方法
1.1 一般资料
回顾性分析锦州医科大学附属第三医院2017—2020年住院患者575份血培养阳性病原菌,按医院常规方法进行细菌分离、鉴定,除去同一个患者同一次发作中的相同病原菌。
1.2 方法
标本采集:患者高热(体温>38.5 ℃)、寒战发生时,采集双套血液注入血培养瓶中(成人20 mL),接种至需氧和厌氧2种含增菌液的培养瓶中,立即送检。将血培养瓶放入血培养仪中培养置于35.0 ℃培养24~48 h,若有细菌生长,则继续鉴定,接种同时作涂片染色;如5 d仍未报阳性,则为阴性。
菌种鉴定与药敏实验:菌种鉴定与药敏实验:将培养阳性的菌株VITEK2 Compact全自动细菌鉴定系统进行菌株及药敏鉴定,同时采用K-B琼脂扩散法进行药敏比较。实验结果参考临床实验室标准化协会(CLSI)2014年标准进行分析。
1.3 统计学方法
药敏结果采用WHONET 5.6软件统计分析,定性资料的统计描述以例数和百分比表示。
2 结 果
2.1 科室分布
本院血培养阳性患者所在科室主要集中在重症监护室、呼吸科、普外科、肾内科和血液科,分别占 27.13%、11.83%、6.61%、5.91%、5.22%,见表1。
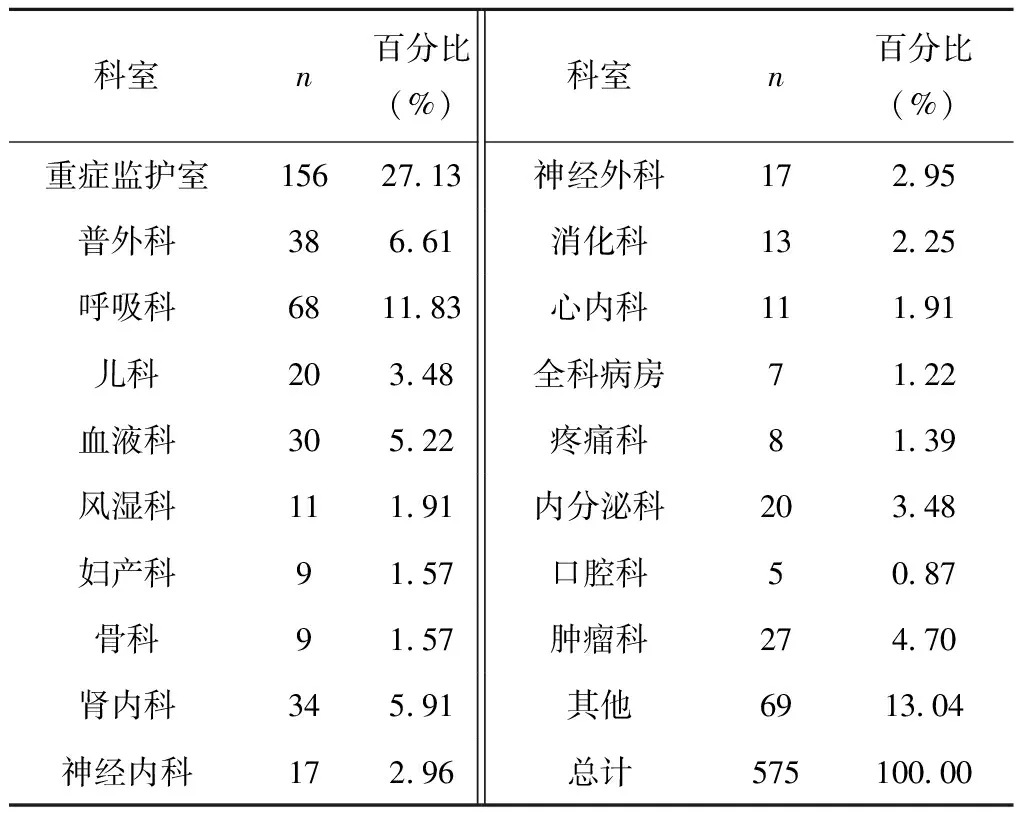
表1 血培养阳性菌科室分布
2.2 血培养药敏试验结果
2.2.1 葡萄球菌属对抗菌药物的耐药性
本组资料共检出金葡菌33株,其中MRSA占27.27%(9/33)。MRSA对青霉素类和第一代头孢类抗菌药物耐药率达100%,对呋喃妥因、利福平和奎奴普丁-达福普丁的耐药率较低,分别为4.04%、5.52%和10.98%;甲氧西林敏感金葡菌(MSSA)对青霉素、氨苄西林、红霉素耐药率分别为95.82%、91.71%和74.99%,对其余抗菌药物耐药率均低于20%以下。MRSA及MSSA对万古霉素、利奈唑胺耐药率为0%,没有发现耐药的菌株。MRSA对受试药物的耐药率均显著高于MSSA菌株,见表2。
本组资料共检出CNS 139株,其中MRCNS占77.70%(108/139)。CNS对抗菌药物的耐药率与金葡菌相似,MRCNS及甲氧西林敏感凝固酶阴性葡萄球菌(MSCNS)对万古霉素、利奈唑胺耐药率为0%,未发现耐药菌株,MSCNS对青霉素、氨苄西林、红霉素耐药率分别为61.28%、50.05%和54.84%,MRCNS对受试药物耐药率显著高于MSCNS,见表2。
2.2.2 肠杆菌科细菌对抗菌药物的耐药性
大肠埃希菌、肺炎克雷伯菌中产ESBLs菌株的检出率分别为46.63%和20.51%。上述产ESBLs菌株对青霉素类、头孢菌素类、喹诺酮类敏感性较差,但对碳青霉烯类、β-内酰胺酶抑制、阿米卡星敏感性较高。大肠埃希菌对碳青霉烯类、阿米卡星、头孢哌酮-舒巴坦、哌拉西林-他唑巴坦的耐药率分别为0.61%~1.84%、3.68%、5.52%和9.20%,肺炎克雷伯菌对上述药物耐药率分别为15.38%~16.67%、6.41%、3.85%和23.08%。肠杆菌属对氨苄西林、第1、2、3代头孢菌素耐药率很高(52.17%~95.65%),对第4代头孢吡肟耐药率偏低(34.78%),见表3~4。
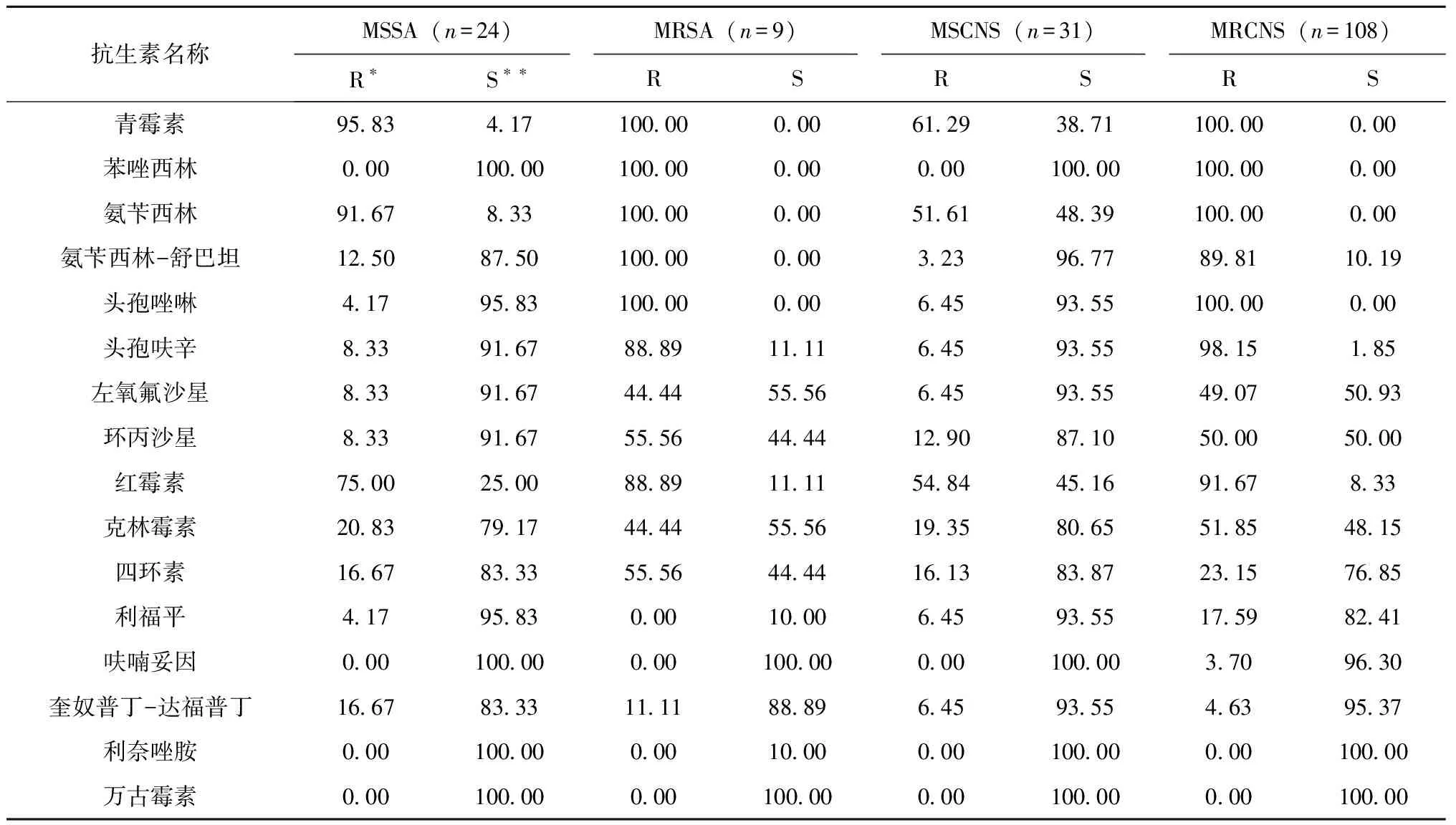
表2 葡萄球菌对常用抗菌药物耐药率与敏感率(%)
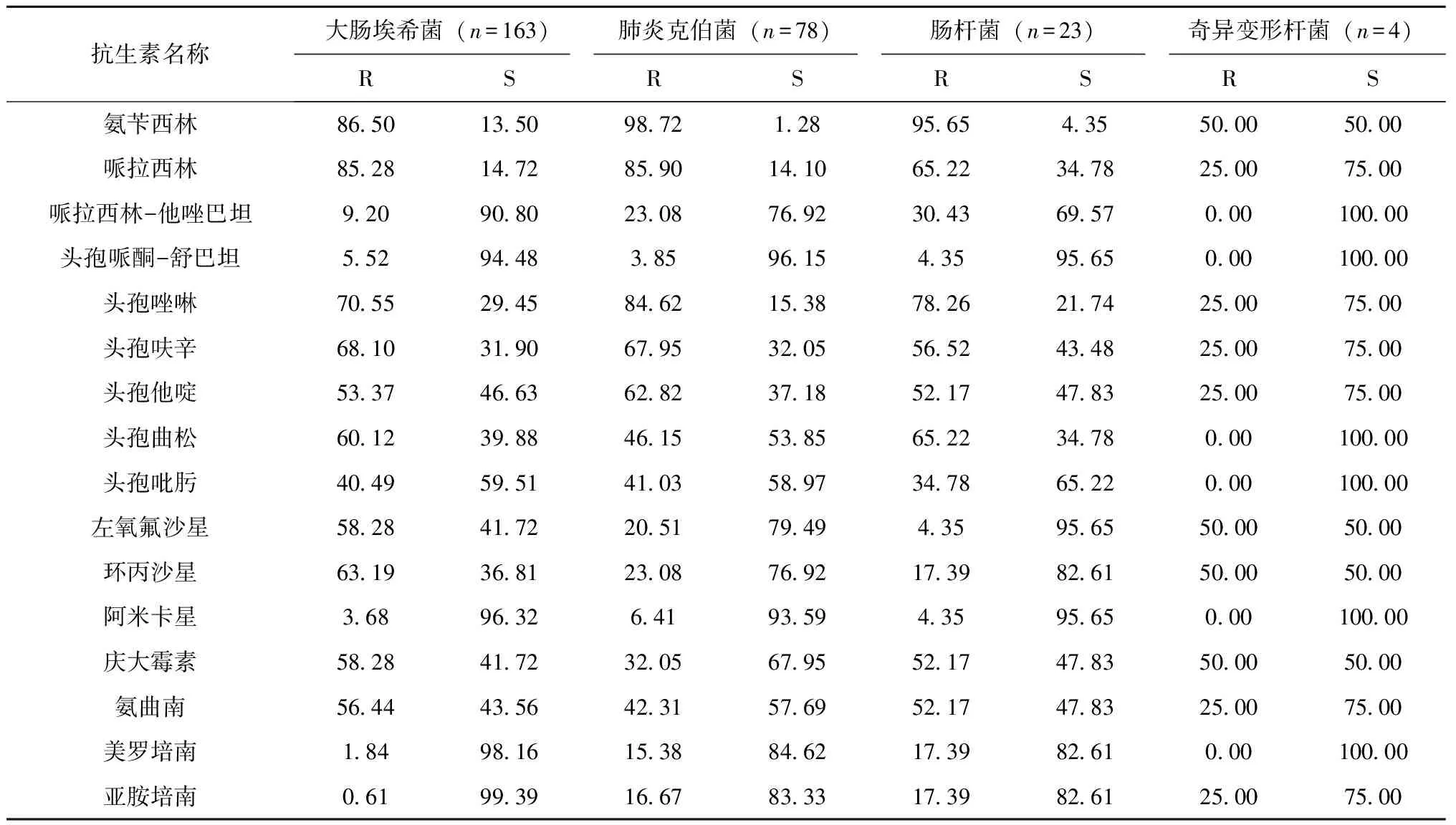
表3 肠杆菌属细菌对常用抗菌药物耐药率和敏感率(%)

表4 产与非产ESBLs大肠埃希菌和肺炎克雷伯菌对常用抗菌药物耐药率与敏感率(%)
2.2.3 非发酵革兰氏阴性杆菌对抗菌药物的耐药性
鲍曼不动杆菌对大部分抗菌药物耐药严重,对头孢哌酮-舒巴坦和阿米卡星耐药率分别23.08%和30.77%,对其他抗菌药物的耐药率为50%以上,其中对美罗培南及亚胺培南耐药率分别为61.54%和50%。铜绿假单胞菌对所测抗菌药物的耐药率相对较低,多在30%以下,对阿米卡星耐药率为4.76%,对β内酰胺酶抑制剂合剂、碳青霉烯类的耐药率为10%左右,对头孢他啶和头孢吡肟的耐药率分别为23.81%和14.29%,对氟喹诺酮类及对氨基糖苷类的耐药率在20%以下。嗜麦芽窄食单胞菌对氨基糖苷类及喹诺酮类耐药率为20%以下,见表5。
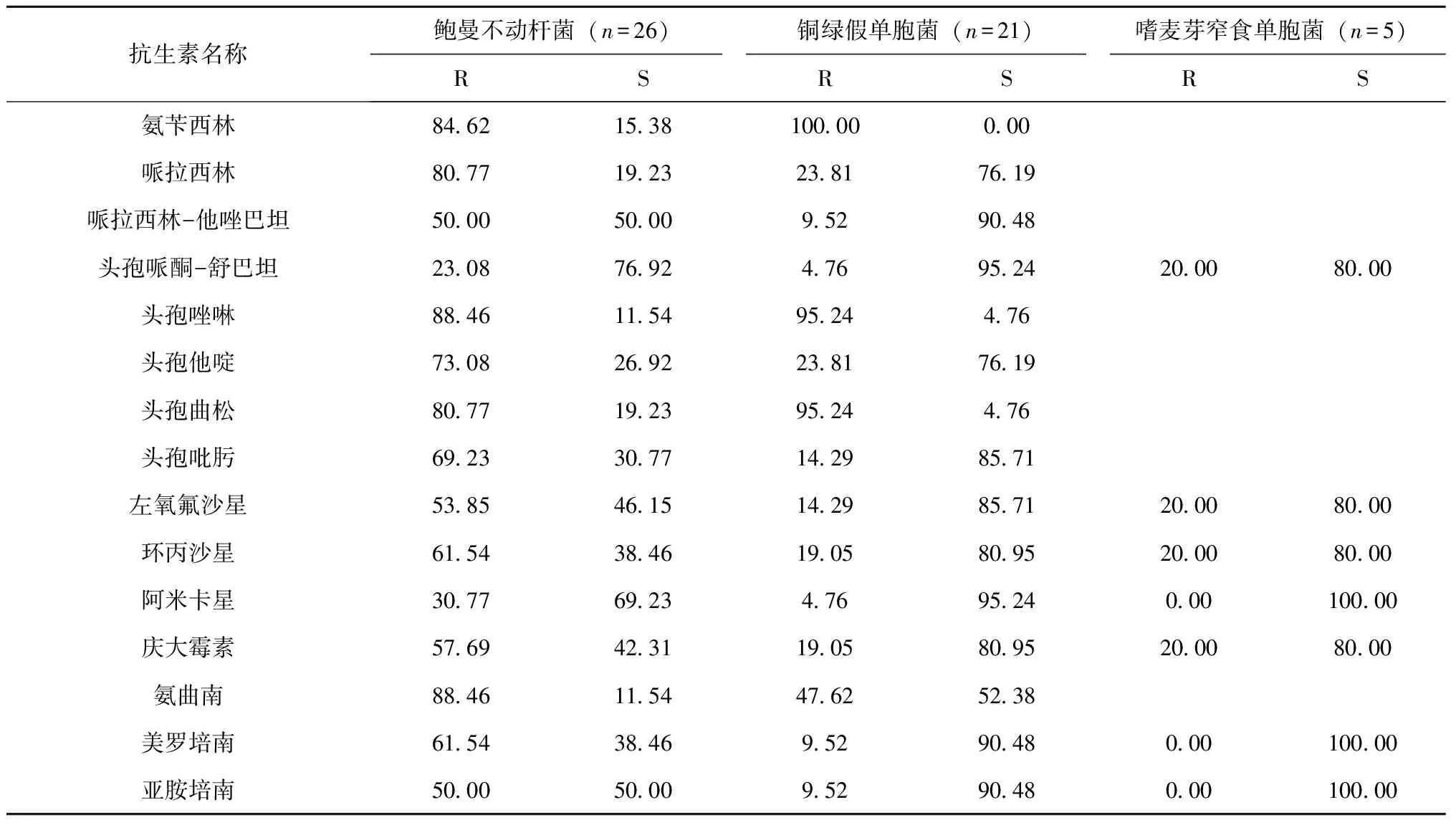
表5 非发酵革兰阴性菌对常用抗菌药物耐药率与敏感率分析(%)
3 讨 论
我国患者住院期间发病和死亡的重要因素为血流感染,它是由病原微生物所致的全身感染性疾病,拥有较高的致死率[1]。血流感染诊断的“金标准”为血培养,但血培养存在一定的缺陷,即培养周期长,因此在血流感染的早期,经验性应用抗生素更为重要,抗生素及时且合理的使用可降低患者的病死率和住院天数[2],但并不是所有的血培养阳性结果均诊断血流感染,必须要根据临床症状及体征综合考虑[3]。下面对锦州医科大学附属第三医院2017—2020年血培养分离阳性菌分布特点、菌株耐药性等进行分析。
本组监测资料显示:本院血培养阳性患者所在科室主要集中在重症监护室、感染科、肾内科、呼吸科,重症监护室是血流感染的最主要的病区(27.13%),可能与患者的基础病及免疫力低下等因素相关。
本组监测资料显示:CNS在血培养的病原菌检出率为24.17%,为革兰氏阳性球菌分离最多菌株。MRSA及MRCNS在葡萄球菌属中的检出率分别为27.27%和77.70%,MRSA的检出率明显低于2018年中国CHINET监测网血培养检出率的78.90%,说明我院对MRSA的控制情况较好,MRCNS的检出率稍低于全国水平[4],也要注意鉴别污染菌。药敏结果显示:所有MRSA及MRCNS对青霉素类及第一代头孢类抗菌药物的耐药率均为100%,对万古霉素、利奈唑胺的耐药率为0%,没有发现耐药株;MSSA及MSCNS对青霉素、红霉素耐药率分别为95.82%、74.99%和61.28%、54.84%。从药敏试验结果可以看出:万古霉素是治疗MRSA及MRCNS重症病人的首选药物,虽然目前我院万古霉素对金葡菌抗菌活性较好,无耐药性,但据报道在美国、日本等地已发现耐万古霉素的葡萄球菌,需要引起重视。MSSA及MSCNS对青霉素和红霉素的耐药率较高,不建议作为经验治疗的选择。本调查资料显示分离出的葡萄球菌对多种抗菌药物耐药率较高,其中耐药率最高的是青霉素(β-内酰胺类药物),其耐药机制可能是由于该类菌株携带mecA 基因,能编码产生新型的青霉素结合蛋白(PBP2a),PBP2a与β-内酰胺类药物亲和力很低,因而很少或不被β-内酰胺类药物结合,仍然起合成细菌细胞壁的作用[5]。随着介入治疗和广谱抗菌药物的大量应用,使一些免疫力低下的患者CNS感染机会越来越多,其致病机制主要是细菌对感染组织的黏附定植所引起。虽然我院CNS的检出率较高,但为了区分CNS是致病菌还是污染菌,建议最好连续做2~3套以上血培养,如果该菌均被检出,则考虑致病菌的可能性大,若仅出现1次血培养阳性结果,则应结合患者的临床症状,白细胞计数及降钙素原是否升高等实验室检查来判断[6]。另外,采血培养标本时各步骤时一定要按照严格消毒技术规范进行消毒,不仅可以提高诊断率还可以鉴别污染菌。
本组监测资料显示:大肠埃希菌和肺炎克雷伯菌在肠杆菌科的检出率是最常见的,分别占血培养阳性菌的第一位和第三位,这与血流感染多为内源性感染有关,而肠杆菌科细菌是人体消化道的正常菌群[7],产ESBLs的大肠埃希菌和肺炎克雷伯菌检出率分别为46.63%和20.51%,低于尧荣凤等[8]报道的57.4%和28.1%。产ESBLs菌株的耐药机制主要是:ESBLs 基因在肺炎克雷伯菌中多为染色体编码介导,在大肠埃希菌中则多为质粒介导[9]。药敏结果显示:分离的产ESBLs菌株对碳青酶烯类、阿米卡星的耐药率(1.32%~18.75%),临床上可用于治疗产ESBLs细菌的首选经验性药物。大肠埃希菌、肺炎克雷伯菌对氨苄西林、第1、2、3代头孢菌素耐药率很高(52.17%~95.65%),对第4代头孢吡肟耐药率偏低(34.78%),这可能与临床大量不规范使用第1、2、3代头孢类药物有关,也与产ESBLs菌株在大肠埃希菌和肺炎克雷伯菌检出率逐年增加有关系[10]。大肠埃希菌对碳青霉烯类的耐药率为0.61%~1.84%,而对肺炎克雷伯菌属的耐药率耐药率15.38%~16.67%,考虑主要与肺炎克雷伯菌产碳青霉烯酶(KPC酶)[11]有关,近年来随着抗生素的大量应用,对碳青霉烯类耐药率在逐年增高,应引起我们医院的重视,重症的肠杆菌血流感染的患者体外通常对多粘菌素B、粘菌素、替加环素敏感,我院目前尚无替加环素的药敏试验,建议增加该类药物检测,为进一步指导治疗提供依据。
本组监测资料显示:鲍曼不动杆菌和铜绿假单胞菌在非发酵菌中最为常见,药敏结果显示:鲍曼不动杆菌对大部分抗菌药物耐药严重,对头孢哌酮-舒巴坦和阿米卡星耐药率分别23.08%和30.77%,对青霉素、头孢类、碳青霉烯类药物的耐药率为60%以上,可以看出我院鲍曼不动杆菌对耐药较重,但头孢哌酮-舒巴坦对鲍曼不动杆菌属具良好抗菌活性。在院内感染控制中,要密切关注患有严重基础疾病的长期住院患者和老年患者,他们是易感染鲍曼不动杆菌感染的人群[12]。我院铜绿假单胞菌对所测抗菌药物的耐药率相对较低,多在30%以下,对阿米卡星耐药率为4.76%,对β内酰胺酶抑制剂合剂、碳青霉烯类的耐药率为10%左右,对头孢他啶和头孢吡肟的耐药率分别为23.81%和14.29%,对氟喹诺酮类及对氨基糖苷类的耐药率在20%以下。这可能与医院进一步加强抗菌药物的管理、监测细菌耐药变化、严格执行消毒和感染隔离控制等措施相关。一般认为,铜绿假单胞菌对碳青霉烯类的耐药发生常与该菌产生碳青霉烯酶、外膜蛋白(OprD2)表达减少或表达异常有关[13]。上述资料显示建议临床医生在治疗铜绿假单胞菌时,应根据药敏试验采用有效抗菌药物联合治疗,防止耐药菌的出现[14]。

