经皮经肝胆囊穿刺置管引流联合腹腔镜手术治疗急性胆囊炎的临床疗效观察
吕东阁
(河南省新郑市人民医院普外科 新郑 451100)
急性胆囊炎属于常见急腹症,其起病急,病情进展迅速,可引起右上腹绞痛、呕吐等症状,严重者还可诱发胆囊穿孔等并发症,加重机体炎症反应,甚至能诱发感染性休克,威胁患者生命[1~2]。目前,手术是临床治疗该病的主要方式,腹腔镜胆囊切除术属于常见术式,相较于传统开腹手术,其创伤小,术中出血量少,可有效解除胆道梗阻,改善患者病情[3~4]。但部分患者年龄偏大,机体耐受性差,加之本病炎症反应强烈,组织水肿严重,使得术中转开腹风险高,术后易出现多种并发症。经皮经肝胆囊穿刺置管引流(PTGD)可快速降低胆囊内压力,减轻急性期炎症反应,从而缩小胆囊体积,为后续手术治疗提供良好视野,以降低手术难度,减少并发症发生[5~6]。鉴于此,本研究旨在分析PTGD 联合腹腔镜手术治疗急性胆囊炎的临床效果。现报道如下:
1 资料与方法
1.1 一般资料 选取2018年5月至2020年5月于我院治疗的急性胆囊炎患者88例,按随机数字表法分为对照组和观察组,各44例。对照组男28例,女 16例;年龄 46~75 岁,平均年龄(58.85±5.39)岁;胆囊直径8~14 cm,平均胆囊直径(10.65±0.47)cm;体质量指数18~27 kg/m2,平均体质量指数(23.28±1.43)kg/m2;基础疾病:高血压 13例,糖尿病6例,冠心病5例,慢阻肺7例,无基础疾病13例。观察组男 29例,女 15例;年龄 45~76 岁,平均年龄(58.88±5.41)岁;胆囊直径 8~14 cm,平均胆囊直径(10.67±0.46)cm;体质量指数 18~27 kg/m2,平均体质量指数(23.35±1.48)kg/m2;基础疾病:高血压15例,糖尿病 6例,冠心病 4例,慢阻肺 6例,无基础疾病13例。两组基本资料对比,差异无统计学意义(P>0.05),具有可比性。本研究经医学伦理委员会审核通过(编号:K201804)。
1.2 入选标准 纳入标准:符合《急性胆囊炎中西结合诊疗共识意见》[7]中相关诊断;经腹部超声显示胆囊壁增厚,胆囊周围出现水肿或积液;均行手术治疗;患者及家属知情同意。排除标准:伴随恶性肿瘤;机体难以耐受手术;存在精神障碍。
1.3 治疗方法 两组术前均完善相关检查,术中监测生命体征变化。对照组行单纯腹腔镜手术治疗,取仰卧位,麻醉后行腹腔镜探查术,脐下缘入腹,人工气腹压力维持12~14 mm Hg,依据情况选择三孔或四孔法,逐层分离组织,充分暴露胆囊等部位,切除胆囊。观察组接受PTGD 联合腹腔镜手术治疗,B 超引导下定位右侧腋中线第9~10 肋间,局麻后经皮穿刺逐层进针,进入胆囊后退出针芯,回抽淤积胆汁,造影剂注入显影后,导入细导丝,穿刺针退出,置入套管针,针芯抽出,接入引流管,穿刺点附近固定装置,术后甲硝唑冲洗引流管。期间观察炎症吸收状况,合适后行腹腔镜手术,具体操作同对照组。
1.4 观察指标 (1)手术情况:记录两组术后引流量、术中出血量、术后卧床时间、手术时间和术后排气时间。(2)炎症介质水平:术前及术后3 d,采集两组患者静脉血5 ml,以3 000 r/min 离心15 min,离取血清后,采用生化分析仪检测白介素-6(IL-6)、白介素 -4(IL-4)、肿瘤坏死因子 -α(TNF-α)及 C 反应蛋白(CRP)水平。(3)肝功能指标:术前及术后 3 d,采集两组5 ml 空腹血,3 000 r/min 离心15 min,离取血清后,采用生化分析仪检测总胆红素(TBil)、间接胆红素(IBil)、碱性磷脂酶(ALP)及淀粉酶(AMY)水平。(4)并发症:胆道损伤、切口感染、腹腔感染。
1.5 统计学方法 采用SPSS22.0 软件分析数据,计数资料以%表示,用χ2检验;计量资料以()表示,采用t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况对比 观察组术后引流量、术中出血量均较对照组少,手术时间、术后卧床时间及术后排气时间均较对照组短,差异有统计学意义(P<0.05)。见表 1。
表1 两组手术情况对比()
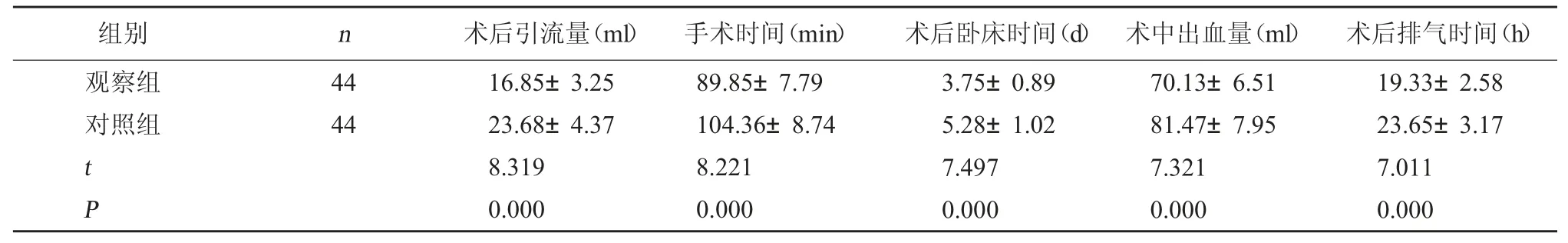
表1 两组手术情况对比()
组别 n 术后引流量(ml) 手术时间(min) 术后卧床时间(d) 术中出血量(ml) 术后排气时间(h)观察组对照组44 44 t P 16.85±3.25 23.68±4.37 8.319 0.000 89.85±7.79 104.36±8.74 8.221 0.000 3.75±0.89 5.28±1.02 7.497 0.000 70.13±6.51 81.47±7.95 7.321 0.000 19.33±2.58 23.65±3.17 7.011 0.000
2.2 两组炎症介质水平对比 两组炎症水平术前相比,差异无统计学意义(P>0.05);两组 IL-6、IL-4、TNF-α、CRP 水平术后均低于术前,差异有统计学意义(P<0.05);观察组术后 IL-6、IL-4、TNF-α、CRP 水平均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组炎症介质水平对比()

表2 两组炎症介质水平对比()
IL-4(pg/ml)术前 术后 t P观察组对照组组别 n IL-6(pg/ml)术前 术后 t P 44 44 35.964 28.558 0.000 0.000 30.752 22.121 0.000 0.000 t P 68.69±6.53 69.05±6.62 0.254 0.800 28.13±3.65 34.58±4.12 7.773 0.000 49.85±4.35 50.14±4.43 0.310 0.757 25.14±3.08 31.25±3.53 8.651 0.000 CRP(mg/L)术前 术后 t P观察组对照组组别 n TNF-α(pg/ml)术前 术后 t P 44 44 39.098 27.519 0.000 0.000 32.276 23.777 0.000 0.000 t P 38.59±3.42 39.05±3.54 0.620 0.537 14.33±2.29 20.17±2.86 7.638 0.000 28.96±3.24 28.59±3.17 0.542 0.590 10.33±2.04 14.53±2.31 9.040 0.000
2.3 两组肝功能指标对比 两组肝功能指标术前相比较,差异无统计学意义(P>0.05);两组 TBil、IBil、ALP、AMY 水平术后低于术前,差异有统计学意义(P<0.05);观察组术后 TBil、IBil、ALP、AMY水平均低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组肝功能指标对比()

表3 两组肝功能指标对比()
IBil(μmol/L)术前 术后 t P观察组对照组组别nTBil(μmol/L)术前 术后 t P 44 44 19.210 13.853 0.000 0.000 18.536 11.398 0.000 0.000 t P 24.35±3.12 24.42±3.18 0.104 0.917 13.21±2.25 16.15±2.36 5.981 0.000 18.96±2.43 19.05±2.48 0.172 0.864 10.13±2.02 13.41±2.15 7.375 0.000 AMY(U/L)术前 术后 t P观察组对照组组别 n ALP(U/L)术前 术后 t P 44 44 30.197 25.160 0.000 0.000 30.507 24.970 0.000 0.000 t P 153.69±12.47 155.04±13.12 0.495 0.622 89.63±6.52 97.85±7.43 5.516 0.000 243.65±25.14 246.82±25.89 0.583 0.562 114.85±12.34 133.52±15.35 6.288 0.000
2.4 两组并发症情况对比 观察组发生腹腔感染2例,并发症发生率为4.55%;对照组发生胆道损伤3例、切口感染2例、腹腔感染3例,发生率为18.18%。观察组并发症发生率较对照组低,差异有统计学意义(χ2=4.062,P=0.044)。
3 讨论
急性胆囊炎发病复杂,临床认为胆囊管梗阻为主要致病因素,当结石等堵塞胆囊颈或胆囊管后,可阻碍胆囊排空,促使囊内压力异常升高,从而引起囊壁血管供血不足,降低机体对化学刺激、细菌感染的抵抗能力,且阻塞后可造成胆汁淤积,导致大量微生物聚集增殖,进而诱发胆囊感染,使胆囊发生炎症反应[8~9]。而急性胆囊炎发病后炎症扩散迅速,若不及时控制病情,不仅会引起肝功能损害,还可引起全身炎症反应,威胁患者生命[10~11]。目前,急性胆囊炎治疗以保守和手术治疗为主,其中保守治疗改善病情缓慢,且该病反复性强,加重了患者痛苦。手术治疗可直接切除病灶组织,根治疾病,但传统开腹手术对机体损伤大,术后并发症多,不利于患者恢复。
腹腔镜手术属于微创术式,相较于传统开腹手术具有创伤小、恢复快、并发症少等特点,仅需作3~4个小切口即可进行手术,置入腹腔镜后更能直观观察腹腔内情况,为术者提供良好视野,以便于精确切除病灶组织,减少对机体损伤,降低术后并发症发生风险[12~13]。但急性胆囊炎患者机体炎症反应强烈,胆囊呈肿大状态,周围组织粘连较为严重,部分血管解剖不清,使得手术治疗难度较大。另外,72 h内是手术最佳时机,72 h 后则病灶处会形成瘢痕组织,粘连严重,进一步增加手术难度。IL-6、IL-4、TNF-α、CRP 是临床常见促炎因子,其中 IL-6 和IL-4 可诱导促炎因子释放,加快嗜酸性粒细胞聚集,扩大局部炎症反应;TNF-α 由巨噬细胞分泌,可参与炎症反应多个阶段,加剧机体炎性损伤;CRP 为炎症标志物,当机体感染或损伤后可由肝脏大量合成入血;故监测该类因子水平变化,利于判断手术预后效果。TBil、IBil、ALP、AMY 可反映肝功能状况,肝脏对胆红素代谢起到重要作用,肝细胞可对未结合胆红素进行摄取、结合及排泄,一旦肝脏损伤,则可促使胆红素积聚于血液内,表现为TBil、IBil升高;ALP 广泛存在于肝脏组织内,参与肝炎、胆汁淤积、阻塞性黄疸等多种疾病发生及发展;AMY 由胰腺分泌,一旦机体损伤则可引起AMY 异常升高。本研究结果显示,与对照组相比,观察组术后引流量、术中出血量少,手术、术后卧床和术后排气时间短,IL-6、IL-4、TNF-α、CRP 水平低,TBil、IBil、ALP、AMY 水平低,并发症少,表明PTGD 联合腹腔镜手术治疗急性胆囊炎效果显著,可迅速下调体内炎症水平,降低手术治疗难度,减轻胆源性肝损伤,预防并发症发生。分析原因如下,PTGD 操作简单,在B 超引导下穿刺成功率高,可快速降低胆囊压力,减轻患者腹痛、恶心等症状,并利于排出胆囊积液,减少局部炎症物质浸润,抑制毒素吸收,避免胆源性肝损害[14~15]。腹腔镜手术前先行PTGD 可加快胆囊及周围组织水肿消退,增大手术视野,为后续腹腔镜手术开展创造良好条件,从而降低手术难度,最大程度减低手术损伤,降低术后并发症风险。
综上所述,PTGD 联合腹腔镜手术可于早期减轻胆囊部位炎症反应,加快局部水肿消退,降低TBIL、IBIL、ALP、AMY 水平,从而提高手术治疗效果,减轻机体损伤,减少术后并发症发生。

