洼田吞咽功能评分联合荧光吞咽透视检查评分在神经性吞咽障碍患者营养不良中的预测价值
林书阳 陈 妙 周 荣 黄祖秀 胡万华
浙江中医药大学附属温州中医院神经内科,浙江温州 325000
由神经系统疾病引起的吞咽障碍称作神经性吞咽障碍,神经性吞咽障碍患者的口腔、眼部感觉障碍,肌肉功能失常,导致患者出现吞咽启动延迟,声门无法完全遮蔽,使食团残留,增加误吸风险[1-3]。此外,患者长时间吞咽障碍导致蛋白质和能量摄入不足,可引发营养不良,进而影响患者的神经功能恢复,形成恶性循环,严重威胁患者的身体健康[4]。研究发现,监测神经性吞咽障碍患者的营养状态,及时调整治疗方案,对改善患者预后具有重要作用[5]。然而,临床中一直缺乏准确有效预测神经性吞咽障碍患者营养不良的方法。洼田吞咽功能评分通过患者饮水试验进行测试,对患者饮水次数和呛咳情况进行评定,临床中应用广泛,信度较高[6]。荧光吞咽透视检查评分采用多功能胃肠造影机观察患者吞咽过程,根据食物残留、渗透和误吸等情况进行评分,明确患者进食情况[7]。既往研究显示,洼田吞咽功能评分和荧光吞咽透视检查评分均可用于脑卒中患者的营养风险预测[8]。二者联合可更加全面地评定神经性吞咽障碍患者的吞咽功能,但在神经性吞咽障碍患者营养不良中的预测价值尚不清楚。鉴于此,本研究选取92 例神经性吞咽障碍患者,探究洼田吞咽功能评分联合荧光吞咽透视检查评分的预测价值,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2018 年5 月至2021 年5 月浙江中医药大学附属温州中医院收治的92 例神经性吞咽障碍患者的临床资料,随访1 个月,根据患者是否发生营养不良,将其分为发生组和未发生组。纳入标准:符合《中国吞咽障碍评估与治疗专家共识(2017 年版)第二部分 治疗与康复管理篇》[9]中神经性吞咽障碍的诊断标准,且均经头颅磁共振成像或CT 检查确诊;患者生命体征稳定。排除标准:入院时营养不良患者;恶性肿瘤患者;精神疾病患者;血液系统疾病患者;心肝肾严重功能障碍患者;神经遗传代谢性疾病患者。本研究获得浙江中医药大学附属温州中医院伦理委员会批准(批件号:WTCM-KT-2020055)。患者及其家属均签署知情同意书。
1.2 方法
所有患者入院后均接受降颅压、改善脑循环、营养神经等对症支持治疗,另给予耳穴磁疗,选取脑干、口、皮质下、咽喉、三焦点、支点等穴位,将耳穴磁贴固定于上述穴位,6d 1 个疗程,疗程间休息1d,共治疗1 个月。治疗1 个月后,统计患者的营养不良发生情况。营养不良判断方法[10]:肱三头肌皮褶厚度(男8.3mm,女15.3mm),健侧上壁肌肉周长(男24.8cm,女21.0cm)和血清白蛋白(正常>35g/L),上述指标任意一项低于正常值则判断为营养不良,肱三头肌皮褶厚度和健侧上壁肌肉周长均测量3 次取平均值,且由同一小组完成测定。所有患者于入院24h 内进行洼田吞咽功能评分和荧光吞咽透视检查评分评定。洼田吞咽功能评分评定:嘱咐患者饮用30ml 纯净水,观察饮水次数和呛咳症状,其中1 次饮完,无呛咳计1 分;2 次及以上饮完,无呛咳计2 分;1 次饮完,有呛咳计3 分;2 次及以上饮完,有呛咳计4 分;不能全部饮完,且不时出现呛咳计5 分[11]。荧光吞咽透视检查评分:采用日本东芝ultimax 多功能胃肠造影机观察患者吞咽过程,根据食物残留、渗透和误吸等情况进行评分,总分10 分,分数越低表示神经性吞咽障碍越严重[12]。收集并统计两组患者的性别、年龄、基础疾病、病程、体质量指数、合并糖尿病、合并高血压、饮食状况、意识障碍、睡眠障碍、入院时美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分[13]、白蛋白(albumin,ALB)、总蛋白(total protein,TP)、血红蛋白(hemoglobinassay,Hb)、淋巴细胞计数(total lymphocyte count,TLC)、尿酸(uric acid,UA)、甘油三酯(triacylglycerol,TG)、总胆固醇(total cholesterol,TC)等资料。
1.3 统计学分析
采用SPSS 22.0 软件对数据进行统计学分析。符合正态分布的计量资料采用均数±标准差()表示,比较采用t检验,计数资料采用例数(百分率)[n(%)]描述,比较采用χ2检验;采用Logistic 回归分析探讨神经性吞咽障碍患者发生营养不良的影响因素,采用受试者操作特征曲线(receiver operator characteristic curve,ROC 曲线)分析洼田吞咽功能评分联合荧光吞咽透视检查评分预测神经性吞咽障碍患者发生营养不良的价值。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者入院24h 内的洼田吞咽功能评分和荧光吞咽透视检查评分比较
随访1 个月,共有24 例患者发生营养不良,营养不良发生率26.09%(24/92);发生组患者的洼田吞咽功能评分高于未发生组,荧光吞咽透视检查评分低于未发生组(P<0.05),见表1。
表1 两组患者入院24h 内洼田吞咽功能评分和荧光吞咽透视检查评分比较(,分)

表1 两组患者入院24h 内洼田吞咽功能评分和荧光吞咽透视检查评分比较(,分)
2.2 两组患者的临床特征比较
两组患者的性别、年龄、基础疾病、病程、合并糖尿病、合并高血压、睡眠障碍构成比及血清ALB、TP、Hb、TLC、UA、TG、TC 水平比较,差异均无统计学意义(P>0.05),发生组患者的体质量指数<18.5kg/m2、饮食≤正常1/2、意识障碍患者的构成比及NIHSS 评分均显著高于未发生组(P<0.05),见表2。

表2 两组患者的临床特征比较
2.3 影响神经性吞咽障碍患者发生营养不良的因素
将上述有统计学意义的项目作为自变量对其进行赋值,以是否发生营养不良为因变量,进行多因素Logistic 回归分析,结果显示饮食状况、意识障碍、NIHSS 评分、洼田吞咽功能评分和荧光吞咽透视检查评分均是影响神经性吞咽障碍患者发生营养不良的独立危险因素(P<0.05),见表3、表4。
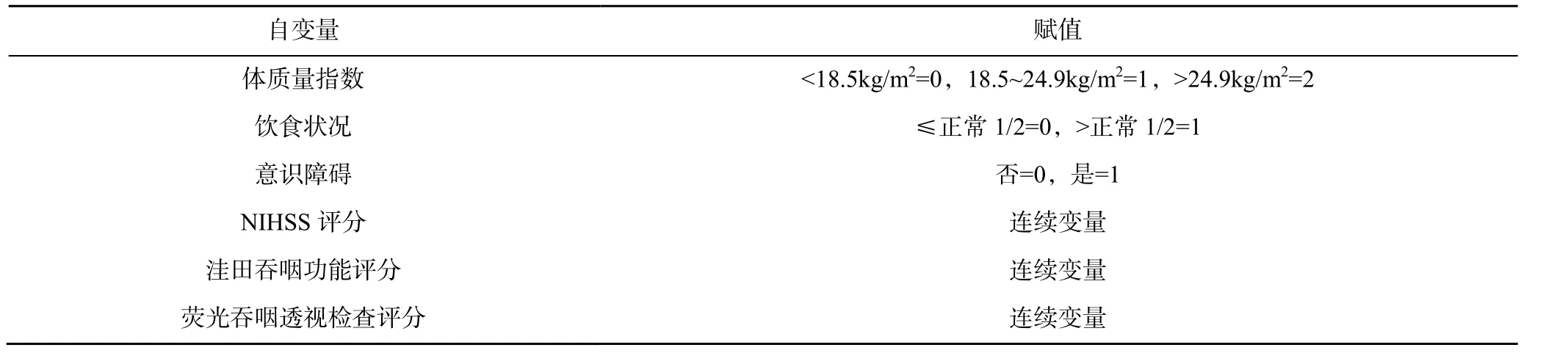
表3 自变量赋值表

表4 影响神经性吞咽障碍患者发生营养不良的多因素Logistic 回归分析
2.4 洼田吞咽功能评分联合荧光吞咽透视检查评分预测神经性吞咽障碍患者发生营养不良的价值
ROC 曲线显示,洼田吞咽功能评分、荧光吞咽透视检查评分预测神经性吞咽障碍患者发生营养不良的最佳截断值分别为2.73 分、4.12 分,敏感度分别为 87.50%、79.17%,特异性分别为 76.47%、85.29%,曲线下面积(area under the curve,AUC)分别为0.800、0.835,二者联合预测的AUC 为0.851,敏感度和特异性分别为79.17%和97.06%,见图1。

图1 洼田吞咽功能评分联合荧光吞咽透视检查评分预测神经性吞咽障碍患者发生营养不良的ROC 曲线
3 讨论
神经性吞咽障碍患者多因局部神经功能损伤引发,其中脑卒中、痴呆及阿尔茨海默病患者神经性吞咽障碍发生率较高[14,15]。临床研究发现,营养不良是神经性吞咽障碍患者常见并发症,患者一旦发生营养不良,严重影响病情转归和临床结局[16]。因此,有效预测神经性吞咽障碍患者营养不良的发生对改善预后具有重要意义。
本研究结果显示,92 例神经性吞咽障碍患者中,营养不良发生率为26.09%。本研究中饮食状况、意识障碍、NIHSS 评分、洼田吞咽功能评分和荧光吞咽透视检查评分均是影响神经性吞咽障碍患者发生营养不良的独立危险因素。神经性吞咽功能障碍患者摄食和咀嚼能力降低,日常摄食减少,无法满足常规营养摄入需求。欧洲营养学会指出,吞咽障碍是导致营养不良的主要原因[17]。意识障碍患者认知功能受损,容易忘记是否进食,且多数患者不能独立完成进食,导致营养缺失,诱发营养不良的发生。NIHSS 评分包括意识水平、肢体运动、共济失调、感觉等内容,分数越高表示患者病情越严重,神经性吞咽功能障碍患者意识障碍、感觉及肢体活动障碍均可影响日常摄食。洼田吞咽功能评分是吞咽功能障碍患者临床常用主观评定方法之一,能够在一定程度上反映患者饮食摄入情况,通过饮水试验,观察患者饮食次数和呛咳情况,测定方法简洁、高效,临床应用价值较高[18]。荧光吞咽透视检查评分采用多功能胃肠造影机观察患者食用不同性状的含硫酸钡剂米粉时会厌谷、梨状窝的残留、滞留、误吸及环咽肌开放情况,根据量化评分标准进行准确评估,进而反映患者营养摄入情况[19]。ROC 曲线显示,洼田吞咽功能评分和荧光吞咽透视检查评分预测神经性吞咽障碍患者发生营养不良的最佳截断值分别为2.73 分和4.12 分,二者联合预测的AUC 为0.851。洼田吞咽功能评分和荧光吞咽透视检查评分均有一定的主观性,二者联合预测,在不牺牲敏感度的情况下,明显提高特异性,进而提高预测价值。临床医生以此定量评估患者的营养风险,能够及时了解患者的营养状况,便于及时调整治疗方案,从而降低神经性吞咽障碍患者的营养不良发生风险。
综上,神经性吞咽障碍营养不良患者洼田吞咽功能评分和荧光吞咽透视检查评分均发生异常变化,可作为预测神经性吞咽障碍患者发生营养不良的敏感指标。然而,本研究病例选取较少,研究结果可能存在一定偏倚,仍需扩大样本量进行多中心研究以进一步证实洼田吞咽功能评分联合荧光吞咽透视检查评分预测神经性吞咽障碍患者营养不良的价值。

