磁共振高分辨血管壁成像用于脑卒中相关血管床斑块的定量分析*
郑艳龙 赵启利 刘 博 张 曦 苑春红
1.廊坊市人民医院放射诊断科 (河北 廊坊 065000)
2.廊坊市人民医院产科 (河北 廊坊 065000)
缺血性脑卒中约占全部脑卒中70%~80%,其发病与颅内动脉粥样硬化及粥样硬化斑块不稳定密切相关,其中大脑中动脉(middle cerebral arter,MCA)是颅内血管斑块最易累及部位[1]。既往常通过评估MCA狭窄程度来判断缺血性脑卒中病情以及指导临床治疗,但越来越多研究认为[2],相比血管狭窄程度,缺血性脑卒中的发生与硬化斑块稳定性关联更为密切,故评估MCA狭窄部位斑块特征越来越受临床重视。高分辨血管壁成像(high resolution vessel wall imaging,HR-VWI)作为一种新兴磁共振成像技术,能直观观测颅内动脉管壁结构、提供斑块信息,并能定量测量管腔狭窄程度、斑块负荷等参数,近年来在缺血性脑卒中病情及预后评估中应用越来越多,对疾病诊疗展现出良好应用价值[3]。
研究认为[4],侧支循环与缺血性脑卒中病情进展及预后关联密切,其中软脑膜侧支循环(leptomeningeal collateral,LMC)作为颅内二级侧支循环,可为狭窄或闭塞动脉远端供血,是缺血性脑卒中患者预后评估的重要内容之一。数字减影血管造影虽是目前LMC评估的金标准,但因其有创性、辐射性等原因,难以广泛开展[5]。而已有研究认为[6],LMC状态与MCA粥样硬化斑块特征存在关联。基于以上背景,本研究将磁共振HRVWI用于缺血性脑卒检查中,旨在探究HR-VWI下MCA斑块定量指标对患者病情及预后评估的应用价值。
1 资料与方法
1.1 一般资料回顾性分析2018年1月至2020年12月收治的50例缺血性脑卒中患者临床资料。
纳入标准:因头痛、意识障碍、偏瘫等症状入院;经CTA、TOF-MRA或DSA检查证实M1-2段狭窄程度>30%;动脉粥样硬化高危因素(如高血压、糖尿病、高脂血症、吸烟(连续超过6个月每天吸烟≧1支且发病前未戒烟)、饮酒(连续1年每月饮酒≧2次)、年龄≧60岁等)≧2种;无MRI检查禁忌;签署知情同意;影像资料完整。排除标准:因脑动脉夹层、心房颤动、动脉炎所致脑梗死;因心脏起搏器植入、血管支架植入或严重内科疾病等无法行MRI检查;患者耐受不佳;患侧MCA完全闭塞。50例患者中,男34例,女16例;年龄46~74岁,平均(58.50±8.40)岁;梗死灶体积2.4~15.7cm3,平均(6.48±2.82)cm3;合并高血压23例,高脂血症19例,糖尿病13例,吸烟29例,饮酒24例。另选取同期50例诊断为短暂性脑缺血(Transient ischemic attack,TIA)患者进行对照,TIA组男31例,女19例;年龄43~75岁,平均(57.20±7.50)岁;合并高血压19例,高脂血症15例,糖尿病10例,吸烟24例,饮酒20例。2组性别、年龄、合并高危因素比较差异均无统计学意义(P>0.05)。本研究符合赫尔辛基宣言。
1.2 方法检查设备及序列:所有缺血性脑卒中及TIA患者均于发病2周内行磁共振三维HR-VWI成像检查。采用德国西门子Skyra3.0T超导磁共振扫描仪,32通道头颈联合线圈扫描范围主动脉弓至颅顶;在正中矢状位平行图像上进行VWI(平扫与增强扫),扫描在前后联合线上获得横断面图像,扫描需要从颅顶至自主动脉弓上缘,需要包括颅内血管以及颈部。T2WI需要对VWI责任血管进行定位,在垂直于责任血管位置进行血管横断面扫描。VWI、DSC-PWI、STAGE:重复时间、层厚、回波时间、矩阵大小、视野、翻转角、带宽、采集时间分别为900ms、0.55mm、14ms、384×300、210×78、120°、465Hz/Px、463s;②T2WI序列:重复时间、层厚、回波时间、矩阵大小、视野、翻转角、带宽、采集时间分别为4000ms、2.0mm、62ms、7698×768、150×100、150°、181Hz/Px、250s。
1.2.1 扫描序列包括DWI序列 (主要用于梗死部位观察及梗死灶体积测量)、3D TOF-MRA序列(主要用于病变血管位置、狭窄程度及软脑膜侧支循环评估)、3D IR-SPACE序列(主要用于斑块性质及斑块负荷评估)。参数设置:1)DWI:TR/TE 3900ms/77ms,扫描层厚5mm,层数30,矩阵110×110,FOV 240×240,翻转角90°,扫描时间62s;2)3D TOF-MRA序列:TR/TE 21ms/3.45ms,扫描层厚0.6mm,层数150,矩阵320×223,FOV 240×240,翻转角20°,扫描时间4min;3)3D T1-SPACE序列:静脉注射马根维显患者进行肘前静脉穿刺后注入20mL钆喷酸葡胺对比剂,采用高压注射器将0.2mmol/kg浓度对比剂以2.5~3.0mL/s,注入完成后采用10mL生理盐水对管道进行冲洗,随后进行扫描。(0.1mmol/kg)后延迟4~5min再行T1-SPACE序列扫描,TR/TE 900ms/14ms,扫描层厚0.53mm,层数224,矩阵384×336,FOV 230×230,扫描时间463s。
1.2.2 图像处理 扫描数据传入血管壁分析软件(VA)后处理工作站,图像放大2~3倍,于HR-VWI平扫图像上获得管腔狭窄最严重层面定义为病变层面(maximal lumen narrowing,MLN)、病变层面邻近近心端或远心端血管壁光滑、无管壁增厚层面定义为参考层面(referential lumen,RL)。分别由2名具有丰富脑血管斑块磁共振成像分析经验的影像科医师,手动勾画血管管腔及血管壁轮廓,独立、双盲下完成患者图像分析及数据测量。由工作站软件得出病变层面和参考层面管腔面积(lumen area,LA)、血管外壁面积(out wall area,OWA),病变层面管壁面积(wall area,WAMLN)=OWAMLN-LAMLN,狭窄程度=[1-LAMLN/LAREF]×100%,斑块负荷即管壁标准化指数(normalized wall index,NWI)=WAMLN/OWAMLN,重构指数=OWAMLN/OWARL,其值在0.95~1.05间视为无明显重构,≦0.95为负性重构,≧1.05为正性重构[7]。
1.3 观察指标
(1)比较脑卒中组与TIA组MCA斑块定量指标比较,包括LAMLN、OWAMLN、WAMLN、狭窄率、NWI、重构指数等。(2)探究脑卒中患者MCA狭窄率、NWI、重构指数与梗死灶体积、易损斑块相关性,其中易损斑块MRI下定义标准为斑块存在破裂、出血,或斑块最大层面脂质核心面积≧40%[8]。(3)根据软脑膜侧支循环评分将脑卒中患者分为LMC不良组与LMC良好组,评分标准如下[9]:TOF-MRA横断图提示病灶侧侧支小血管缺失计0分,病灶侧侧支小血管数量较对侧减少≧50%计1分,病灶侧侧支小血管数量较对侧减少<50%计2分,病灶侧侧支小血管数量与对侧大致相等计3分,病灶侧侧支小血管数量高于对侧即4分,其中0~2分为LMC不良,3~4分为LMC良好,比较LMC不良组与LMC良好组斑块定量指标。(4)通过ROC曲线评价HR-MRI下MCA斑块定量指标对LMC不良的预测价值。
1.4 统计学分析应用SPSS 21.0软件,斑块量化指标以()列出,行独立样本t检验;MCA狭窄率、斑块负荷、重构指数与梗死灶体积相关性采用Pearson相关分析法,与易损斑块相关性采用Spearman相关分析法;绘制ROC曲线评价斑块定量指标预测LMC不良价值,P<0.05为差异有统计学意义。
2 结果
2.1 脑卒中组与TIA组MCA斑块定量指标比较脑卒中组MCA中LAMLN明显小于TIA组(P<0.05),而OWAMLN、WAMLN、斑块负荷、重构指数均明显大于TIA组(P<0.05)。
2.2 脑卒中患者MCA狭窄率、斑块负荷、重构指数与梗死灶体积、易损斑块相关性相关性分析显示,脑卒中患者MCA狭窄率与梗死灶体积呈正相关(P<0.05),斑块负荷与梗死灶体积、易损斑块均呈正相关(P<0.05),重构指数与易损斑块呈正相关(P<0.05)。
2.3 LMC不良组与LMC良好组MCA斑块定量指标比较LMC不良组狭窄率、斑块负荷、重构指数均明显高于LMC良好组(P<0.05)。
2.4 HR-MRI下MCA斑块定量指标预测LMC不良的ROC曲线以LMC不良为状态变量,以MCA狭窄率、斑块负荷、重构指数为检验变量绘制ROC曲线,结果显示,MCA狭窄率、斑块负荷、重构指数预测LMC不良的ROC曲线下面积分为0.755、0.862、0.676(P<0.05),且三者联合预测为0.919(P<0.05)。

图1 HR-MRI下MCA斑块定量指标预测LMC不良的ROC曲线
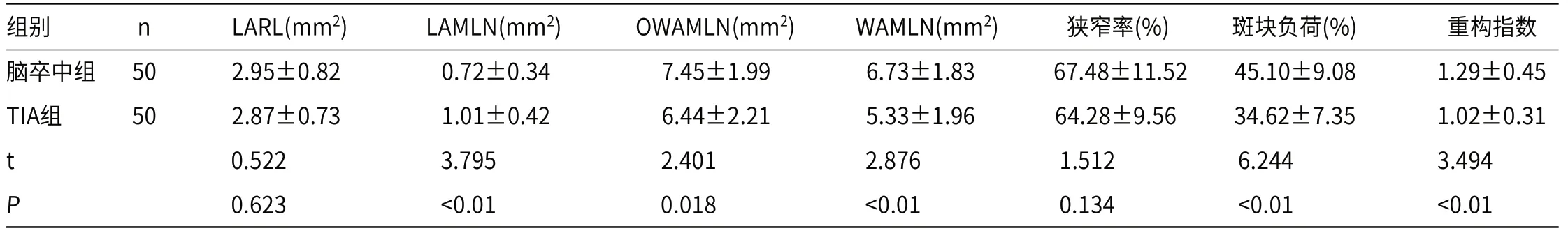
表1 脑卒中组与TIA组MCA斑块定量指标比较

表2 脑卒中患者MCA狭窄率、斑块负荷、重构指数与梗死灶体积、易损斑块相关性(r)
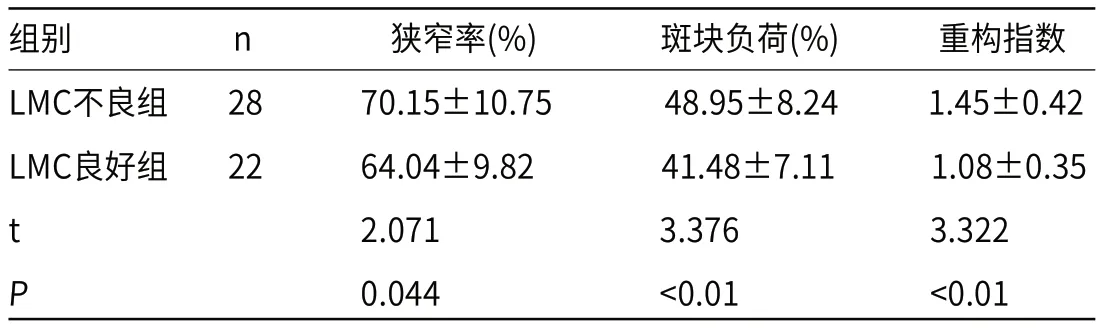
表3 LMC不良组与LMC良好组MCA斑块定量指标比较

图2 患者磁共振高分辨血管壁成像。患者女,62岁,因突发右侧肢体无力、言语不利入院,图2A:DWI提示半卵圆中心(左侧)片状高信号,图2B:MRA 提示MAC(左侧)MI段重度狭窄,图2C:斑块呈偏心性,测量血管面积9.54mm2,管腔面积1.01mm2,图2D:提示左侧MCA远端分支数量较对侧减少>50%,LMC评分为1分。
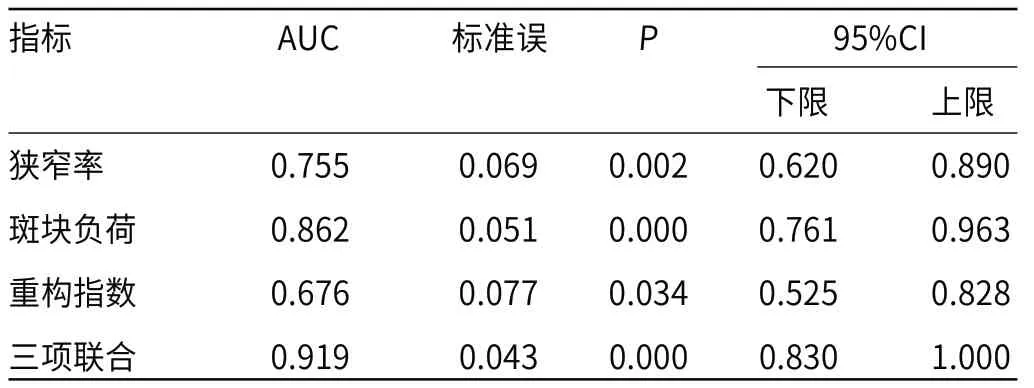
表4 HR-MRI下MCA斑块定量指标预测LMC不良的ROC曲线下面积
3 讨论
磁共振扫描因其无创性、无辐射性及良好组织分辨率,在血管相关疾病诊疗中具有广泛应用,近些年来随着磁共振扫描设备、技术发展,关于HR-VWI在颅内动脉成像中应用研究越来越多[10]。本研究采用的3D -SPACE序列是通过3D涡轮自旋回波序列技术进行的三维HR-VWI成像,相比传统HR-MRI技术,其具有黑血性能及更高的采样效率,对血管壁结构、斑块形态特征可好显示,同时能对颅内血管进行多层面、多方向重建,有助于提高斑块特征定量测量准确性[11]。
本研究对比了脑卒中与TIA患者HR-VWI下狭窄MCA相关定量指标,结果显示脑卒中组LAMLN明显小于TIA组,而OWAMLN、WAMLN明显大于TIA组。既往研究也认为[12],急性脑梗死MCA粥样硬化者相比无急性脑梗死患者管壁面积及斑块面积增大,而管腔面积更小,这与本研究结果一致。血管狭窄与缺血性脑血管疾病发生密切相关,但本研究显示,脑卒中组与TIA组血管狭窄率比较差异无统计学意义,提示血管狭窄可能并非脑卒中发病的决定性因素。斑块负荷是最窄处管壁面积与血管外壁面积比值,与斑块内脂质坏死、钙化、出血等关联密切,其值越大,表明斑块稳定性越差,是脑卒中的高危因素[13]。本文显示,脑卒中组较TIA组斑块负荷明显增加。动脉粥样硬化形成过程中会发生血管壁重构现象,包括血管向外扩张的正性重构及血管向内收缩的负性重构,正性重构减轻了血管狭窄程度,但其具有更大斑块面积及斑块血管面积,斑块生物活性也越高,意味着斑块更容易发生破裂,稳定性更差[14]。本文显示,脑卒中组重构指数要明显大于TIA组,这与脑卒中患者狭窄MCA多偏正性重构有关,提示通过重构指数也能一定程度上预测斑块稳定性及脑卒中发生。本研究经相关性分析发现,脑卒中患者MCA狭窄率与梗死灶体积呈正相关,斑块负荷与梗死灶体积、易损斑块均呈正相关,重构指数与易损斑块呈正相关,提示检测MCA狭窄程度、斑块负荷及重构指数可用于脑卒中发生及病情评估,与白晶晶等[15]报道类似。
LMC作为颅内二级侧支循环,在调节狭窄或闭塞动脉远端血流中占重要地位,对维持脑卒中后颅内灌注状态有重要意义,被认为可作为脑卒中患者最终梗死体积、脑卒中复发等结局的独立预测因子[16]。尤其是严重MCA狭窄患者,因MCA不参与Willis环构成,其狭窄或闭塞时,无法通过Willis环、眼动脉代偿,LMC成为主要侧支循环途径[17]。本研究对比了不同LMC状态下斑块定量指标,发现LMC不良组狭窄率、斑块负荷、重构指数均明显高于LMC良好组,提示MCA狭窄率、斑块负荷、重构指数或可以影响LMC状态,可能因为一方面MCA狭窄率越高者,血管状态本身更差,因管壁炎症反应、巨噬细胞浸润等原因,代偿血管容易出现血管内皮损伤等情况,继而影响侧支循环;而斑块负荷越大、重构指数越高与斑块易损、斑块破裂相关,对侧支循环有负面影响,与Shi等[18]研究一致。此外,本研究显示,MCA狭窄率、斑块负荷、重构指数及三者联合预测LMC不良的ROC曲线下面积分为0.755、0.862、0.676、0.919,提示通过HR-VWI下相关血管床斑块进行定量评估,有助于预测患者LMC状态。
综上所述,应用HR-VWI对脑卒中MCA狭窄斑块进行定量分析有助于患者病情、斑块易损性及软脑膜侧支循环状态评估,可为临床诊疗提供参考。本研究不足之处在于,样本量相对较少;而研究中管腔、管壁勾勒均为手动完成,软脑膜侧支血管评估是基于TOF-MRA,均可能有一定误差;此外,影响软脑膜侧支循环因素众多,后期可加大样本、纳入更多因素分析,可能有利于建立软脑膜侧支循环状态预测模型。利益冲突:无。

