血小板微核糖核酸-26a-5p结合临床指标构建川崎病相关冠状动脉损伤的风险预测模型
周媛媛 宋思瑞 陈丽琴 李 光 肖婷婷 黄 敏
川崎病(Kawasaki disease,KD)是好发于5岁及以下儿童的中小动脉血管炎性疾病,以抗生素治疗无效的反复发热为主要临床表现,其他临床特征包括球结膜充血、口唇潮红、皮疹、手足硬肿脱屑和淋巴结肿大。尽管,KD的病程具有自限性,但其易侵犯冠状动脉(简称冠脉)引起冠脉瘤、冠脉狭窄,甚至冠脉闭塞;此类冠状动脉损伤(coronary artery lesion,CAL)可持续进展,增加患儿AMI、猝死的发生风险。KD已成为发达国家儿童获得性心脏病的首要原因。早期给予静脉注射免疫球蛋白(intravenous immunoglobulin,IVIG)联合阿司匹林治疗可使CAL的发生率显著降低,但仍有3%~5%的KD患儿在接受标准化治疗后仍会发生CAL[1]。因此,早期识别高CAL发生风险的KD患儿对于启动其个体化替代治疗,减轻其心血管受累程度具有重要意义。临床研究显示,血小板数量在KD病程中呈现动态变化,且可能与CAL严重程度相关。血小板内微核糖核酸(microRNA,miRNA,简称miR)丰富、易得,是反映机体血小板数量和状态的良好生物标志物,但目前国内外针对血小板源性miRNA与KD相关CAL的关联性研究较少。本研究通过对上海市儿童医院(上海交通大学医学院附属儿童医院)心内科收治的70例KD患儿的血小板相关参数、血小板miRNA表达水平和其他临床资料进行回顾性分析,旨在了解影响KD相关CAL发生的风险因素,探讨血小板源性miRNA联合其他临床指标用于预测CAL发生风险的潜在价值。
1 对象与方法
1.1 研究对象 收集2018年2—11月在上海市儿童医院心内科住院治疗的70例急性期KD患儿的临床资料和血小板源性miRNA表达水平,并根据心脏彩色多普勒超声(简称心脏彩超)检查获得的冠脉Z值,将患儿分为CAL组(14例)和非冠脉损伤组(NCAL组,56例)。KD诊断标准参照2017年美国心脏协会(American Heart Association,AHA)发布的《川崎病诊断、治疗及长期管理指南:美国心脏协会对医疗专业人员的科学声明》[2](简称新《声明》)。排除标准:①复发病例;②已接受IVIG等KD相关治疗;③发病前1个月内使用过糖皮质激素或其他免疫抑制剂。本研究通过医院伦理委员会审核、批准(审批号:2017R034-E02),所有患儿家长均同意并签署知情同意书。
1.2 CAL诊断标准 参照2017版AHA新《声明》,依据Z值对CAL进行分类:①无病变,始终Z值<2.0;②仅扩张,Z值2.0~<2.5;③小型冠脉瘤,Z值2.5~<5.0;④中型冠脉瘤,Z值5.0~<10.0,或内径绝对值<8.0 mm;⑤巨大冠脉瘤,Z值≥10.0,或内径绝对值≥8.0 mm。按上述标准将①分类的患儿纳入NCAL组,②~⑤分类的患儿纳入CAL组。
1.3 方法
1.3.1 观察指标 收集KD患儿在IVIG治疗前急性期的基本信息、症状和体征、实验室检查结果、心脏彩超检查结果。基本信息、症状和体征分别包括:身高、体重、年龄、总发热天数,以及皮疹、球结膜充血、口唇潮红和杨梅舌、手足硬肿和指趾端膜状脱屑、肛周潮红和脱屑、颈部淋巴结肿大等KD特征性表现。实验室检查结果包括:血小板计数、血小板压积(PCT)、血小板体积分布宽度(PDW)、平均血小板体积(MPV)、大型血小板比例、血小板-淋巴细胞比值(PLR)、平均血小板体积-淋巴细胞比值(MPVLR),以及ESR、氨基末端脑利尿钠肽前体(NT-proBNP)、铁蛋白(SF)、白细胞计数(WBC)、血红蛋白(Hb)、总胆红素(TBil)、总蛋白、白蛋白(Alb)、ALT、AST、血钠(Na+)等。心脏彩超检查结果包括:左冠脉主干(LMCA)、左前降支(LAD)、左回旋支(LCX)、右冠脉(RCA)内径及其相应Z值。
1.3.2 血小板miRNA测定 EDTA抗凝管收集患儿外周静脉血1.0 m L,4℃保存;120×g,4℃离心20 min后,取上层淡黄色液体(含血小板)转移至1.5 m L离心管中,360×g,4℃离心20 min后,弃上清液,加入1 m L 1×PBS洗涤两次。按照mirVanaTMmiRNA Isolation试剂盒(美国赛默飞世尔科技公司)说明书的内容提取血小板miRNA,应用Qubit2.0荧光针(Invitrogen,美国赛默飞世尔科技公司)和NanoDrop分光光度计(美国赛默飞世尔科技公司)测定提取的miRNA质量浓度和纯度,合格的样本使用miScriptⅡRT试剂盒(德国凯杰生物公司)进行反转录,反转录条件为40 ng血小板miRNA,37℃孵育1 h。应用实时荧光定量聚合酶链式反应(quantitative real time polymerase chain reaction,qRT-PCR)检测miRNA相对定量,反应条件:95℃热激活15 min;94℃变性15 s,62℃退火30 s,72℃延伸15 s,40个循环;95℃灭活15 s。以miR-126-3p为标准化基因,采用2-△△CT法计算相关血小板miRNA的相对表达量。
1.4 统计学处理 应用SPSS 26.0统计学软件。呈正态分布的计量资料以±s表示,组间比较采用t检验;呈非正态分布的计量资料以中位数(M)和第25、75百分位数(P25,P75)表示,组间比较采用秩和检验。计数资料以频数(n)和百分率(%)表示,组间比较采用χ2检验或Fisher确切概率法。将上述单因素分析中P<0.2的变量纳入多因素logistic回归分析,探究CAL发生的风险因素,构建风险预测模型,并绘制ROC曲线评估模型预测效能。以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料和临床表现 70例患儿中男48例、女22例,45例(64.3%)患儿的临床诊断为完全型川崎病(complete KD,c KD),25例(35.7%)为不完全型川崎病(incomplete KD,iKD)。患儿发病年龄为(3.1±2.5)岁,入院时发热天数为(5.1±3.1)d,中位住院时间为5 d,发热持续时间为(6.3±2.0)d。除发热外,常见的临床表现依次为口唇潮红和杨梅舌、球结膜充血、颈部淋巴结肿大、皮疹、手足硬肿和脱屑,以及肛周潮红和脱屑。患儿冠脉病变发生率为20.0%(14/70),CAL组中i KD占比显著高于c KD,NCAL组c KD占比显著高于iKD(P值均<0.05);但两组间各类型KD占比的差异无统计学意义(P>0.05)。CAL与NCAL组间的性别构成、年龄、体重、发热持续时间和除颈部淋巴结肿大以外的特征性临床表现占比的差异均无统计学意义(P值均>0.05),CAL组身高显著低于NCAL组(P=0.010)。见表1。

表1 KD患儿的一般资料和临床表现
2.2 血小板相关参数和其他指标的单因素分析CAL组PLR值有低于NCAL组的趋势,但差异无统计学意义(P>0.05,但<0.2)。两组间血小板计数、PCT、PDW、MPV、大型血小板比例、MPVLR的差异均无统计学意义(P值均>0.2)。见表2。
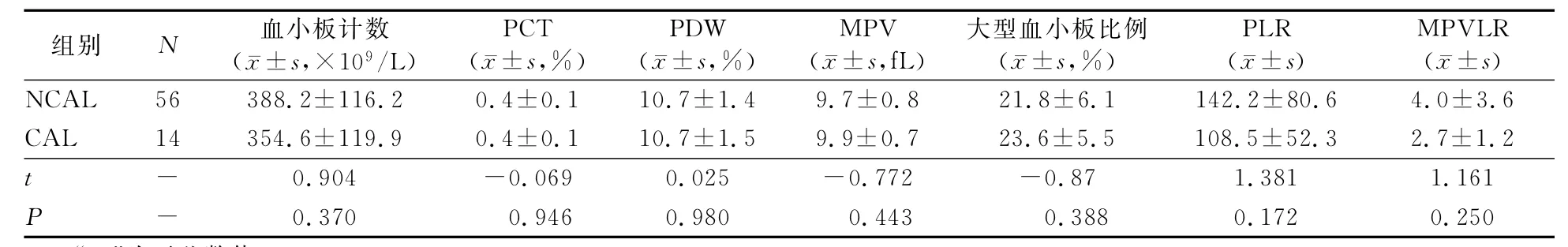
表2 血小板相关参数的单因素分析
CAL组ESR值和总蛋白值有低于NCAL组的趋势,但差异均无统计学意义(P值均>0.05,但均<0.2)。两组间SF、WBC、Hb、TBil、ALT、AST、TP、Alb、Na+在的差异均无统计学意义(P值均>0.2)。见表3。
2.3 血小板miRNA分析 对本课题组前期研究[3]报道的在KD发热与非KD发热患儿中差异表达的血小板miRNA进行分析,包括miR-26a-5p、miR-27a-3p、miR-15a-5p、miR-30c-5p和miR-941等,并比较NCAL与CAL组间上述血小板miRNA相对表达量的差异,结果显示CAL组miR-26a-5p的相对表达量为3.000±0.768,显著高于NCAL组的2.500±0.808(t=-2.120,P=0.038)。
2.4 多因素logistic回归分析影响CAL的风险因素 将上述单因素分析中P<0.2的指标,即ESR、总蛋白、PLR和miR-26a-5p,以及研究[4]显示的KD患儿冠脉病变发生的风险因素TBil共同纳入多因素logistic回归分析,结果显示ESR、总蛋白、miR-26a-5p和TBil是影响患儿CAL发生的风险因素(P值均<0.05)。见表4。

表4 多因素logistic回归分析影响CAL的风险因素
2.5 预测模型构建 进一步构建CAL风险预测模型,设x1=miR-26a-5p,x2=ESR,x3=总蛋白,x4=TBil,获得回归方程Logit(P)=6.160+1.690×x1-0.320×x2-0.169×x3+0.085×x4,经Hosmer-Lemeshow检验差异无统计学意义(P=0.179),提示拟合方程与真实方程无偏差。以上述模型的预测概率为变量绘制ROC曲线,结果显示,ROC的AUC为0.856(95%CI为0.703~1.000),以预测概率0.365作为截断值时,模型的约登指数最高为0.707,预测灵敏度和特异度分别为0.727和0.980。故预测概率≥0.365时提示发生CAL,<0.365时提示未发生CAL。见图1。

图1 KD相关CAL风险预测模型的ROC曲线
3 讨 论
KD发病率在全球范围呈上升态势。据统计,2013—2017年,上海地区5岁及以下儿童的KD发病率为68.8/10万人~107.3/10万人,男女比例1.7∶1.0[5]。尽管,经过50余年的探索,临床上仍存在KD误诊率、漏诊率较高,IVIG治疗无反应等问题,诊治延误和个体差异致使部分患儿发生冠脉扩张或动脉瘤。对高风险CAL患儿启动早期预警,适时调整治疗策略,或可降低其CAL发生率,改善预后。Harada评分和Kobayashi评分是经典的CAL风险评估方法[6-7],但其应用于不同遗传背景人群时,特异度和灵敏度具有较大差异,并且数量多而特异性欠佳的指标堆叠削弱了其临床实用性。随着各种族、各地区KD发病率的逐渐增高,越来越多的患儿将面临KD所致的终身心血管疾病负担,临床上迫切需要更加稳定、易行,且具有普适性的CAL风险预测方法。
传统观点认为,血小板仅参与原发性止血过程,内皮损伤后胶原暴露使血小板聚集活化,形成血栓协助止血,并促进凝血过程。近期研究显示,血小板在固有免疫和适应性免疫应答中同样发挥了重要作用,其迁移、黏附及活化产物可作为始动环节调节免疫细胞功能,促进炎症级联反应。血小板异常激活已被证明与多种心血管系统疾病的发生相关,包括冠心病、心房颤动、高血压和心力衰竭等[8-10]。众所周知,KD急性期及恢复期持续应用阿司匹林行抗血小板治疗可有效减少KD相关的近期或远期心血管不良事件的发生。其原因为KD患儿体内存在较强的血小板异常活化机制,这种异常活化在患儿疾病恢复期血小板计数恢复至正常后仍可持续存在;同时,严重的血管内皮炎症性损伤诱导血小板持续活化,其产物进一步介导炎症信号放大,促进炎症细胞黏附,诱导血栓形成和心肌纤维化,调控血管生成和再生,多途径参与血管损伤,最终导致冠脉扩张、狭窄乃至闭塞,提示血小板异常是KD相关CAL发生的重要信号。然而,学者对血小板计数的变化与CAL发生风险相关性的研究结果存在争议[11-12]。在本研究中,IVIG治疗前血小板相关参数血小板计数、PDW、PCT、MPV、PLR和MPVLR在CAL与NCAL组患儿间的差异均无统计学意义。这可能是由于在KD急性期,血小板活化和功能异常尚处于启动阶段,其变化程度不足以通过临床上常用的检验项目获取,已知KD血小板计数明显增多通常出现在病程的2~3周,这与本研究结果相符。由于直接检测血小板活性的方法耗时且昂贵,而血常规中血小板相关参数出现异常的时间在KD病程中存在滞后性,因此在临床场景下,应用临床常见的血小板相关参数早期预警KD相关CAL发生风险的价值有限,这些指标的动态监测更适用于指导KD恢复期抗血小板药物的使用时间和剂量。
miRNA是一种长约22 nt的短链非编码RNA,广泛分布于各种体液、细胞及细胞外囊泡中,参与转录后水平的基因表达调控。自2013年,Shimizu等[13]率先应用小RNA测序技术报道了KD急性期和恢复期全血中存在异常miRNA表达变化后;已有多项研究[14-20]结果显示,KD患儿体内多种表达失调的miRNA参与了免疫细胞异常、炎症细胞黏附和炎症因子释放等环节,且在血管内皮细胞凋亡、内皮-间充质转化、血管平滑肌去分化、细胞外基质降解等血管壁成分失调过程中发挥作用,与CAL的发生密切相关。miRNA以其普遍易得、非侵入性的优势,在肿瘤疾病、神经系统疾病、心血管系统疾病等多个领域的早期筛查诊断和疾病监测中展现出了潜在价值。血小板中同样有着丰富的miRNA表达,但其在KD相关CAL中的作用机制和应用价值尚不明确,目前关注较多的为血小板来源的miR-223。有研究[19,21]显示,KD急性期血小板可分泌miR-223,通过某种跨细胞转移方式进入血管内皮细胞或血管平滑肌细胞(vascular smooth muscle cell,VSMC),发挥促进凋亡或缓解去分化等作用。本课题组的前期研究[3]发现并证实,血小板来源的miR-27a-3p、miR-30c-5p、miR-941、miR-15a-5p和miR-26a-5p等在KD发热组与非KD发热组间的差异有统计学意义。本研究基于Z值将患儿分为CAL和NCAL组,并对上述KD特异性miRNAs相对表达量进行回顾性分析,首次发现了血小板来源miR-26a-5p在CAL与NCAL组间表达的差异,其联合ESR、总蛋白和TBil预测CAL具有较高的效能(AUC=0.856,95%CI为0.703~1.000)。有研究[22-23]显示,miR-26a-5p参与了血管重塑、心肌纤维化、心肌梗死等过程。miR-26a是VSMC生物学功能的关键调节因子,可能通过下调VSMC内SMAD信号转导调控TGF-β通路,促进细胞周期改变和迁移,并抑制凋亡和分化[24],而冠脉内持续去分化状态的VSMC呈同心圆排列可引起管壁增厚和管腔狭窄,与KD相关CAL的发生有关。miR-26a还可通过直接靶向和调节轴索过度生长因子B受体(NgBR)表达进而改变内皮一氧化氮合酶(eNOS)活性,在血管内皮生长因子(vascular endothelial growth factor,VEGF)介导的血管生成中起重要作用[25]。KD患儿血小板miR-26a-5p或可通过上述通路参与CAL的发生。未来需进一步探索血小板miR-26a-5p的靶基因,寻找与KD相关CAL表型的上下游关系,或可发现CAL高风险人群早期预防的作用靶点。
对于KD并发CAL的风险因素的分析显示,男性、年龄、NT-proBNP、白蛋白、IVIG应用时间,以及低钠血症、贫血和肝酶水平异常等均是CAL发生的风险因素[6,26-27]。但本研究并未观察到CAL与NCAL组间上述部分指标的显著性差异,样本量的限制可能是最主要的原因。同时,上述指标与CAL并非特异性相关,易受患儿长期营养状态、基础疾病和睡眠等因素的影响,理论上并不是预测CAL的优选指标。血小板异常作为CAL发生的重要病理生理基础,血小板相关参数的变化与CAL发生具有直接相关性,能更加精准地反映和预测患儿冠脉局部发生病变的进程与风险,故血小板来源miR-26a-5p弥补了现有血小板相关参数预测CAL的滞后性,有利于将CAL诊治关口前移。
综上所述,血小板miR-26a-5p、ESR、总蛋白和TBil是KD相关CAL发生的风险因素,联合miR-26a-5p与上述3种临床指标构建的CAL风险预测模型具有良好的预测效能。然而,本研究是基于单中心的回顾性研究,在资料采集过程中难免产生偏倚,随访信息缺乏可能导致部分迟发CAL患者的样本遗漏,并且小样本量限制了模型的预测价值,可能掩盖了某些重要因素的真实差异;同时,KD相关的CAL病例在临床相对少见,且一段时间内新型冠状病毒感染的大流行影响了本研究样本的收集。故相关预测模型的优化和效能的验证仍有待在后续多中心、大样本量的临床研究中进一步开展。

