二孩政策实施前后异位妊娠临床特征的变化分析
李 璟,光晓燕,于 琳,魏蔚霞,钟世林
(1.北京大学深圳医院妇产科,广东 深圳 518036;2.深圳北京大学香港科技大学医学中心妇产科学研究所,广东 深圳 518036;3.深圳市女性重大疾病早期诊断技术重点实验室,广东 深圳 518036)
我国于2016 年开始全面实施二孩政策。该政策的实施增加了我国的生育水平,促进了人口结构的优化,缓解了人口老龄化的趋势。但也有研究提示,二孩政策的实施促进了经产妇比例的上升,也明显增加了瘢痕子宫妊娠、高龄妊娠、前置胎盘及胎盘置入等异常妊娠的发生率[1-4],这使得国内学者更关注政策实施后的高危妊娠问题[5,6]。异位妊娠(ectopic pregnancy,EP)是妊娠早期常见高危妊娠之一。该病受二孩政策实施的影响却很少引起关注。异位妊娠指受精卵种植并发育于宫腔以外器官或组织,是妇产科常见的急腹症,也是导致妊娠早期妇女死亡的主要原因之一。异位妊娠的发生率为1%~2%,危险因素包括盆腔炎、吸烟、输卵管手术史、异位妊娠病史和不孕史[7]。异位妊娠在二孩政策实施后,有哪些特征变化,仍值得进一步探索。在国家进一步放开生育政策的大背景下,探索二孩政策前后异位妊娠类型、治疗方式及合并症的变化,可为生育风险的防控提供更多依据。因此,本研究对我院二孩政策实施前后的异位妊娠病例的类型、治疗和并发症情况进行汇总分析,为临床诊疗提供参考。
1 资料与方法
1.1 一般资料 收集2009 年12 月-2021 年5 月在北京大学深圳医院住院的5572 例异位妊娠病例作为研究对象,年龄18~49 岁,其中包括输卵管妊娠3703 例,卵巢妊娠93 例,腹腔妊娠14 例,子宫瘢痕部位妊娠735 例,宫颈妊娠48 例和宫角妊娠247例。将2009 年12 月-2015 年12 月的异位妊娠归为政策前组,2016 年1 月-2021 年5 月的异位妊娠归为政策后组。纳入标准:①年龄18~45 岁;②中国国籍;③在北京大学深圳医院住院治疗;④住院期间为2009 年12 月-2021 年5 月;⑤异位妊娠的类型为输卵管妊娠、卵巢妊娠、腹腔妊娠、子宫瘢痕部位妊娠、宫颈妊娠和宫角妊娠;⑥住院信息完整者。排除标准:非住院患者。本研究经过我院医学伦理委员会审批准,同意免知情同意。
1.2 方法
1.2.1 异位妊娠诊断 诊断标准分为临床诊断和手术病理诊断,临床诊断标准参考《妇产科学》(第九版,人民卫生出版社)中关于异位妊娠的诊断标准,包括停经史、腹痛或阴道流血史、血或尿HCG 阳性、超声检查表现(可见附件混合性包块,排除宫内妊娠)。所有的超声检查均采用经阴道子宫附件彩超。临床诊断“异位妊娠”未手术治疗者归为“部位不明确异位妊娠”,经手术治疗的根据术中诊断归为相应部位妊娠。
1.2.2 收集资料 包括收集患者年龄、异位妊娠的部位、治疗方式、出血情况及合并症,对比两组中腹腔镜手术、输卵管妊娠术中选择保留输卵管、失血性贫血、失血性休克及合并其他合并症(输卵管疾病、子宫疾病、盆腔粘连、子宫内膜异位症、卵巢疾病)的比例。
1.3 统计学方法 采用SPSS 20.0 进行统计分析,计数资料使用(n)和(%)表示,组间比较用χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 异位妊娠的类型分布 共有5572 例异位妊娠纳入本研究,其中部位明确的异位妊娠4840 例(86.86%),部位不明确的异位妊娠732 例,占13.14%。政策前组3059 例,政策后组2513 例,政策后组中子宫瘢痕部位妊娠的比例高于政策前组,差异有统计学意义(P<0.05),政策后组中部位不明确异位妊娠的比例低于政策前组,差异有统计学意义(P<0.05)。两组中其余各类异位妊娠的比例比较,差异无统计学意义(P>0.05),见表1。

表1 政策前组与政策后组各类异位妊娠构成比较[n(%)]
2.2 二孩政策前后异位妊娠患者按年龄分层的比例分析 二孩政策后,≤29 岁患者异位妊娠比例小于政策前(P<0.05);二孩政策后,30~39 岁患者异位妊娠比例大于政策前(P<0.05);政策前后,40~49 岁患者异位妊娠比例比较,差异无统计学意义(P>0.05),见表2。

表2 政策前组与政策后组不同年龄段异位妊娠患者构成比比较[n(%)]
2.3 输卵管妊娠的手术情况 去除残端妊娠的5 例后,政策前组输卵管妊娠2049 例,行腹腔镜手术的比例为62.81%(1287/2049);政策后组输卵管妊娠1649 例,行腹腔镜手术的比例为96.73%(1595/1649),政策后组行腹腔镜手术的比例高于政策前组(χ2=611.093,P=0.000)。政策前组输卵管妊娠术中选择保留输卵管的比例为29.62%(607/2049);政策后组输卵管妊娠术中选择保留输卵管的比例为31.05%(512/1649),政策前后输卵管妊娠术中选择保留输卵管的比例比较,差异无统计学意义(χ2=0.879,P=0.348)。
2.4 异位妊娠并发失血性贫血和失血性休克情况贫血总例数为1427 例(1427/5572,25.61%),政策前组异位妊娠并发失血性贫血929 例(929/3059,30.37%),政策后组异位妊娠并发失血性贫血498 例(498/2513,19.82%),政策后组异位妊娠并发失血性贫血比例低于政策前组(χ2=80.638,P=0.000)。失血性休克例数为127例(127/5572,2.28%),政策前组异位妊娠并发失血性休克75 例(75/3059,2.45%),政策后组异位妊娠并发失血性休克52 例(52/2513,2.07%),两组中并发失血性休克的比例比较,差异无统计学意义(χ2=0.906,P=0.341)。
2.5 异位妊娠的合并症情况 与政策前组相比,政策后组中异位妊娠合并输卵管疾病、子宫疾病、盆腔粘连、子宫内膜异位症的比例增加(P<0.05);而两组异位妊娠合并卵巢疾病比例比较,差异无统计学意义(P>0.05),见表3。
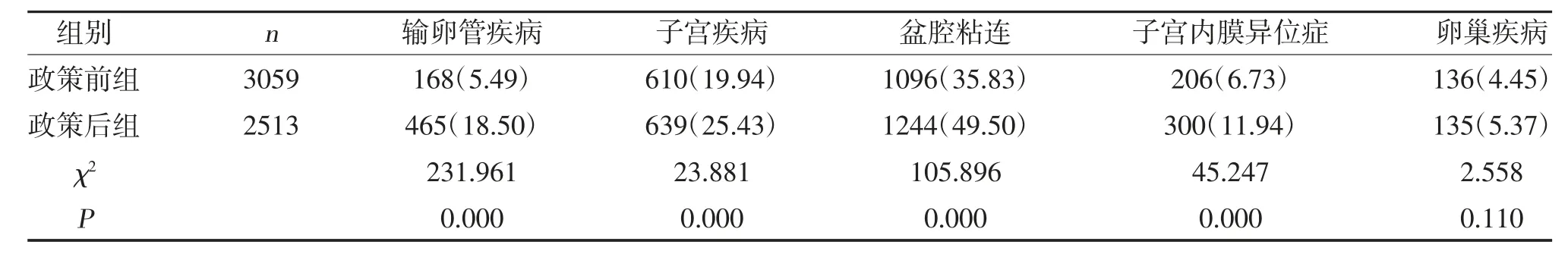
表3 政策前组与政策后组中异位妊娠合并症比例的比较[n(%)]
3 讨论
二孩政策的实施给妊娠人群的结构带来了影响,包括高龄妊娠、经产妇的比例增加[1,2,6],从而带来了众多的生育风险因素,包括瘢痕子宫妊娠、盆腔手术史后妊娠和辅助生育受孕等,使得异位妊娠的风险也随之增加。张欢欢等[9]2015-2017 年的调查提示,二孩政策后异位妊娠的患病率较政策前下降,但是该研究统计的时间跨度较小。目前关于二胎政策前后的异位妊娠发生率的变化仍然缺乏全国多中心的数据。本研究提示,二孩政策实施后,子宫瘢痕部位妊娠占的比例明显增加,该结果与二孩政策实施后瘢痕子宫妊娠妇女的比例增加有关,剖宫产术后瘢痕妊娠的发生率约为1∶500,占异位妊娠的4%[10],值得引起重视。
本研究提示,异位妊娠患者的平均年龄也有增加的趋势,30~39 岁患者的比例较政策前有增加的趋势,可能与二胎政策实施后生育年龄推后有关。二孩政策前,异位妊娠的患者较为年轻,26~30 岁为高发年龄,占54.3%[8],这个高发年龄段跟国外研究也一致[11]。根据本研究提示,二孩政策后,年龄29 岁以内的患者占比下降,仅为40%左右,年龄30~39岁的患者占比上升,超过50%,这个比例跟妇女的生育年龄结构特点密切相关。目前异位妊娠患者的年龄有增加的趋势,有研究提出高龄(>35 岁)是重要的高危因素[12],高龄妇女患异位妊娠的风险增加4~8 倍[13],但是年龄增加也会带来更多其他高危因素,关于年龄是否成为异位妊娠的独立危险因素仍然有争议,需要进一步探讨。
二孩政策带来了不明确部位的异位妊娠比例下降,可能与腹腔镜手术的进一步开展有关,使得更多患者能通过腹腔镜探查进行妊娠部位的诊断。二孩政策实施后,各类异位妊娠中变化最显著的特征是子宫瘢痕部位妊娠的比例较政策实施前明显增加,子宫瘢痕部位妊娠若继续妊娠,将明显增加了流产、前置胎盘、胎盘置入的风险,给生育健康带来显著不良影响,如何降低子宫瘢痕部位妊娠的发生率、如何处理子宫瘢痕部位妊娠将是生育政策实施后需要考虑的重要课题。
二孩政策后,腹腔镜手术治疗的比例增加,可能与近年来微创手术比例增加、患者再生育需求增加有关。在患者血流动力学平稳的情况下,国外多个指南均推荐腹腔镜手术作为异位妊娠手术治疗的首选[14]。腹腔镜手术被认为术后恢复更快,粘连的风险更小,更容易被有生育需求的患者接受。
政策实施后,选择保留输卵管手术的比例有轻度增加,但是差异不显著,提示再生育愿望的增加未明显增加保留输卵管手术的比例,原因可能是更多患者认识到保留输卵管会增加复发性异位妊娠的发生率。研究显示[15],异位妊娠后保留输卵管是复发性异位妊娠的重要风险因素,其OR值高达7.129。切除输卵管的患者复发异位妊娠的风险明显低于保留输卵管手术的患者[16]。在术后生育能力方面,有研究显示,输卵管切除术和切开取胚术的后续生育能力是相似的[17]。此外,辅助生育技术的广泛开展给输卵管因素导致不孕的患者带来更多的妊娠机会,使得输卵管功能和结构完整性在后续妊娠中的作用下降,即使患者有很强的再生育愿望,但考虑到复发性异位妊娠的风险,其选择保留输卵管的几率并不会明显增加。
二孩政策实施后,子宫疾病、输卵管疾病、盆腔粘连及子宫内膜异位症的异位妊娠患者占比明显增加,可能与二孩政策实施后生育年龄孕妇的结构有关,二孩政策增加了瘢痕子宫、输卵管疾病、盆腔粘连、子宫内膜异位症等患者进行辅助生育受孕或手术治疗后再受孕的比例,使得这些患者合并异位妊娠的比例增加,这些患者多数存在子宫手术史、盆腔手术史及盆腔炎症病史,明显增加了异位妊娠的发病风险[18]。盆腔及输卵管周围粘连是复发性异位妊娠的高危因素[15]。相比子宫疾病、输卵管疾病、盆腔粘连,卵巢疾病对异位妊娠的发生发展相关影响较小,故未见二孩政策后异位妊娠合并卵巢疾病比例的显著变化。
二孩政策后,对生育风险的重视程度增加,首次检查时间提前,异位妊娠的诊治会更加及时、规范,从而使得失血性贫血的比例下降,但是严重异位妊娠导致的腹腔内大出血、失血性休克的风险仍然未见明显下降,主要包括间质部妊娠、峡部妊娠等类型。异位妊娠若未得到及时有效的治疗,则容易引发腹腔大出血,甚至导致患者死亡,凸显异位妊娠早期诊断与治疗的重要性,应引起重视。
综上所述,二孩政策实施后,再生育的机会增加和育龄女性人群结构的改变,使得异位妊娠的特征发生了变化,值得采取针对性的措施,进一步降低异位妊娠的发生,并规范诊疗措施,保障孕产妇的安全。

