PGE2、IL-6及乳酸水平对肝硬化合并消化道出血的诊断及预后预测价值
王 肖 李玲玲
山东省聊城市传染病医院消化内科 252000
肝硬化长期或反复作用形成的弥漫性肝损害,消化道出血是肝硬化常见的并发症之一,经颈静脉肝内分体分流术、食管静脉曲张套扎术等方式进行治疗,虽然能够缓解患者临床症状,但依然存在再出血的风险。因此,寻找相关指标尽早预测肝硬化合并消化道出血的预后情况,及时改善治疗措施成为临床研究的重点内容。研究发现[1],肝硬化合并消化道出血患者常伴随急性炎症发展过程。白细胞介素-6(Interleukin-6,IL-6)作为常见促炎因子的一种,可导致机体炎症反应并加重器官损伤,在炎症急性期可快速生成。前列腺素E2(Prostaglandin E2,PGE2)作为肠道黏膜保护因子的一种,可维持正常胃黏膜血流循环,从而避免消化道上皮出现损伤。另外有研究发现[2],血清乳酸与消化系统疾病的发生与发展具有一定相关性。因此,本研究选取我院收治的88例肝硬化合并消化道出血患者进行回顾性分析,探讨PGE2、IL-6及乳酸水平对肝硬化合并消化道出血的诊断及预后预测价值,具体报道如下。
1 资料与方法
1.1 一般资料 选取我院2020年3月—2023年3月收治的88例肝硬化合并消化道出血患者进行回顾性分析,并将其作为消化道出血组,选取同期来我院接受治疗的肝硬化未合并消化道出血的88例患者作为非消化道出血组,另选取同期来我院体检的88例健康志愿者作为对照组,三组患者一般资料对比无明显差异(P>0.05),见表1。88例消化道出血组患者依照30d内生存情况,将30d内死亡的21例患者分为死亡组,将其余67例患者分为存活组。

表1 两组一般资料对比
1.2 选择标准 纳入标准:符合肝硬化诊断标准[3],且经上消化道造影或胃镜诊断确诊为消化道出血;年龄≥18岁;临床资料完整;对本研究知情并签署同意书。排除标准:合并消化道恶性肿瘤者;合并严重感染疾病者;合并心脏、肾脏等器官衰竭者;不能配合研究或中途退出者;合并严重心脑血管疾病者。
1.3 方法 收集所有患者一般临床资料,患者入院后48h内的血液生化指标,其中包括白蛋白、血红蛋白、AST、ALT、血小板、总胆红素、凝血酶原时间、PGE2、IL-6、乳酸水平。PGE2、IL-6、乳酸检测方法:采取患者空腹静脉血4ml,离心后取上层清液,放置到-80℃的冰箱内待检,应用酶联免疫吸附试验法检测前列腺素E2(PGE2)、白细胞介素-6(IL-6)表达水平,检测步骤严格依照试剂盒(生产企业:武汉华美生物工程有限公司)说明书进行。

2 结果
2.1 三组受检者PGE2、IL-6及乳酸水平对比 消化道出血组PGE2水平明显低于非消化道出血组和对照组,IL-6及乳酸水平明显高于消化道出血组和对照组(P<0.05),见表2。

表2 三组受检者PGE2、IL-6及乳酸水平对比
2.2 PGE2、IL-6及乳酸水平与肝硬化合并消化道出血的相关性 Spearman相关分析结果显示:PGE2与肝硬化合并消化道出血呈负相关,IL-6及乳酸与肝硬化合并消化道出血呈正相关(P<0.05),见表3。

表3 PGE2、IL-6及乳酸水平与肝硬化合并消化道出血的相关性
2.3 PGE2、IL-6及乳酸对肝硬化合并消化道出血患者的诊断效能分析 PGE2、IL-6及乳酸水平三者联合对肝硬化合并消化道出血的诊断效能优于单一检测(P<0.05)。见表4、图1。
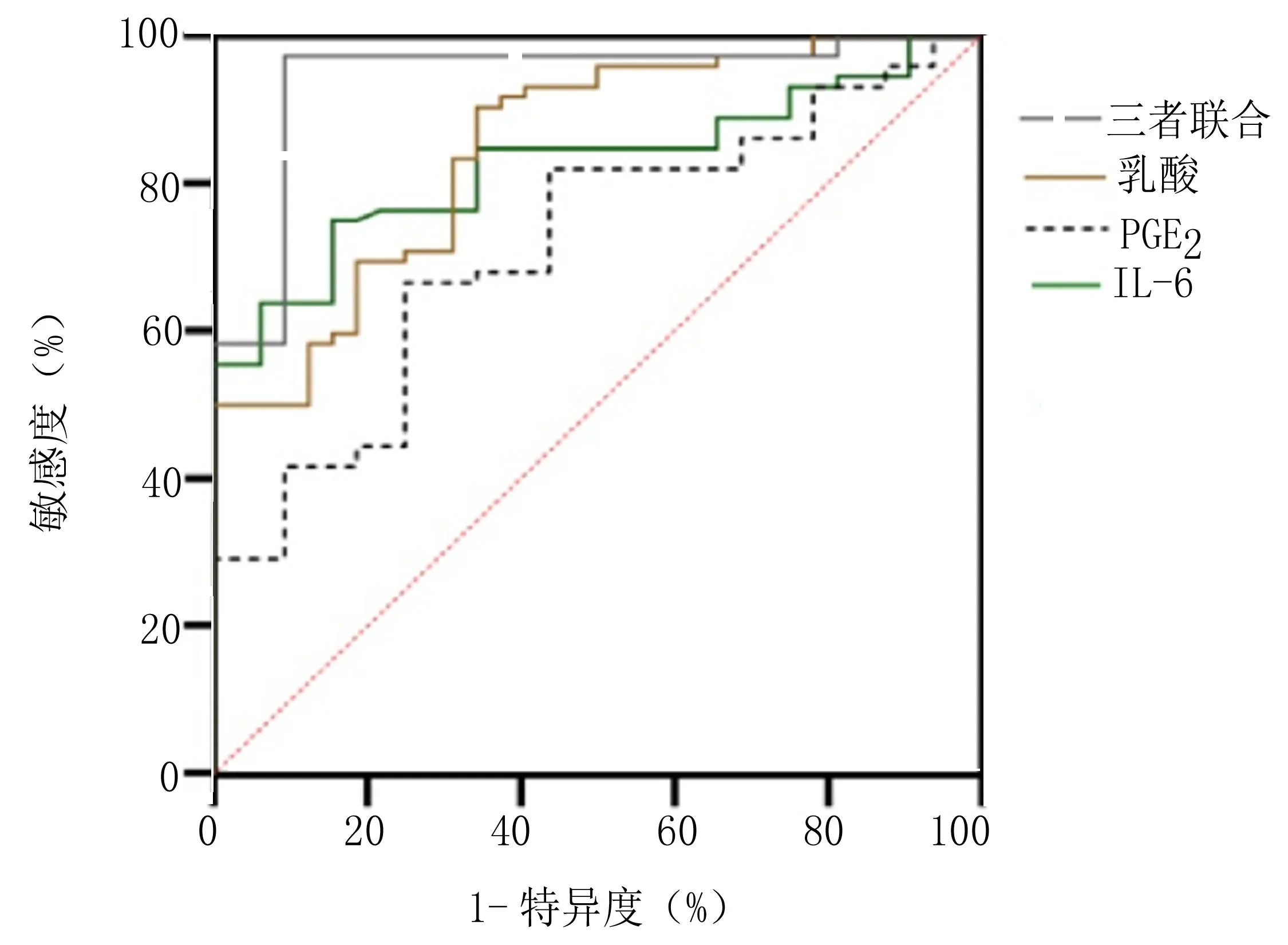
图1 PGE2、IL-6及乳酸对肝硬化合并消化道出血的诊断效能ROC曲线
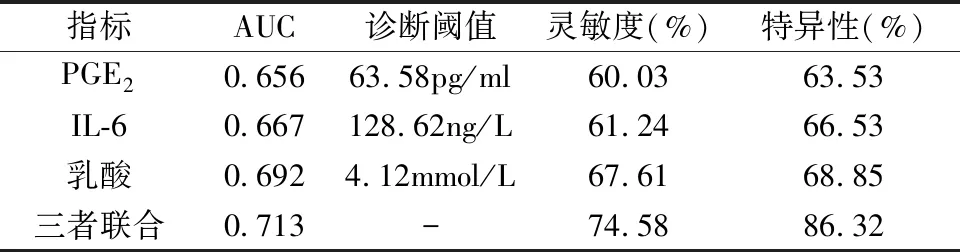
表4 PGE2、IL-6及乳酸水平对肝硬化合并消化道出血患者的诊断价值
2.4 死亡组与存活组一般情况对比 死亡组与存活组患者性别、年龄、BMI、肝硬化病因、合并基础疾病、既往出血史、白蛋白、血红蛋白、AST、ALT水平对比无明显差异(P>0.05),死亡组与存活组患者肝肾综合征、肝性脑病、自发性腹膜炎、肺部感染等并发症发生率以及血小板、总胆红素、凝血酶原时间、PGE2、IL-6、乳酸水平对比差异显著(P<0.05),见表5。

表5 死亡组与存活组一般情况对比
2.5 肝硬化合并消化道出血的预后影响因素分析 对上述单因素分析中具有统计学差异的指标进行赋值,最终Logistic回归分析结果表明:PGE2、IL-6及乳酸水平为肝硬化合并消化道出血的预后独立影响因素(P<0.05),见表6。

表6 肝硬化合并消化道出血的预后影响因素分析
3 讨论
肝硬化合并消化道出血临床多表现为黑便、呕血等现象,会加重肝功能损害,诱发肝肾综合征、肝性脑病等并发症,严重者会由大出血导致失血性休克现象,死亡率极高。据国外数据研究发现[4],肝硬化合并消化道出血首次发病死亡率高达25%~50%,虽然随着内镜治疗技术的发展,肝硬化合并消化道出血的死亡率明显下降,但是依然有部分患者预后较差,出现死亡情况。因此,本研究主要分析PGE2、IL-6及乳酸与肝硬化合并消化道出血的相关性,并分析其对患者的预后预测价值,希望能够为临床提供参考意见。
本研究结果显示,消化道出血组PGE2水平明显低于非消化道出血组和对照组,IL-6及乳酸水平明显高于非消化道出血组和对照组(P<0.05);Spearman相关分析结果显示:PGE2与肝硬化合并消化道出血呈负相关,IL-6及乳酸与肝硬化合并消化道出血呈正相关(P<0.05)。相关研究[5]显示,PGE2、乳酸和消化系统疾病的发生具有明显相关性,与本研究结果相符。这是因为,PGE2可以通过上调血管内皮生长因子表达,从而激活PGE2受体,刺激血管生成,对于消化道出血具有促进愈合作用。同时肝硬化合并消化道出血患者因为出血所导致的低血容量,会使机体呈现缺氧状态,对葡萄糖三羧酸循环反应产生阻碍,葡萄糖参与糖酵解反应被还原成乳酸,导致厌氧条件下产生过量的乳酸。IL-6作为急性炎症介质之一,能够介导炎症反应,加重小血管损伤,因此在肝硬化合并消化道出血患者机体内可快速生成;PGE2、IL-6及乳酸三者联合对肝硬化合并消化道出血的诊断效能优于单一检测(P<0.05)。提示临床上可考虑应用PGE2、IL-6及乳酸水平作为肝硬化合并消化道出血的诊断。死亡组与存活组患者肝肾综合征、肝性脑病、自发性腹膜炎、肺部感染等并发症发生率以及血小板、总胆红素、凝血酶原时间、PGE2、IL-6、乳酸水平对比差异显著(P<0.05)。肝硬化存在多器官功能衰竭和易感性,当出现肝肾综合征、肝性脑病、自发性腹膜炎、肺部感染等并发症时,可能会影响肝硬化合并感染患者的临床情况,与本研究结果相似。这是因为,若肝硬化合并消化道出血出现继发感染患者,会增加器官衰竭等严重并发症发生率,从而增加患者死亡率。另外本研究还发现,死亡患者与存活患者凝血酶原时间存在明显差异,这是因为,肝细胞酶活性变化会对肝脏病理变化产生影响,肝脏也是凝血因子合成的重要场所,当出现肝功能损害之后,肝脏进行凝血因子合成时功能异常会降低肝脏内肝素灭活效果,从而降低凝血酶原活性,导致凝血酶原时间延长,增加消化道出血的严重性。高乳酸血症多在器官功能障碍和组织缺氧等患者中出现,肠道对于低灌注情况比较敏感,肝硬化合并消化道出血患者由于肠系黏膜反射血管收缩,影响肠道氧摄入,由出血导致的低血容量容易导致组织缺氧,在厌氧条件下,丙酮酸会由乳酸脱氢酶转化成大量乳酸,逐渐发展成高乳酸血症,对肝硬化合并消化道出血患者各个器官功能代谢产生影响,导致休克、感染等不良事件发生,甚至影响患者预后水平[6]。Logistic回归分析结果表明:PGE2、IL-6及乳酸水平为肝硬化合并消化道出血的预后独立影响因素(P<0.05)。这主要是因为,IL-6作为多效性细胞因子,在急性期反应、炎症反应、应激反应以及免疫应答中具有重要作用。在疾病发病之后IL-6水平会异常升高,而肝硬化合并消化道出血患者IL-6水平会明显升高,而IL-6水平越高代表患者疾病越严重,同时可能会导致预后不良的发生。研究发现[7],阿司匹林所导致的PGE2水平降低,与阿司匹林后消化道出血具有一定相关性,同时PGE2水平越低患者出血风险越大,与本研究结果相似。
综上所述,PGE2、IL-6及乳酸水平与肝硬化合并消化道出血具有明显相关性,且三者联合检测对肝硬化合并消化道出血的诊断效能更高。另外,PGE2、IL-6及乳酸水平对于肝硬化合并消化道出血的预后情况具有独立预测价值,因此临床上需针对PGE2降低或IL-6、乳酸升高的患者采取相关措施,降低患者死亡率。

