跟骨骨折后距下关节炎原位融合术的患者满意度影响因素分析
赖良鹏,孙宁,武勇
跟骨骨折是临床常见的骨折,占全身骨折的1%~2%,是最常见的跗骨骨折,其中75%是关节内骨折[1]。不论保守治疗还是手术治疗,都有一定比例的患者发生距下关节创伤性关节炎,2%~30%的患者需要距下关节融合术作为最终的治疗方式[2]。
关于距下关节原位融合术治疗效果的研究很多,主要集中在术后功能改善程度及愈合率等方面[2-8]。对于作为评估治疗效果重要指标的术后患者满意度,尽管多篇文献都有提及[3,9-11],但针对术后患者满意度影响因素的研究较少。而且在上述研究中,纳入的多为混杂来源的距下关节炎患者,其中以跟骨骨折后距下关节炎最多见,占40%~50%[6,11-12],单一针对跟骨骨折后距下关节炎的研究鲜见[8]。
本研究探讨距下关节原位融合术治疗跟骨骨折后距下关节炎的临床疗效,并从围手术期不同方面分析术后患者满意度的影响因素,以期为提高患者满意度、改进治疗提供有益参考。
1 资料与方法
1.1 一般资料
纳入标准:①以跟骨骨折后创伤性距下关节炎为主要诊断,原位距下关节融合为主要术式;②18 岁以上;③随访6 个月以上。排除标准:①合并其他关节融合的患者;②距下关节融合翻修术患者;③风湿性关节炎等自身免疫性疾病患者;④合并其他下肢骨折者;⑤局部软组织条件差的患者。
根据上述纳入与排除标准,本研究回顾性纳入2018年3月至2020年11月首都医科大学附属北京积水潭医院行距下关节原位融合术治疗的跟骨骨折后距下关节炎患者59 例,男51 例,女8 例;年龄26~71岁,平均(45.6±12.6)岁。
本研究已通过北京积水潭医院伦理委员会审批通过(积伦[K2023]第[010]号-00),患者均豁免知情同意。
1.2 手术方法及术后处理
蛛网膜下腔或者连续硬膜外麻醉下,患者取侧卧位,大腿止血带控制下手术。跗骨窦切口下,注意仔细保护腓肠神经和腓肌腱,将趾短伸肌向前方掀起以暴露后关节面,跗骨窦清除部分软组织,椎板撑开器撑开后关节面。然后用小骨刀仔细剥去关节表面的所有软骨,直到可以看到长屈肌肌腱,处理融合面至新鲜松质骨面出现。然后调整距下关节对位,直视下及C 型臂X 线机透视下评估后足力线,位置满意后使用克氏针临时固定距下关节,如果后足力线纠正不足,则加做跟骨截骨移位,至后足力线满意,再用克氏针临时固定。置入2 枚6.5 mm 埋头空心钉导针,位置满意后置入2 枚6.5 mm 埋头空心钉。如果发现存在外侧壁膨出,用骨刀切除膨出的外侧壁,并用取出的外侧壁松质骨部分植入融合部位。逐层缝合,术后石膏制动2 周。术后6 周开始部分负重,12周后复查X线片显示愈合时开始完全负重。
1.3 观察指标
基线资料:患者性别、年龄、体重指数(body mass index, BMI)、既往是否患有糖尿病(是为1,否为0)、费用类别(工伤为1,非工伤为0)。
影像学指标:①负重位侧位X 线片上的三个指标[13],健侧高度(距跟高度,地面至距骨最高点距离)与患侧高度差,术前患侧距骨跟骨角度(距骨轴线与跟骨轴线成角),术前患侧距骨倾斜角度(距骨轴线做垂线,与地面垂直线之间的角度);②是否为完全骨性愈合(是为1,否为0),判断标准为X 线片显示距下关节间隙消失,有明显骨小梁通过。
查体指标:①术前踝关节健侧背伸与患侧差值;②是否活动受限(是为1,否为0)。
患者主诉:①术后是否恢复运动(是为1,否为0);②术后恢复运动时间(周为单位);③术后是否恢复工作(是为1,否为0);④术后恢复工作时间(周为单位);⑤是否持续存在术后麻木(是为1,否为0);⑥术后是否疼痛(是为1,否为0);⑦术后是否肿胀(是为1,否为0)。
美国足踝外科医师协会(American Orthopedic Foot and Ankle Society, AOFAS)评分:术前AOFAS评分,术后AOFAS评分,术前与术后AOFAS评分差值。
疼痛视觉模拟评分(visual analogue scale, VAS):术前负重下VAS 评分,术后负重下VAS 评分,术前与术后负重下VAS评分的差值。
术后患者满意度:使用5 分Likert scale,5 分为非常满意、4分为比较满意、3分为一般满意、2分为比较不满意、1分为不满意。
1.4 统计学方法
采用SPSS 19.0软件进行统计学分析。以术后患者满意度作为因变量,将患者满意度量表得分转换为2 分变量,4、5 分记为1,1~3 分记为0。1 代表高满意度,0 代表低满意度。自变量:①符合正态分布的连续型变量(经Kolmogorov-Smirnov 检验符合正态分布):年龄、BMI、健侧高度与患侧高度差、术前患侧距骨跟骨角度、术前患侧距骨倾斜角度、术前踝关节健侧背伸与患侧差值、术后恢复运动时间、术前AOFAS 评分、术后AOFAS 评分,术前与术后AOFAS评分的差值、术前与术后负重下VAS 评分的差值,以均数±标准差表示,采用独立样本t检验;②不符合正态分布的连续型变量(经Kolmogorov-Smirnov 检验不符合正态分布):术后恢复工作时间、术前负重下VAS评分、术后负重下VAS评分,采用中位数(四分位数)表示,比较采用Mann-Whitney检验非参数秩和检验;③分类变量:性别、既往是否患有糖尿病、费用类别、是否完全骨性愈合、是否活动受限、主诉术后是否恢复工作、术后是否恢复运动、是否持续存在术后麻木、术后是否疼痛、术后是否肿胀,采用例数(率)表示,采用χ²检验。以P<0.05为差异有统计学意义。
2 结果
2.1 基本情况分析
患者59 例,男51 例(86.4%),女8 例(13.6%);其中行骨折手术30 例(50.8%),未行29 例(49.2%);行外侧骨突切除+局部植骨术44 例(74.6%),未行15 例(25.4%);行跟骨截骨术6 例(10.2%),未行54 例(89.8%)。
随访时间6~48个月,平均(18.7±7.7)个月。术后恢复运动31 例(52.5%),未恢复运动28 例(47.5%);术后恢复工作43 例(72.9%),未恢复工作14 例(23.7%),退休2 例(3.4%);术后恢复运动时间为(19.8±9.4)周;术后恢复工作时间为16(12,24)周。术后感染2 例,内固定物取出1 例,患者满意度评分均为4分,均为满意度高组。
患者术前、术后的AOFAS 评分、负重下VAS 评分比较差异均有统计学差异(t=-6.002,P<0.001;t=6.080,P<0.001),见表1。

表1 术前、术后AOFAS及负重下VAS评分比较
2.2 术后患者满意度影响因素分析
满意度低组8 例(13.6%),满意度高组51 例(86.4%)。满意度高组平均年龄(44.5±13.0)岁,女43例(84.3%),男8例(15.7%),BMI为(24.7±3.5) kg/m2;满意度低组平均年龄(52.8±8.7)岁,全部为男性,8 例(100%),BMI为(25.2±2.9) kg/m2。
术后患者满意度影响因素分析结果见表2。其中统计结果差异显著的因素包括:术前AOFAS评分,满意度高组平均为(65.7±13.4)分,满意度低组为(51.0±17.3)分(t=2.766,P=0.008);术前负重下VAS评分,满意度高组为4(2.8,4)分,满意度低组为6(4,8)分(Z=-2.752,P=0.006);术后负重下VAS 评分,满意度高组为2(0,3)分,满意度低组为3.5(2,4)分(Z=-2.113,P=0.035)。
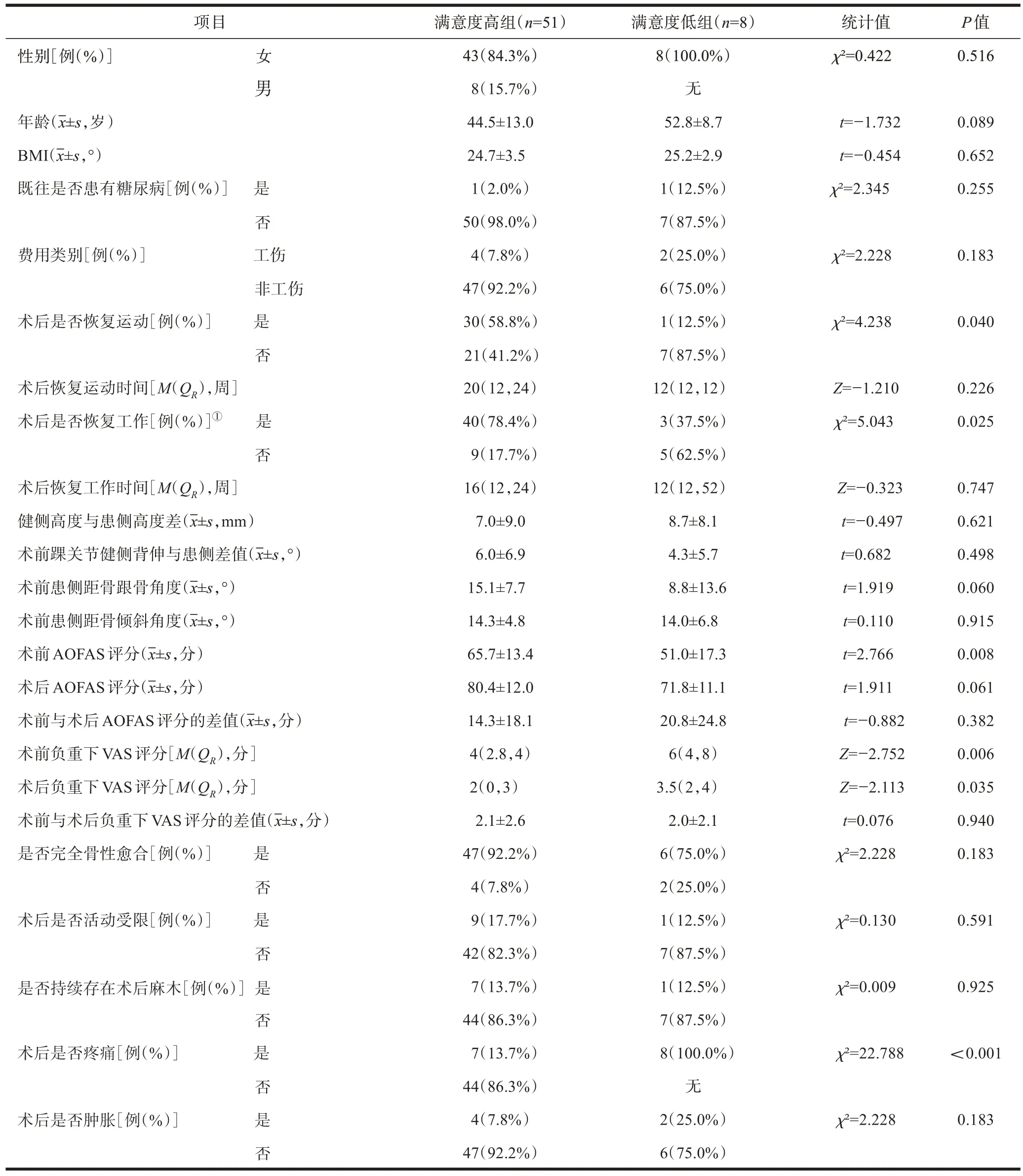
表2 术后患者满意度的影响因素分析结果
是否恢复运动,满意度高组恢复运动例数为30例(58.8%),满意度低组恢复运动例数为1例(12.5%)(χ²=4.238,P=0.040);是否恢复工作,满意度高组恢复工作例数为40例(78.4%),满意度低组恢复工作例数为3 例(37.5%)(χ²=5.043,P=0.025);是否疼痛,满意度高组疼痛例数为7 例(13.7%),满意度低组疼痛例数为8例(100.0%)(χ²=22.788,P<0.001)。
3 讨论
术后患者满意度是临床治疗中的一项重要指标,不论手术目标是改善患者功能,或是减轻患者疼痛不适,最终都希望能够达到较高的患者满意度。跟骨骨折是临床常见的骨折,不论保守治疗还是手术治疗,后期因为距下关节创伤性关节炎需要进行距下关节融合的概率都占一定比例。距下关节原位融合术一直是处理这类患者的主流术式之一,对其临床疗效的报道很多,但仅有少数研究涉及术后患者满意度,鲜见关于术后患者满意度影响因素分析的文献报道。
本研究中患者的术后AOFAS 为(79.18±12.13)分,术后VAS 中位数为2 分,感染率为3%,内固定物刺激导致螺钉取出1例(1.7%),总体预后与既往文献报道类似[5,12,14],其中术后VAS 和内固定取出率优于既往文献[2,6],患者满意率为86.4%,文献范围为71%[3]至93%[11]。
本研究中,患者满意度与术后残留疼痛及术后VAS 明确相关,在随访的主诉里,肿胀、活动受限及术后麻木均有出现,但均与患者满意度无统计学相关性,认为对患者满意度影响最大的就是术后残留疼痛。文献报道中距下关节融合术后的残留疼痛比例较高[14-15],报道多为术后疼痛部分消失[5,16];与踝关节融合术相比,距下关节融合术后的残留疼痛更加明显[15],而且来源多种,种类繁多[17-18]。对患者而言,一定程度的功能障碍、肿胀及麻木都可以逐渐适应,而术后负重疼痛对生活质量影响较大,是患者术后关注的焦点,严重影响术后患者满意度,也是临床医师应重点关注和努力改善的问题。
满意度高组恢复运动30 例(58.82%),恢复工作40 例(78.43%);满意度低组分别为1 例(12.5%)和3例(37.5%),差异有统计学意义;而Easley 等[6]报道84%的患者在术后可以恢复运动和工作,如果希望改善患者满意度,这两项指标需要给与更多的重视。
本研究发现,术后患者满意度低与术前负重VAS 高及术前AOFAS 评分低相关,提示术前症状较重的患者术后不满意的概率更高,临床医师在应该让术前症状较重的患者认识到这一点,降低其期待值,使之更加理性决定是否实施手术治疗。
本研究中,术后患者满意度与距跟高度、距骨倾斜角及患侧术前踝关节背伸受限角度无明确关联。对于距跟高度丢失的患者,很多研究者主张行距下关节撑开融合术,Myerson 和Quill[19]于1993 年基于个人经验提出了一个定量指标,认为距跟高度较对侧低于8 mm 者应行距下关节撑开融合术,但该研究中距下关节撑开融合术各项数值都明显劣于距下关节原位融合术;同时指出高度丢失导致的前踝撞击、踝前疼痛及背伸受限的患者,应行距下关节撑开融合术。目前为止,距下关节撑开融合术的指征仍存在争议,多数相关研究仅提出距跟高度丢失,但未给出具体数据,也有研究认为单纯的距跟高度丢失可以行距下关节原位融合术[18]。本研究为回顾性研究,很多距跟高度丢失严重及出现踝前疼痛的患者行距下关节撑开融合术而未纳入本研究中,不能据此认为距跟高度丢失对最终结果无影响。
术后患者满意度与不完全骨性愈合无明显相关性,本研究中不完全骨性愈合患者多数为X线影像学诊断,多数无明确疼痛症状。术后患者满意度与BMI 无明显相关性,既往研究中患者BMI 普遍偏大,而本研究中患者BMI 较低,仍有待进一步研究。此外,多篇文献提及工伤保险患者预后较差[7,18],本研究未能证实术后患者满意度与工伤保险之间存在关联性,尚需进一步研究加以验证。
本研究的不足之处:①回顾性研究,手术指征不统一,资料不够完善,只以术后X 线检查结果进行愈合不良的判断,未能对可疑患者统一进行CT 检查(而Davies 等[11]认为X 线检查判断愈合情况并不可靠,需进行CT 检查进行判断);②样本量不足,内固定物取出、感染等均会影响术后患者满意度,但由于发生例数很少,无法进行有效的统计学分析,多因素分析的交互作用需要更大样本量进行分析。
4 结论
距下关节原位融合术治疗跟骨骨折后距下关节炎的术后患者满意度包括术前AOFAS评分和负重下VAS 评分,术后负重下VAS 评分、术后能否恢复工作及运动。
【利益冲突】所有作者均声明不存在利益冲突

