子宫动脉多普勒在妊娠高血压孕妇与妊娠不良结局关系中的应用价值
潘 华,陈桂荣,吴锡金,农木本,周 霓
(南宁市妇幼保建院超声科,广西 南宁 530011)
妊娠期高血压疾病严重影响母婴健康,是孕产妇和围生儿发病率及死亡率的主要原因。母血对子宫的供给是胎儿安全的关键因素,子宫动脉的低血管阻力对维持足够的胎盘血流灌注很重要,子宫动脉血流频谱能反映血管阻力增强。本研究旨在评价妊娠期高血压疾病中子宫动脉多普勒预测围生期不良结局的价值。
1 资料与方法
1.1 研究对象 选取2008年12月至2010年12月期间在我院住院分娩100例妊娠期高血压疾病的孕妇,年龄(29.26±5.49)岁,入选标准:孕龄>28周的妊娠期高血压疾病孕妇。排除标准:双胎妊娠,合并染色体异常,胎儿畸形。按子宫动脉多普勒异常标准将入选病例分为多普勒正常组及异常组,所有的病例建立个人信息库随防至妊娠结束。孕龄根据末次月经确定,当孕妇的末次月经不准时,孕龄的确定以孕11~14周时超声检查测得的头臀长度进行校正。
1.2 研究方法
1.2.1 使用仪器 采用Philips iu 22、GE Voluson 730 Expert及日立5500彩色多普勒超声诊断仪,探头频率为3.5~5.0 MHz。
1.2.2 子宫动脉彩色多普勒表现(CDFI)检测 孕妇取仰卧位或侧卧位,完成产科常规超声检查后,启用CDFI,在双侧子宫动脉呈十字交叉通过髂外动脉1 cm处(见图1A),用彩色多普勒超声分别显示双侧子宫动脉,调节超声束入射角度,使其与所取样的子宫动脉血流方向间的夹角尽可能小,并获取典型的连续3个心动周期子宫动脉频谱后,测得RI值,同时记录有无舒张期早期切迹,观察两组子宫动脉的血流动力学变化。子宫动脉多普勒异常的定义:双侧子宫动脉平均RI值大于0.58[1]和或者存在双侧子宫动脉舒张期早期切迹。舒张期早期切迹定义为:紧随收缩期血流后与最大舒张期血流速度间出现的一个较低的血流速度(见图1B)。
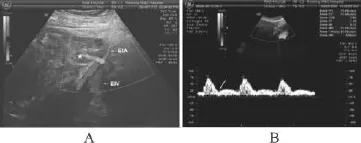
图1 彩色多普勒超声图
1.2.3 妊娠预后的随访及不良结局的定义 密切随访妊娠预后,了解两组妊娠结局:分娩周数,新生儿体重,早产,胎儿生长受限(FGR)的情况。出现以下任何一种情况为妊娠不良结局:(1)胎儿生长受限(FGR)定义为新生儿体重小于同胎龄平均出生体重的第10个百分位数;足月胎儿出生体重<2 500 g[2](2)以妊娠满28周至不满37足周间分娩者称早产[3],早产<34周是因母亲或者是胎儿严格的医学指征需要提前分娩的。
1.3 统计学方法 用SPSS16.0统计学软件,按检验水准α=0.05,对子宫动脉多普勒正常组及异常组的妊娠结局进行比较:计量资料采用t检验,计数资料采用χ2检验;以妊娠不良结局为因变量Y(1=是,0=否),自变量为子宫动脉多普勒X1(1=异常,0=否)、X2蛋白尿(1=有蛋白尿,0=无蛋白尿)、X3高血压(1=轻度(舒张压<110 mmHg,1mmHg=0.133 kPa),2=重度(舒张压≥110 mmHg),建立Logistic回归模型(纳入标准P<0.05,排除标准P>0.1。
2 结果
2.1 随访结果 最终确诊为慢性高血压8例,妊娠期高血压18例,轻度子痫前期17例,重度子痫前期57例。孕妇初产73例(73%),分娩孕周(264.32±16.44)d,收缩期血压(150.84±14.33)mmHg,舒张期血压(98.16±10.05)mmHg,24 h尿蛋白中位数为708.00 mg。妊娠结局发展为早产(<37周)19例(其中早产(<34周)6例),FGR 22例,胎死宫内4例,胎儿窘迫11例,胎盘早剥4例。
2.2 子宫动脉多普勒预测不良结局 按子宫多普勒异常标准:多普勒异常有45例,其中多普勒出现双侧舒张早期切迹15例,6例早产<34周均出现双侧舒张早期切迹,双侧舒张早期切迹预测早产<34周的敏感性为100%,特异性为90.4%;多普勒正常有55例,另有11例出现单侧舒张早期切迹。子宫动脉多普勒异常组与正常组间的胎龄、新生儿体重、早产及FGR间比较差异有统计学意义,见表1。
表1 子宫动脉多普勒预测妊娠不良结局(±s)
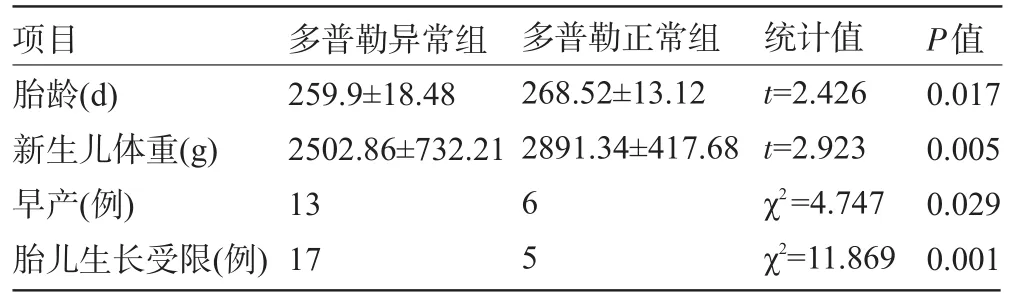
表1 子宫动脉多普勒预测妊娠不良结局(±s)
项目胎龄(d)新生儿体重(g)早产(例)胎儿生长受限(例)多普勒异常组259.9±18.48 2502.86±732.21 13 17多普勒正常组268.52±13.12 2891.34±417.68 65统计值t=2.426 t=2.923 χ2=4.747 χ2=11.869 P值0.017 0.005 0.029 0.001
2.3 预测妊娠不良结局的多变量回归分析 采用自变量子宫动脉多普勒X1,蛋白尿X2及高血压X3预测不良结局(FGR和/或早产<34周)进行Logistic多因素回归分析,结果显示子宫动脉多普勒(X1)异常是唯一能够预测不良结局的指标,其优势比(OR)为10.84(95%可信区间为2.876~40.864;P<0.000),其他几个指标预测妊娠不良结局差异均无统计学意义,见表2。
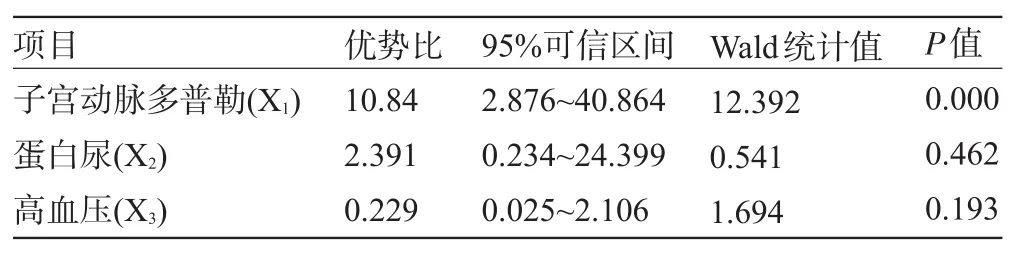
表2 预测妊娠不良结局的多变量回归分析
3 讨 论
妊娠期高血压患者存在子宫-胎盘、胎盘-胎儿循环障碍,子宫动脉阻抗增高、血供不足,这些病理生理变化与不良妊娠结局相关。发生妊娠高血压综合征时的子宫螺旋动脉重塑受到影响,滋养层细胞的侵入功能发生异常,导致胎儿胎盘功能受损。中重度患者往往以损害性改变占优势,母胎间营养物质的供给减少,甚至中断,代谢产物和毒素排出受阻,缺血缺氧加重,出现一系列严重并发症,导致胎儿宫内窘迫、新生儿窒息,甚至危及母子生命。胎儿胎盘功能受损表现为子宫动脉血流阻力增高。早发型重度子痫前期因发病早,程度严重,可同时伴有较多并发症合并症,较早发生多脏器功能受损,有较高的围生期病死率[4]。
晚发型先兆子痫患者(≥孕34周)出现子宫动脉阻力指数增加时,其出现围生期并发症的风险增加。Ghi等[5]对99例晚发型先兆子痫进行分析发现:51.5%出现子宫动脉多普勒平均RI值异常;子宫动脉多普勒异常组胎龄,新生儿出生体重比正常组要低,新生儿入住重症监护及小于胎龄儿(SGA)的发生率比正常组增高,而孕妇的并发症发生率两组间差异无统计学意义。晚发型先兆子痫孕妇的并发症似乎未和子宫动脉阻力的增加有关,而同样出现子宫动脉阻力增加时,早发型先兆子痫的孕妇并发症发生率明显增加[5]。我们的资料显示45%的患者出现子宫动脉多普勒异常,当子宫动脉阻力增加时,胎龄、新生儿出生体重比正常组要低,早产,FGR的发生率比正常组高,与Ghi等[5]的研究结果一致。子宫动脉多普勒预测早发型先兆子痫的准确性要比预测晚发型先兆子痫的要高[6],预测先兆子痫、胎盘早剥及低体重儿有着较高的阴性预测值[7]。当以出现双侧舒张早期切迹为异常的单一指标时,子宫动脉多普勒预测不良预后(先兆子痫、早产<34周的小于胎龄儿、胎盘早剥及宫内死胎等)的敏感性为69%,特异性为92%,阳性预测值为65%,阴性预测值为94%,相对危险度(RR)值为12.7[8]。我们的研究显示出现双侧舒张早期切迹预测早产<34周的敏感性为100%,特异性为90.4%,但因早产<34周的例数较少有待进一步的研究。de Melo等[9]发现:晚孕期重度先兆子痫患者出现双侧舒张期切迹占56.2%,单侧切迹占27.4%;子宫动脉阻力异常组与正常组相比,孕妇并发症(如少尿、HELLP综合征、子痫、急性肺水肿及急性肾功能衰竭等)发生率虽增加,但差异无统计学意义。因此本研究不良妊娠结局未包括孕妇并发症。我们资料显示子宫动脉出现双侧舒张期切迹占15%,单侧切迹占11%,这与de Melo等[9]研究不一致,可能与我们的研究对象(妊娠期高血压)不同有关;妊娠后期子宫动脉舒张早期切迹发生率降低,与孕18周后孕妇的血管紧张度变化逐渐导致血管阻力的减低有关[7]。本研究对子宫动脉多普勒,蛋白尿及高血压等进行多因素回归分析,结果显示子宫动脉多普勒异常是唯一能够预测不良结局的指标,这一点与Frusca等[10]研究结果一致。此外本研究有以下不足:研究对象仅是妊娠期高血压疾病晚期的患者,病例数不多;Soregaroli等[11]发现孕24周时子宫动脉多普勒出现异常的患者有近一半于孕34周时可转为正常的子宫动脉多普勒,因此本研究结论是否适用于中孕期妊娠期高血压疾病的患者有待进一步的研究。
总之,对于妊娠期高血压疾病患者,子宫动脉多普勒异常是预测围产儿不良结局的有效指标,产前行子宫动脉超声多普勒检查可评估其妊娠结局,根据异常的结果而采取有效的措施可预防后期出现产科并发症。
[1]Chan FY,Pun TC,Lam C,et al.Pregnancy screening by uterine artery Doppler velocimetry-which criterion performs best?[J].Obstet Gynecol,1995,85:596-602.
[2]乐 杰.妇产科学[M].7版.北京:人民卫生出版社,2008:130.
[3]张惜阴.实用妇产科学[M].2版.北京:人民卫生出版社,2003:181.
[4]唐 婕,昌 菊.38例早发型子痫前期重度临床分析[J].实用预防医学,2007,14(1):173-175.
[5]Ghi T,Youssef A,Piva M,et al.The prognostic role of uterine artery Doppler studies in patients with late-onset preeclampsia[J].Am J Obstet Gynecol,2009,201:36.e1-5.
[6]Tuuli MG,Odibo AO.The role of serum markers and uterine artery Doppler in identifying at-risk pregnancies[J].Clin Perinatol,2011,38(1):1-19.
[7]Asnafi N,Hajian K.Mid-trimester uterine artery Doppler ultrasound as a predictor of adverse obstetric outcome in high-risk pregnancy[J].Taiwan J Obstet Gynecol,2011,50(1):29-32.
[8]Coleman MA,McCowan LM,North RA.Mid-trimester uterine artery as a predictor of adverse pregnancy outcome in high risk women[J].Ultrasound Obstet Gynecol 2000,15:7-12.
[9]de Melo BC,de Amorim MM,Katz L,et al.Uterine artery Doppler in the third trimester of pregnancy and postnatal outcome of patients with severe preeclampsia[J].Hypertens Pregnancy,2010,29(2):135-47.
[10]Frusca T,Soregaroli M,Platto C,et al.Uterine artery velocimetry in patients with gestational hypertension[J].Obstet Gynecol,2003,102(1):136-140.
[11]Soregaroli M,Valcamonico A,Scalvi L,et al.Late normalisation of uterine artery velocimetry in high risk pregnancy[J].Eur J Obstet Gynecol Reprod Biol,2001,95(1):42-45.

