从指南变迁看GLP-1受体激动剂的治疗地位
中日友好医院内分泌代谢病科 杨文英
随着社会经济的发展和生活水平的提高,2型糖尿病的患病率在全球范围内逐年升高。2型糖尿病患者血糖控制不佳时易导致大血管、微血管及神经系统等病变,其致残率和致死率极高,故控制血糖尤为重要。大量研究人员致力于降糖药物的研制,胰高血糖素样肽-1(GLP-1)受体激动剂、二肽基肽酶-4(DPP-4)抑制剂等新型降糖药物陆续面世。随着GLP-1受体激动剂相关研究的不断深入,临床应用经验不断积累,其在国内外糖尿病治疗指南中的地位逐年提升。
GLP-1受体激动剂在指南中的地位
2009年10月,美国糖尿病学会(ADA)和欧洲糖尿病研究学会(EASD)联合发表了2型糖尿病高血糖管理的共识[1]。共识中推荐,在生活方式联合二甲双胍治疗血糖控制不佳时,进一步联合磺脲类或基础胰岛素治疗是首选,GLP-1受体激动剂作为备选的二线用药。这是GLP-1受体激动剂首次在指南中被推荐纳入治疗流程。
随后,2012年ADA/EASD的血糖管理共识[2]推荐,对于二甲双胍单药治疗3个月HbA1c仍未达标者,可以考虑下列与二甲双胍联用的5个方案之一:GLP-1受体激动剂、磺脲类药物、噻唑烷二酮类药物、DPP-4抑制剂和胰岛素。该共识还指出,GLP-1受体激动剂降糖疗效强,与磺脲类药物和噻唑烷二酮类药物相当,优于DPP-4抑制剂,并且具有发生低血糖风险小、降低体重以及潜在的β细胞和心血管保护作用等优点。
美国临床内分泌医师学会(AACE)在2013年糖尿病综合管理指南中,特别强调了体重管理的重要性,因此推荐具有减重效应的GLP-1受体激动剂成为继二甲双胍之后的首选药物,并对就诊时不同基线HbA1c水平的2型糖尿病患者用药进行了分别指导[3]。就诊时HbA1c<7.5%的患者,二甲双胍、GLP-1受体激动剂、DPP-4抑制剂、α糖苷酶抑制剂可作为单药治疗的一线药物选择;而就诊时HbA1c≥7.5%或单药治疗3个月HbA1c仍>6.5%的患者,可采取两种药物联合治疗,GLP-1受体激动剂同样是仅次于二甲双胍的优选联合用药;就诊时HbA1c>9%的患者,针对不同情况可采取双药或三药联合治疗或胰岛素强化治疗。即双药联合治疗效果不佳的患者,AACE推荐可采取三药联合治疗,若患者经过三药联合治疗后血糖仍未达标时,可启动胰岛素治疗以尽快控制血糖。在指南推荐的胰岛素起始及强化治疗方案中,GLP-1受体激动剂可作为基础胰岛血糖控制不佳时或强化治疗时的首选联合用药。该共识对GLP-1受体激动剂的降糖疗效、低血糖风险低、降低体重及心脏安全性等方面均予以了肯定,也指出GLP-1受体激动剂与二甲双胍联用效果佳。
从2009年ADA/EASD共识到2013年AACE指南,GLP-1受体激动剂从首次被纳入治疗流程到推荐一线用药,仅经历了4年时间。下面将从GLP-1受体激动剂的作用机制、临床疗效及其安全性等方面分析其在指南中地位迅速提升的原因。
GLP-1受体激动剂的作用机制和临床疗效
1.GLP-1受体激动剂的作用机制
胰腺、肌肉、脂肪组织及胃肠道、肾脏及中枢神经系统等多个生理系统的功能出现异常导致高血糖是2型糖尿病发生的病理基础[4]。胰岛β细胞功能缺陷导致胰岛素分泌受损、肠促胰素效应减弱、肝糖生成增多或脂解作用增强,葡萄糖摄取减少及神经递质功能障碍等因素都可以影响2型糖尿病发病,其中β细胞功能减退是2型糖尿病发生和发展的关键环节[5]。传统药物的降糖作用机制各不相同,胰岛素促泌剂(磺脲类或格列奈类)能够促进尚有胰岛功能的糖尿病患者胰岛素分泌;双胍类能减少肝脏葡萄糖的输出和增加周围组织对葡萄糖的吸收利用;噻唑烷二酮类能提高组织对胰岛素的敏感性,增加周围组织对葡萄糖的吸收利用,α-葡萄糖苷酶抑制剂能抑制葡萄糖苷酶活性,减缓餐后葡萄糖吸收[6]。
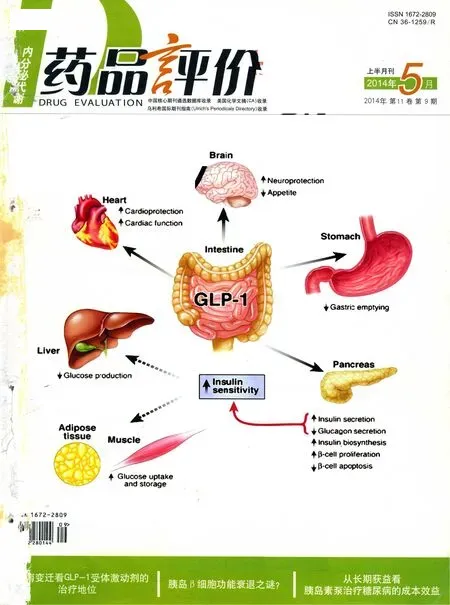
GLP-1是由肠黏膜内分泌细胞受营养刺激后分泌的肠促胰素,通过多种途径参与血糖调控[7,8]。首先,GLP-1可以葡萄糖浓度依赖性地诱导胰腺β细胞分泌和合成胰岛素,抑制α细胞分泌胰高血糖素,在有效降低血糖的同时不增加低血糖发生。其次,GLP-1可通过刺激β细胞增殖、抑制β细胞凋亡而增加β细胞数量,改善糖尿病患者β细胞功能。此外,GLP-1可减弱胃肠蠕动、延缓胃排空,降低食欲增加饱腹感,从而降低体重;可提高外周肌肉对胰岛素的敏感性;对于心脏,发现GLP-1具有保护和改善心脏功能的作用。体内和体外实验均已证实,GLP-1受体激动剂可以通过与GLP-1受体结合,而产生各种GLP-1受体激动后效应,与传统药物相比降糖作用机制更为全面[7-12]。
2.GLP-1受体激动剂的临床疗效
众多临床研究证实,GLP-1受体激动剂无论是单药还是联合使用,均可有效的降低2型糖尿病患者的血糖水平。LEAD(Liraglutide Effect and Action in Diabetes)系列研究是关于人GLP-1类似物——利拉鲁肽治疗2型糖尿病的大型Ⅲ期临床试验,共包括6项随机对照研究,纳入4456例来自全球40个国家、600多个中心经饮食、运动或口服药控制不佳的2型糖尿病患者,其目的是探讨在2型糖尿病治疗的不同阶段,每日1次利拉鲁肽单药治疗和联合1种或多种口服降糖药(OAD)治疗的有效性及安全性[13-18]。
LEAD 1-3研究证明了早期使用利拉鲁肽包括单药使用(LEAD-3)以及与格列美脲(LEAD-1)或二甲双胍(LEAD-2)联用的疗效和安全性[13-15]。结果显示,对于既往使用一种口服药控制不佳的2型糖尿病患者,使用利拉鲁肽1.2mg和1.8mg联合二甲双胍(LEAD-2)或格列美脲(LEAD-1)治疗,患者HbA1c的下降主要发生在治疗起始至治疗后的8~12周,并维持至整个26周的治疗期[13,14]。LEAD-3研究的受试者仍为病程较早期——即饮食、运动控制或一种口服药控制不佳的2型糖尿病患者。治疗52周时,利拉鲁肽1.2mg和1.8mg组的HbA1c分别下降了0.84%和1.14%(均P<0.05),其中先前进行饮食和运动控制血糖的亚组患者,使用利拉鲁肽单药治疗HbA1c下降最多,达1.6%[15]。LEAD 1-3研究结果提示在病程的更早期开始使用利拉鲁肽治疗可更好地控制血糖[13-15]。
LEAD研究对利拉鲁肽长期的临床疗效进行了评估,联用二甲双胍治疗2年(LEAD-2),患者的HbA1c、体重、血压、血脂显著改善[14];LEAD-3研究中患者使用利拉鲁肽单药治疗2年,血糖和体重都有显著的持续作用[15]。
在LEAD系列研究中,使用1.2mg和1.8mg剂量利拉鲁肽治疗的患者HbA1c较基线时下降达1.6%[13-18]。患者HbA1c的下降在各研究中都持续到随访期结束且较安慰剂组有显著性差异。同时,在各研究中利拉鲁肽组患者HbA1c<7%的达标率均显著优于其他活性药物对照组[13-18]。利拉鲁肽同样可以持续降低空腹血糖和餐后血糖,在LEAD 1-6研究中,利拉鲁肽组患者空腹血糖下降达2.4 mmol/L[13-18],在LEAD 1-5研究中均发现利拉鲁肽组患者餐后血糖峰值的降低[13-17]。
此外,LEAD研究还对利拉鲁肽对患者β细胞功能的作用进行了评估,采用了β细胞功能指数(HOMA-β)和胰岛素原∶胰岛素比率指标。在LEAD-1研究中,利拉鲁肽与格列美脲联用组的HOMA-β指数较罗格列酮组显著增加,胰岛素原∶胰岛素比率显著降低(-0.07 vs-0.05,P<0.05 )[13]。在LEAD-2研究中,利拉鲁肽与二甲双胍联用治疗的患者HOMA-β从基线的40%~47%增加至63%~71%,显著高于安慰剂组[14]。该系列研究提示了利拉鲁肽可有效改善胰岛β细胞功能。
在亚洲人群中(中国、韩国、印度)进行的一项随机、双盲临床研究,共纳入929例2型糖尿病患者,旨在比较在二甲双胍基础上联合利拉鲁肽或格列美脲治疗的有效性和安全性。以HbA1c<7.0%且没有低血糖及体重增加为复合终点,经过16周治疗后,利拉鲁肽3个剂量组(0.6mg、1.2mg和1.8mg)的达标率分别为29%、39%和41%,均显著优于格列美脲组的17%[19]。
GLP-1受体激动剂和DPP-4抑制剂是基于肠促胰素治疗2型糖尿病的两类新型药物。随着药物上市后临床使用的普及以及临床研究开展的深入,近年来对于GLP-1受体激动剂与DPP-4抑制剂进行比较的研究不断涌现,取得了一定的成果。
在全球11个国家进行的利拉鲁肽与DPP-4抑制剂西格列汀的头对头研究,是一项多中心、随机、开放、平行对照研究,分三阶段完成:分别为主体26周、延长阶段1和2组成,总历时78周[20-22]。主体研究分为三组,分别为1.8mg利拉鲁肽、1.2mg利拉鲁肽一日一次皮下注射组以及100mg西格列汀一日一次口服组。利拉鲁肽组的剂量调整均从0.6mg起始,隔一周后增加0.6mg剂量[20]。其后第一个阶段的26周延长阶段研究按照主体研究的方案继续进行[21]。前52周试验都是在观察利拉鲁肽和西格列汀的对比结果,而52~78周的延长期第2阶段研究所观察的是在将原使用西格列汀组的患者逐步转换到利拉鲁肽1.2mg和1.8mg,观察换药后治疗的有效性和安全性。转换的过程依然依照阶段性增加利拉鲁肽的量进行[20-22]。研究中两个剂量的利拉鲁肽组和西格列汀组患者HbA1c水平在12周内均显著降低[20]。在主体试验和第一延长阶段结束时,利拉鲁肽1.2mg和1.8mg组的患者HbA1c分别降低了1.5%和1.3%,显著优于西格列汀组的0.9%(P<0.0001)。同时,以HbA1c<7.0%为目标时,利拉鲁肽1.2mg和1.8mg组的患者达标率分别为50.3%和63.3%,均显著优于西格列汀组的24.4%(P<0.0001);以HbA1c<6.5%为目标时,利拉鲁肽1.2mg组达标率与西格列汀无统计学差异(24.3% vs 16.8%,P=NS),利拉鲁肽1.8mg组的达标率为40.4%,显著优于西格列汀组(P<0.0001)[20,21]。在延长期第2阶段研究中,转换为1.2mg和1.8mg利拉鲁肽后2个组的HbA1c较换药前均保持稳定的下降,1.2mg组下降0.24%(P=0.006),1.8mg组下降0.45%(P=0.0001)。从患者达标率来看,以HbA1c<7.0%为目标或以HbA1c<6.5%为目标,换药后均有更多患者达标[22]。
2013年Diabetologia杂志发表了一项在21个国家111个中心进行的一项为期26周的开放标签、随机、平行分组、活性对照研究[23],该研究共纳入653例二甲双胍控制不佳的2型糖尿病患者(基线时HbA1c=8.2%),按照1∶1的比例随机分为口服策略组(西格列汀100mg,n=326)、注射策略组(利拉鲁肽1.2mg,n=327)治疗12周。12周后,达标(HbA1c<7.0%)患者继续原治疗方案,未达标患者(HbA1c≥7.0%)进行强化治疗,口服西格列汀组进一步联合格列美脲治疗,而利拉鲁肽注射组则将药物加量至1.8mg,继续用药14周。结果显示第一阶段方案治疗12周后,两组未达标患者比例,注射策略组(25.0%)低于口服策略组(47.2%)。总治疗26周后,虽然口服药物组和注射组的整体HbA1c降低率无统计学差异(1.3% vs 1.4%),但HbA1c<7.0%及<6.5%的患者比例利拉鲁肽注射组(72.3%,38.3%)明显高于口服药物组(62.8%,33.8%),且利拉鲁肽注射组空腹血糖的下降幅度也比西格列汀联合格列美脲组更为显著(2.2mmol/L vs 1.9mmol/L)。
3.GLP-1受体激动剂的安全性
血糖达标已经不是2型糖尿病治疗的唯一目标,理想的降糖药物除了降糖效果显著外,还应具有发生低血糖风险低且能够改善体重、血压、血脂等代谢指标等特性。在LEAD 1-5研究中,与罗格列酮、格列美脲、甘精胰岛素等药物相比,利拉鲁肽不但降糖效果良好,并且还具有减少发生低血糖风险、减轻体重和降低血压等多方面的治疗效应[13-17]。在一项对LEAD研究做的荟萃分析中[24],以HbA1c<7.0%、收缩压<130 mmHg以及没有体重增加的复合终点评估达标率,结果显示利拉鲁肽1.2mg组的达标率为21%,1.8mg组的达标率为25%,显著高于格列美脲组(7%,P<0.01)、罗格列酮组(3%,P<0.01)以及甘精胰岛素组(9%,P<0.01)以及安慰剂组(5%,P<0.01)。
在对上述利拉鲁肽和西格列汀的头对头研究[20]以及LEAD 1-6研究[13-18]的荟萃分析中,评估各种药物治疗对HbA1c<7.0%、无体重增加、无低血糖事件的复合终点的达标情况。治疗26周时,利拉鲁肽1.8mg与1.2mg组的达标率分别为40%和32%、格列酮组为6%、格列美脲组为8%、甘精胰岛素组为15%、艾塞那肽组为25%、西格列汀组为11%、安慰剂组为8%,其中利拉鲁肽1.8mg组与所有其他药物对照组的结果有显著性差异(P<0.01),利拉鲁肽1.2mg组与除艾塞那肽以外的其他药物治疗组的结果有显著性差异(P<0.01)[25]。美国学者Bode等[26]对LEAD研究的合并分析结果显示,接受利拉鲁肽治疗的≤65岁和>65岁组2型糖尿病患者HbA1c降幅、达标率、体重减轻效果相当,≤65岁或>65岁的患者使用利拉鲁肽治疗均耐受性良好,低血糖发生风险低。
一项关于意大利糖尿病门诊对205名2型糖尿病患者给予利拉鲁肽治疗,并进行为期2年的随访研究,探讨利拉鲁肽在临床实际应用中的长期有效性和安全性。随访终点时,患者的血糖控制、体重减轻、血压降低、腰围改善均有持续良好获益[27]。
GLP-1受体激动剂治疗2型糖尿病的前景展望
1902年,Bayliss和Starling教授提出,小肠黏膜中含有一种能刺激胰腺外分泌的激素。1932年,La Barre教授从肠黏膜中提取出降糖激素,并将其命名为肠促胰素,提出该激素可能用于糖尿病治疗。从此揭开了该类革命性药物研发的历程。众多研究显示了GLP-1受体激动剂的药理作用使其可能作为2型糖尿病治疗的新方法。但是,体内二肽基肽酶-4(DPP-4)可将天然GLP-1迅速降解,使其半衰期仅为1~2 分钟,很难直接用于2型糖尿病的临床治疗。最终,经过研究人员的不断探索,成功研发了GLP-1受体激动剂艾塞那肽以及一日一次的长效人GLP-1类似物利拉鲁肽。
研究显示GLP-1受体激动剂可以显著降低2型糖尿病患者血糖水平。与此同时,GLP-1受体激动剂对通过胰高糖素途径的低血糖反向调节机制的影响很小或没有影响,因此发生低血糖的风险很小。与磺脲类药物治疗后通常会导致体重增加不同的是,GLP-1受体激动剂治疗后实际上会导致体重减轻,可能与它延缓胃排空和增加饱腹感有关[28]。多项研究也显示了GLP-1受体激动剂对糖尿病患者β细胞功能和β细胞数量的改善作用以及在使用后带来的血管事件获益[13-18,19,27]。GLP-1受体激动剂的综合优势明显,为2型糖尿病的治疗带来了新希望。虽然GLP-1受体激动剂较其他传统降糖药物临床使用时间较短,但随着其相关研究及循证证据的不断增加,该类药物在各国2型糖尿病治疗指南中的治疗地位将会得到更新。
[1]Nathan DM, Buse JB, Davidson MB, et al.Medical management of hyperglycaemia in type 2 diabetes mellitus: a consensus algorithm for the initiation and adjustment of therapy: a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes.Diabetologia, 2009, 52:17-30.
[2]Inzucchi SE, Bergenstal RM, Buse JB, et al.Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD).Diabetes Care,2012, 35(6): 1364-1379.
[3]Garber AJ, Abrahamson MJ, Barzilay JI, et al.American Association of Clinical Endocrinologists' Comprehensive Diabetes Management Algorithm 2013 Consensus Statement.Endocr Pract, 2013, 19(2): 1934-2403
[4]Cernea S, Raz I.Therapy in the early stage: incretins.Diabetes Care,2011, 34 Suppl 2: S264-271.
[5]Lebovitz HE.Insulin secretagogues: old and new.Diabetes Rev, 1999, 7:139-153.
[6]Cheng AY, Fantus IG.Oral antihyperglycemic therapy for type 2 diabetes mellitus.CMAJ, 2005, 172(2): 213-226.
[7]Gautier JF, Choukem SP, Girard J.Physiology of incretins (GIP and GLP-1) and abnormalities in type 2 diabetes.Diabetes Metab, 2008, 34 Suppl 2: S65-72.
[8]Dharmalingam M, Sriram U, Baruah MP.Liraglutide: A review of its therapeutic use as a once daily GLP-1 analog for the management of type 2 diabetes mellitus.Indian J Endocrinol Metab, 2011, 15(1): 9-17.
[9]Rossi MC, Nicolucci A.Liraglutide in type 2 diabetes: from pharmacological development to clinical practice.Acta Biomed, 2009, 80(2): 93-101.
[10]Farilla L, Hui H, Bertolotto C, et al.Glucagon-like peptide-1 promotes islet cell growth and inhibits apoptosis in Zucker diabetic rats.Endocrinology, 2002, 143(11): 4397-4408.
[11]Bulotta A, Hui H, Anastasi E, et al.Cultured pancreatic ductal cells undergo cell cycle re-distribution and beta-cell-like differentiation in response to glucagon-like peptide-1.J Mol Endocrinol, 2002, 29(3): 347-360.
[12]Buteau J, Foisy S, Joly E, et al.Glucagon-like peptide 1 induces pancreatic beta-cell proliferation via transactivation of the epidermal growth factor receptor.Diabetes, 2003, 52(1): 124-132.
[13]Marre M, Shaw J, Brandle M, et al.Liraglutide, a once-daily human GLP-1 analogue, added to a sulphonylurea over 26 weeks produces greater improvements in glycaemic and weight control compared with adding rosiglitazone or placebo in subjects with Type 2 diabetes (LEAD-1 SU).Diabet Med, 2009, 26(3): 268-278.
[14]Nauck M, Frid A, Hermansen K, et al.Efficacy and safety comparison of liraglutide, glimepiride, and placebo, all in combination with metformin,in type 2 diabetes: the LEAD (liraglutide effect and action in diabetes)-2 study.Diabetes Care, 2009, 32(1): 84-90.
[15]Garber A, Henry R, Ratner R, et al.Liraglutide versus glimepiride monotherapy for type 2 diabetes (LEAD-3 Mono): a randomised, 52-week, phase III, doubleblind, parallel-treatment trial.Lancet, 2009, 373(9662): 473-481.
[16]Zinman B, Gerich J, Buse JB, et al.Efficacy and safety of the human glucagon-like peptide-1 analog liraglutide in combination with metformin and thiazolidinedione in patients with type 2 diabetes(LEAD-4 Met+TZD).Diabetes Care, 2009, 32(7): 1224-1230.
[17]Russell-Jones D, Vaag A, Schmitz O, et al.Liraglutide vs insulin glargine and placebo in combination with metformin and sulfonylurea therapy in type 2 diabetes mellitus (LEAD-5 met+SU): a randomised controlled trial.Diabetologia, 2009, 52(10): 2046-2055.
[18]Buse JB, Rosenstock J, Sesti G, et al.Liraglutide once a day versus exenatide twice a day for type 2 diabetes: a 26-week randomised, parallel-group,multinational, open-label trial (LEAD-6).Lancet, 2009, 374(9683): 39-47.
[19]Yang W, Chen L, Ji Q, et al.Liraglutide provides similar glycaemic control as glimepiride (both in combination with metformin) and reduces body weight and systolic blood pressure in Asian population with type 2 diabetes from China, South Korea and India: a 16-week, randomized, double-blind,active control trial.Diabetes Obes Metab, 2011, 13(1):81-88.
[20]Pratley RE, Nauck M, Bailey T, et al.Liraglutide versus sitagliptin for patients with type 2 diabetes who did not have adequate glycaemic control with metformin: a 26-week, randomised, parallel-group, openlabel trial.Lancet, 201024, 375(9724): 1447-1456.
[21]Pratley R, Nauck M, Bailey T, et al.One year of liraglutide treatment offers sustained and more effective glycaemic control and weight reduction compared with sitagliptin, both in combination with metformin, in patients with type 2 diabetes: a randomised, parallelgroup, open-label trial.Int J ClinPract, 2011, 65(4): 397-407.
[22]Pratley RE, Nauck MA, Bailey T, et al.Efficacy and safety of switching from the DPP-4 inhibitor sitagliptin to the human GLP-1 analog liraglutide after 52 weeks in metformin-treated patients with type 2 diabetes: a randomized, open-label trial.Diabetes Care, 2012, 35(10):1986-1993.
[23]Charbonnel B, Steinberg H, Eymard E, et al.Efficacy and safety over 26 weeks of an oral treatment strategy including sitagliptin compared with an injectable treatment strategy with liraglutide in patients with type 2 diabetes mellitus inadequately controlled on metformin: a randomised clinical trial.Diabetologia, 2013, 56(7): 1503-1511.
[24]Davies MJ, Kela R, Khunti K.Liraglutide - overview of the preclinical and clinical data and its role in the treatment of type 2 diabetes.Diabetes Obes Metab, 2011, 13(3): 207-220.
[25]Zinman B, Schmidt WE, Moses A, et al.Achieving a clinically relevant composite outcome of an HbA1cof <7% without weight gain or hypoglycaemia in type 2 diabetes: a meta-analysis of the liraglutide clinical trial programme.Diabetes Obes Metab, 2012, 14(1): 77-82.
[26]Bode BW, Brett J, Falahati A, et al.Comparison of the efficacy and tolerability profile of liraglutide, a once-daily human GLP-1 analog, in patients with type 2 diabetes ≥65 and <65 years of age: a pooled analysis from phase III studies.Am J Geriatr Pharmacother, 2011, 9(6): 423-433.
[27]Ponzani P.Long-term effectiveness and safety of liraglutide in clinical practice.Minerva Endocrinol, 2013, 38(1): 103-112.
[28]Baggio LL, Drucker DJ.Biology of incretins: GLP-1 and GIP.Gastroenterology, 2007, 132(6): 2131-2157.