肝硬化伴自发性细菌性腹膜炎患者血浆PCT和CRP水平的变化及意义
吴红丽,孙岳枫
(天津市第二人民医院,天津300192)
自发性细菌性腹膜炎(SBP)是指在无腹腔内邻近器官直接细菌感染的情况下原发于腹腔的感染,是重症肝炎患者和肝硬化失代偿期患者常见的严重并发症。SBP既可使原发肝脏疾病迅速恶化,也可导致肝性脑病和肝肾综合征,病死率48%~57%[1],因此SBP的早期诊断对肝硬化腹水患者至关重要。临床上肝硬化并发SBP可通过临床症状、腹水常规检查、细菌培养而确诊,但有部分患者临床症状、腹水检查不典型,细菌培养阳性率低且所需时间较长,早期诊断困难。研究表明,细菌感染者血中降钙素原(PCT)、C-反应蛋白(CRP)会明显升高,是临床重症感染的监测指标[2]。本研究观察了肝硬化伴SBP患者血清PCT、CRP动态变化情况,并探讨了其临床应用价值。现报告如下。
1 资料与方法
1.1 临床资料 选择本院2012年1月~2014年1月肝硬化伴腹水患者75例,肝硬化的诊断符合2000年全国第10次病毒性肝炎及肝病学术会议方案的诊断标准[3],SBP 的诊断参考文献[4]。其中单纯肝硬化腹水患者(非SBP组)30例,男18例、女12例,年龄52~73(61±12)岁,乙型肝炎后肝硬化20例、丙型肝炎后肝硬化8例、酒精性肝硬化2例;肝硬化并发SBP患者(SBP组)45例,男30例、女15例,年龄51~79(60±14)岁,乙型肝炎后肝硬化28例、丙型肝炎后肝硬化13例、酒精性肝硬化4例。SBP组中发热36例(80%),其中体温>39℃者10例(22%)。腹部表现:腹痛19例(42%),腹泻14例(31%),腹部压痛或反跳痛14例(31%)。血压下降者7例(15%)。中大量腹水者32例(71%)、小量腹水者13例(29%)。非SBP组中发热13例(43%),其中体温>39℃者5例(16%)。腹部表现:腹痛6例(20%),腹泻7例(23%),腹部压痛或反跳痛6例(20%)。血压下降者 3例(10%)。中大量腹水者8例(26%)、小量腹水者22例(74%)。所有患者检测腹水前30 d未使用抗生素,3 d前未使用白蛋白和糖皮质激素,排除伴有心、肾等脏器功能严重损害者,原发性肝癌患者,合并上消化道出血患者,除腹腔感染外合并其他部位感染者。两组性别、年龄有可比性。
1.2 方法
1.2.1 治疗方法 肝硬化单纯腹水的患者给予保肝、降酶、利尿等支持治疗,肝硬化并发SBP患者入院后,观察其症状体征,行腹水常规检查及细菌培养,除外腹腔脏器穿孔或破裂所致的急性弥漫性腹膜炎,其余均给予保肝、补充白蛋白、利尿治疗,同时使用抗生素;效果不明显者,根据腹水培养及药敏结果,调整抗生素的使用。治疗有效标准:临床症状、体征较前改善或消失,血WBC计数、中性粒细胞比例较前下降,腹水中性粒细胞计数较前下降。
1.2.2 检测方法 患者入院第二天清晨取血,病情好转或恶化时再取血一次,检测 WBC、PCT、CRP、ESR,肝硬化腹水患者进行腹水常规检查及细菌培养。采用德国Roche公司CobasE2100电化学发光分析仪及其配套试剂测定PCT,光反射比色法测定CRP,SYSMEX XT-800i五分类血球仪测定WBC,DRANG MED 2010机器、魏氏法检测ESR。
1.2.3 统计学方法 采用SPSS16.0统计软件。计量资料以±s表示、组间比较采用配对t检验。采用受试者工作特征曲线(ROC)分析各指标的截断点、敏感性和特异性。以P≤0.05为有统计学差异。
2 结果
2.1 两组入院时血WBC、PCT、CRP、ESR比较 见表1。
表1 两组血 WBC、PCT、CRP、ESR 比较(±s)

表1 两组血 WBC、PCT、CRP、ESR 比较(±s)
注:与非SBP组比较,*P<0.05。
组别 n WBC(×109/L)PCT(ng/mL)CRP(mg/L)ESR(mm/h)SBP组 45 7.32±4.21* 5.38±2.21*58.21±9.31*25.53±6.21*非SBP组30 4.52±2.14 0.37±0.11 5.12±2.12 18.85±5.64
2.2 PCT、CRP、WBC、ESR对SBP的诊断价值 根据各炎症指标ROC曲线分析如下:ROC曲线的AUC依次为 PCT:0.910,CRP:0.763,WBC:0.632,ESR:0.621,即PCT>CRP>WBC>ESR。见表2。
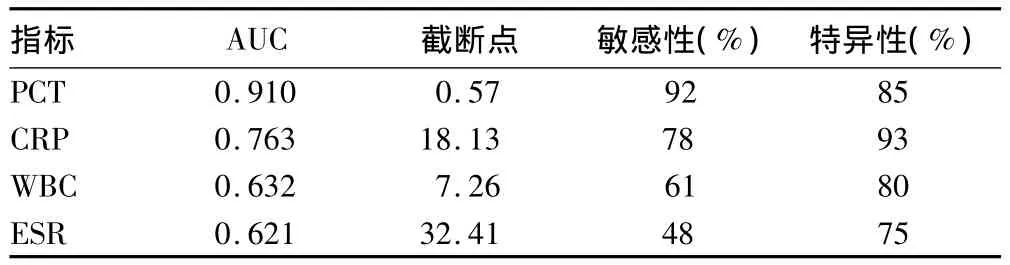
表2 PCT、CRP、WBC和ESR的ROC曲线分析结果
2.3 PCT、CRP水平与SBP患者预后的关系 45例SBP患者,37例好转出院,8例死亡。死亡患者血浆PCT、CRP持续阳性,直至恶化未见降低;好转患者治疗初期PCT、CRP逐渐降低,出院时均正常。见表3。
表3 PCT、CRP水平与SBP患者预后的关系(±s)
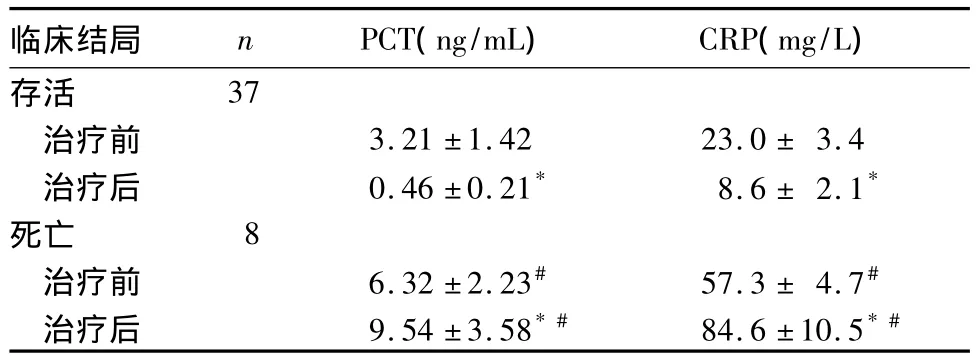
表3 PCT、CRP水平与SBP患者预后的关系(±s)
注:与同临床结局治疗前比较,*P<0.05;与存活者比较,#P<0.05。
临床结局 n PCT(ng/mL) CRP(mg/L)存活37治疗前 3.21±1.42 23.0±3.4治疗后 0.46±0.21* 8.6±2.1*死亡 8治疗前 6.32±2.23# 57.3±4.7#治疗后 9.54±3.58*# 84.6±10.5*#
3 讨论
PCT是人类降钙素的前体物质,由116个氨基酸组成,是一种糖蛋白。生理状态下,由甲状旁腺C细胞分泌产生。正常人生理状态下血清PCT水平低于0.1 ng/mL,当严重细菌、真菌、寄生虫感染以及脓毒血症和多脏器功能衰竭时,机体多种器官和细胞如肝脏中的巨噬细胞和单核细胞,肺和肠道组织的淋巴细胞以及神经内分泌细胞等甲状腺以外的组织大量产生和表达PCT,血液中PCT升高,其与感染的程度呈正相关。自身免疫、过敏和病毒感染时PCT不会升高。PCT半衰期20~24 h,体外性质稳定,急性感染发生后2~3 h即升高;感染控制后,血PCT水平在48 h内随之下降,提示预后良好[5]。CRP是一种非特异性的急性时相蛋白,由肝脏合成,可与肺炎链球菌的荚膜C-多糖起结合反应。正常人血清中CRP含量极微,但在侵袭性细菌感染、组织受损疾病的情况下,如急性感染、恶性肿瘤、败血症、心肌梗死等疾病可显著增高,发病6~12 h CRP在血液中迅速增高[6]。
SBP是肝硬化患者最有特征性、最严重的并发症,发生率为10%~30%,发病机制复杂。透壁假说认为,肝硬化时门静脉高压引起肠壁水肿、继而通透性增加,肠黏膜功能受到损坏,肠道细菌过度增殖并从肠道到腹腔,另外肝硬化患者免疫力低以及WBC黏附趋化使防御机能减弱,最终导致SBP发生[7]。肝硬化伴SBP患者临床表现差异较大,症状表现不一,典型表现有发热、畏寒、腹痛、腹部压痛、反跳痛及肠鸣音减弱等。目前临床上对肝硬化合并SBP患者多数在入院进行腹水常规检查和细菌培养,腹水WBC计数是诊断SBP的敏感指标,但部分SBP患者全身反应差,临床症状不典型,WBC变化不明显;而细菌培养由于周期长,培养阳性率低,肠道菌群复杂,易引起细菌污染,导致假阳性,所以对临床症状不明显的患者,常常误诊和漏诊[8]。本研究45例SBP患者中14例(31%)具有SBP的典型表现,完全无症状者有6例(13%),可见肝硬化伴SBP患者很多临床表现并不典型,部分患者早期只有轻度腹胀、腹部轻微疼痛、腹部压痛不明显,原因是患者免疫功能低下,对炎症刺激的反应比较弱,长期存在腹水增加了患者对腹胀、腹痛的耐受性,腹水的稀释作用减少了炎症对壁腹膜的刺激;而且有些患者常伴不同程度的脾功能亢进,腹水进展快,将炎性渗出液稀释,导致WBC计数变化不明显。早期诊断治疗SBP是防治肝硬化继续恶化的有效手段。1993年,Assicot等[9]首次发现在严重细菌感染时PCT明显升高,非细菌感染时不升高或轻微升高。CRP是机体在创伤和炎症反应时大量分泌的一种急性期反应蛋白,也是常用的感染指标。血常规WBC计数、血沉是最传统的感染指标。本研究结果发现,肝硬化伴SBP患者入院初期WBC、PCT、CRP、ESR水平比单纯肝硬化腹水患者明显增高,PCT的ROC曲线AUC最大、CRP次之,所以PCT、CRP预测肝硬化伴SBP的价值比较高。本研究PCT以0.57 ng/mL为界,敏感性92%、特异性85%;CRP以18.13mg/L为界,敏感性78%、特异性93%,与Yuan等[2]研究报道相符。经综合治疗后,随着感染的控制,肝硬化伴SBP存活患者PCT、CRP逐渐下降,而死亡患者逐渐升高,与文献[10~12]报道相符。提示动态监测PCT、CRP可早期发现SBP,另外PCT和CRP的检测取样方便,操作简单,便于对病情进行及时监测,可提高SBP早期判断的敏感性和特异性。因此,联合监测血清PCT、CRP水平对肝硬化伴SBP患者的早期诊断、疗效观察和预后判断有一定临床应用价值。
[1]Tandon P,Garcia-Tsao G.Bacterial infections,sepsis,and multiorgan failure in cirrhosis[J].Semin Liver Dis,2008,28(1):26-42.
[2]Yuan LY,Ke ZQ,Wang M.Procalcitonin and C-reactive protein in the diagnosis and prediction of spontaneous bacterial peritonitis associated with chronic severe hepatitis B[J].Ann Lab Med,2013,33(6):449-454.
[3]成军.全国第十次病毒性肝炎及肝病学术会议纪要[J].中华传染病杂志,2001,19(1):53-55.
[4]张继明,翁心华.自发性细菌性腹膜炎的诊断及防治[J].中华肝脏病杂志,2005,13(6):459-460.
[5]Husová L,Husa P,Senkyrík M,et al.Procalcitonin as an indicator of infection in patients with liver cirrhosis[J].Vnitr Lek,2004,50(2):153-156.
[6]胡亚远,林爱华.C-反应蛋白检测在临床诊断感染中的应用价值[J].实用医技杂志,2008,15(26):3536-3537
[7]Guarner C,Soriano G.Spontaneous bacterial peritonitis[J].Semin Liver Dis,1997,17(3):203-217.
[8]堵一乔,徐刚,杨振华.肝硬化腹水患者血浆降钙素原水平的临床研究[J].检验医学,2012,27(5)376-378
[9]Assicot M,Gendrel D,Carsin H,et al.High serum procalcitonin concentrations in patients with sepsis and infection[J].Lancet,1993,341(8844):515-518.
[10]吴静,蒋凤,曾藤,等.降钙素原在晚期肝病自发性细菌性腹膜炎中的诊断价值[J].中国医学科学院学报,2014,36(1):37-41.
[11]Huang X,Wang J,Li H.Diagnostic and prognostic values of serum procalcitonin and C-reactive protein in patients of bacterial sepsis[J].Zhonghua Yi Xue Za Zhi,2014,94(27):2106-2109.
[12]Cekin Y,Cekin AH,Duman A,et al.The role of serum procalcitonin levels in predicting ascitic fluid infection in hospitalized cirrhotic and non-cirrhotic patients[J].Int J Med Sci,2013,10(10):1367-1374.

