肾综合征出血热误诊1例
李亚辉,孙同文,董 欣
(郑州大学第一附属医院综合ICU,河南 郑州 450000)
肾综合征出血热误诊1例
李亚辉,孙同文,董 欣
(郑州大学第一附属医院综合ICU,河南 郑州 450000)
肾综合征出血热;蛛网膜下腔出血;误诊
肾综合征出血热(hemorrhagic fever with renal syndromes,HFRS)是由汉坦病毒感染、经鼠传播的自然疫源性疾病,能引起休克、出血、急性肾衰等严重临床表现,少数患者可并发胰腺炎、脑出血、垂体前叶功能减退等,给本病的诊断与治疗带来困难[1]。近期我院收治1例肾综合征并发脑出血的患者,现将诊治情况报告如下。
1 病例资料
1.1 病史
患者,女性,65岁,因“发热、呕吐6天,加重并意识障碍、无尿3天”入院。6天前感冒后出现发热,最高38.2度,伴头晕、恶心、呕吐,呕吐物为胃内容物;无意识障碍、咳嗽咳痰等。于当地诊所治疗无效(具体不详)。3天前出现全身水肿、无尿、神志模糊,至当地县人民医院就诊,查头颅CT示:(1)右侧顶叶硬膜外血肿(2)蛛网膜下腔出血(3)右顶枕部软组织肿胀;患者既往糖尿病病史4年,诊断为:(1)脑出血(2)糖尿病肾病,给予对症治疗,效果不佳;2天前血压下降,最低至70/30 mmHg。遂转至当地市级医院,诊断为:(1)脑出血(2)感染性休克(3)糖尿病肾病,并给予血液透析、输注白蛋白、抗感染等对症治疗,患者未再呕吐,全身水肿明显减轻,仍发热、无尿,同时血小板降低、白蛋白下降等各项实验室结果异常;家属为求明确诊断,转至我院。患者既往2型糖尿病病史4年,药物控制血糖良好。3年前患脑梗塞,无后遗症。
1.2 体格检查
体温36.8度,心率112次/分,呼吸9次/分,血压151/70 mmHg。神志模糊,体型肥胖,全身皮肤黏膜无充血出血、无黄染,全身中度水肿,浅表淋巴结无肿大。头颅未发现畸形、包块,双侧瞳孔等大等圆,直径3 mm,对光反射迟钝;颈部柔软无抵抗。心肺腹检查无异常。四肢查体不配合,刺痛反应可。双侧巴氏征及克氏征均阴性。
1.3 辅助检查
64层头胸CT:(1)右侧颞顶部硬膜下血肿,右侧额颞部硬膜下积液。(2)蛛网膜下腔出血(3)双侧胸腔积液;腹部超声:肝弥漫性回声改变,胆囊、胰腺、脾脏、双肾及输尿管未见明显异常。心脏超声:(1)房室水平无分流(2)三尖瓣可见微量反流信号,余瓣口未见异常血流信号,射血分数60%。入院时及每天的各项实验室检查结果见表1。
1.4 综合处理
入院后初步诊断为(1)2型糖尿病,糖尿病肾病(2)右侧颞顶部硬膜下血肿,右侧额颞部硬膜下积液,蛛网膜下腔出血(3)发热、血小板减少原因待查:脓毒症?血液病?。糖尿病肾病可致肾功能不全、贫血,但不能解释血小板降低原因,继续完善骨穿检查;患者硬膜外血肿,多由外伤引起,可能血小板低下后,轻度外伤,被家属或患者疏忽导致。入院第5天(病程第11天)时追问家属,25年前患者曾患流行性出血热,考虑患者久居本地,生活环境未明显改变,遂于河南省疾控中心查流行性出血热抗体,结果显示IgM(+)、IgG(+)。同时骨穿结果排除血液系统疾病。明确诊断为肾综合征出血热并脑出血。治疗上给予血液透析、输注红细胞、血小板、白蛋白,抗感染,营养支持,祛痰雾化,维持水电酸碱平衡等综合措施,于入院后第4天(病程第10天)尿量逐渐恢复,最大尿量达4100 ml/24 h;入院5天内未再发热、呕吐,之后体温38.2度左右,考虑与肺部感染相关;入院第6天(病程第12天),呼吸浅快,频率约40次/分,动脉血气PaCO2为59 mmHg,给予经口气管插管呼吸机辅助呼吸,入院第9天(病程第15天)因患者意识仍昏迷,家属放弃治疗要求出院,途中死亡。
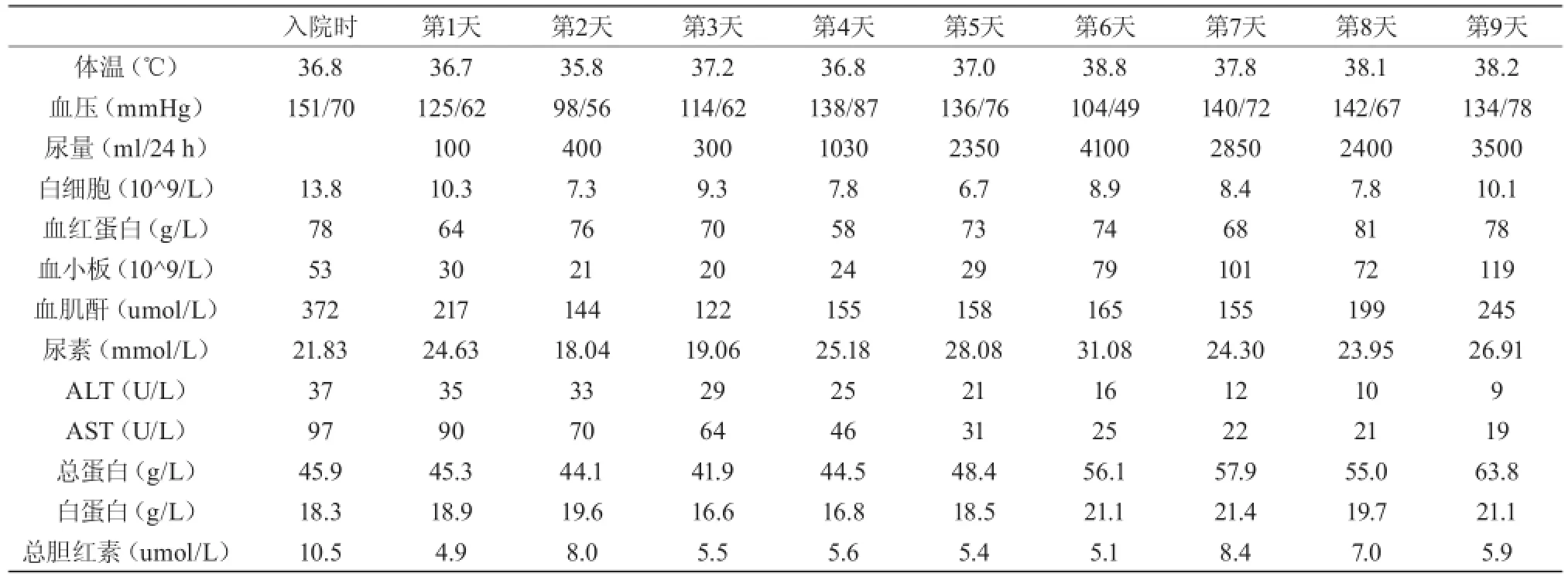
表1 住院期间生命体征及各实验室检查结果
2 讨 论
HFRS主要病理变化是全身小血管和毛细血管广泛性损害,临床上以发热、休克、充血出血、急性肾功能衰竭为主要表现,全身多脏器均可受累,并能引起脑出血、胰腺炎、肺水肿、消化道出血、垂体前叶功能减退等并发症。典型的五期经过有发热期、低血压休克期、少尿期、多尿期、恢复期,可有两期甚至三期重叠。
HFRS典型临床表现为“三红”和“三痛”:面、颈、上胸部皮肤充血出血,以及头痛、眼眶痛、腰痛。但研究发现,临床发生“三红”“三痛”者并不多见,却以非特异性的发热、消化道症状(包括恶心、呕吐、腹痛、腹胀等)为主要表现,占90%以上。正如本病例以“发热和消化道症状”为首发表现,给该病的早期诊断带来困难。且本病例早期(病程第3天)并发硬膜下血肿、蛛网膜下腔出血,引起意识模糊等严重表现。使得临床医师过多关注脑出血,而忽视对疾病本质的剖析,延误诊疗时机[2]。
本病例在患有糖尿病基础上出现急性肾衰,很容易误诊为糖尿病肾病;在发热病程中出现血压下降甚至休克,加之患者昏迷、糖尿病基础等感染高危因素,很容易误诊为脓毒性休克。故临床医师应仔细分析疾病演变过程,对病程中出现症状与体征进行鉴别诊断,减少误诊的发生。本病例呈典型的发热期、低血压休克期、少尿期、多尿期、恢复期五期经过,实验室检查提示血小板下降、肝功能损伤、肾功能异常、低蛋白血症等多脏器受损,HFRS诊断并非困难。
综上所述,患有慢性肾脏病和早期发生并发症可增加HFRS误诊风险,临床医师应仔细分析病情,提高HFRS的诊断能力。
[1] 沈家豪.肾综合征出血热误诊1例[J].中国乡村医药,2008, 15(8):60.
[2] 种 迅.小儿肾综合征出血热的临床特征分析[J].临床合理用药杂志,2015(14):172-173.
本文编辑:刘帅帅
R512.8
A
ISSN.2095-6681.2016.30.197.02

