双额叶脑挫裂伤伴颅内血肿的手术治疗
张宗胜 石祥飞
江苏邳州市人民医院神经外科 邳州 221300
双额叶脑挫裂伤伴颅内血肿的手术治疗
张宗胜 石祥飞
江苏邳州市人民医院神经外科 邳州 221300
目的 探讨双额叶脑挫裂伤伴颅内血肿的手术方式和临床疗效。方法 回顾性分析我院2014-03—2016-03近2 a来收治的36例双额叶脑挫裂伤伴颅内血肿手术治疗的临床资料,19例采用单侧入路开颅手术治疗,17例采用双侧冠状切口开颅手术治疗。结果 单侧入路开颅手术较双侧开颅,手术创伤小,术后恢复快,精神障碍发生率低,嗅神经损伤率低(P<0.05)。术后6个月单侧入路手术组恢复良好率89.5%,高于双侧入路手术组64.7%,差异有统计学意义(P<0.05)。结论 单侧入路开颅手术能够有效清除双侧额叶颅内血肿及挫碎失活的脑组织,具有创伤小、并发症少、恢复良好率高等优点,可临床推广应用。
双额叶脑挫裂伤;颅内血肿;手术方式
双额叶脑挫裂伤伴颅内血肿是临床较为常见的一种严重颅脑损伤,多是由对冲伤引起严重的器质性脑组织损伤,病情凶险,易急速恶化形成脑疝,经保守治疗往往无效,急需开颅行血肿清除术及挫碎失活之脑组织清除术,手术上常采用两种手术入路方式:单侧冠状切口或单侧额颞部大骨瓣入路开颅手术、双侧冠状切口开颅手术。本文回顾性分析我院2014-03—2016-03收治的36例双额叶脑挫裂伤伴颅内血肿手术治疗的临床资料,分析其手术方式及临床疗效,现报告如下。
1 资料和方法
1.1 一般资料 本组36例,男23例,女13例;年龄16~72岁,平均41.8岁。致伤原因:车祸致伤25例,高处坠落致伤8例,其他原因3例,全部为枕部着力点引起的对冲伤。
1.2 临床表现 患者入院时均有不同程度的意识障碍:神志朦胧、谵妄、烦躁不安、昏迷,GOS评分5~13分,一侧瞳孔散大,对光反射消失3例,其余患者瞳孔大小正常,对光反射灵敏,枕顶部头皮肿胀。
1.3 影像学资料 本组入院时均行头颅CT检查,双额叶脑挫裂伤伴脑内血肿13例,血肿量20~45 mL;双额叶脑挫裂伤伴脑内血肿及硬膜下血肿5例,血肿量25~50 mL;双额叶脑挫裂伤伴点片状出血灶18例,血肿量10~15 mL;环池显示不清2例,侧脑室额角受压15例,中线结构移位>1.0 cm 6例,中线结构移位0.5~0.9 cm 13例。复查CT示,原来点片状出血灶血肿量均增多,水肿加重,侧脑室额角受压明显,中线结构移位增加,环池受压显示消失。
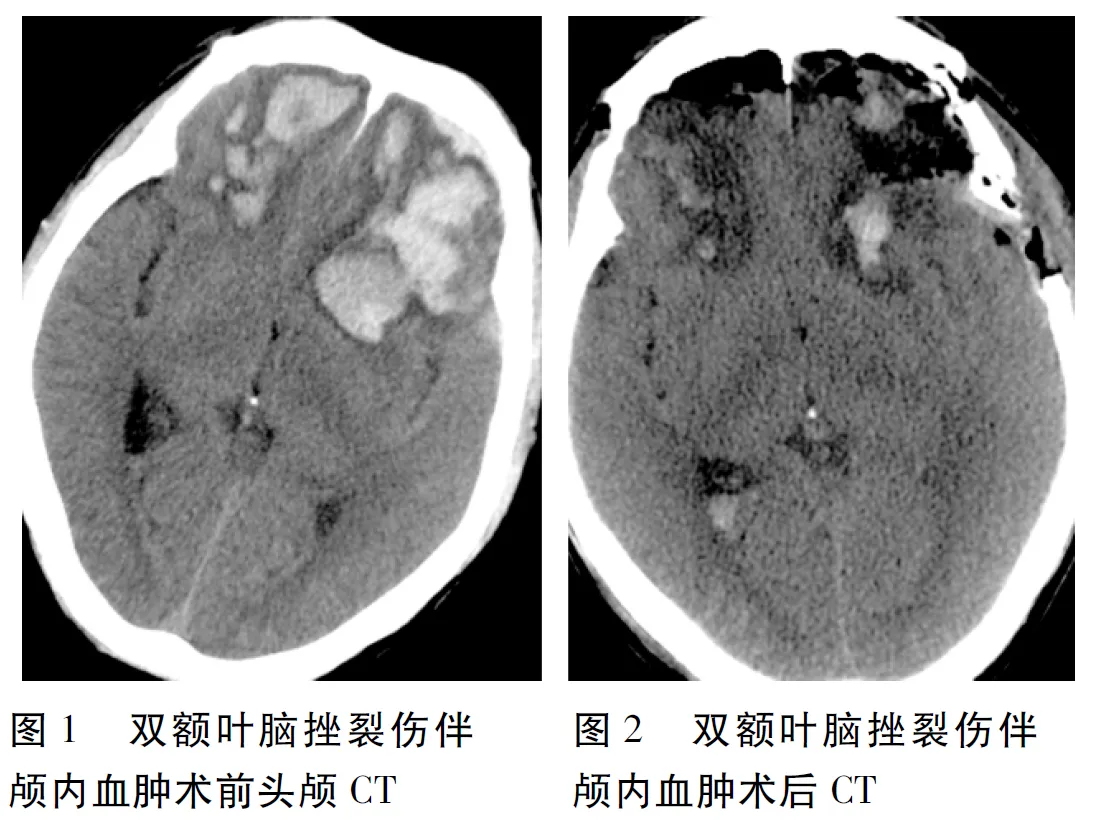
1.4 手术方法 本组19例(单侧开颅组)采用单侧开颅入路手术,其中13例双额叶脑挫裂伤伴颅内血肿,采用单侧冠状切口开颅手术治疗,选择病变较重一侧入路,在彻底清除本侧血肿及病变失活的脑组织后,必要时切除额极,彻底止血,在靠近鸡冠上方处做大脑镰纵形切口长约2 cm,经大脑镰切口到达对侧,清除对侧血肿及挫碎失活的脑组织后,彻底止血,术中注意保护嗅神经。6例双额叶脑挫裂伤伴脑内血肿合并一侧颞顶部硬膜下血肿,采用一侧大骨瓣手术治疗,在彻底清除本侧血肿及病变失活脑组织后,剪开大脑镰,经大脑镰切口到达对侧,清除对侧血肿及挫碎失活脑组织,其中3例行去骨瓣减压术。17例(双侧开颅组)双额叶脑挫裂伤伴颅内血肿患者采用双侧冠状切口开颅手术治疗,术中不需切开大脑镰,常规清除血肿及挫碎失活脑组织。见图1、2。
1.5 疗效评价 观察2组手术时间、术后意识恢复、精神障碍与嗅神经损伤发生率等早期疗效指标。术后6个月随访复查恢复情况。良好:患者后期生活基本能够自理,无或有轻度的精神智力障碍;较差:患者生活不能自理,有严重的精神智力障碍,需要家属进行生活照顾护理。

2 结果
2.1 早期临床疗效评价 单侧入路手术组与双侧入路手术组比较,手术时间短,术后意识恢复快,精神障碍发生率低,嗅神经损伤率发生率低,差异有统计学意义(P<0.05)。见表1。
2.2 远期临床疗效评价 见表2。

表1 2组早期临床疗效比较
注:与双侧开颅组比较,*P<0.05

表2 2组远期临床疗效比较 [n(%)]
注:与双侧开颅组比较,*P<0.05
3 讨论
双额叶脑挫裂伤伴颅内血肿是神经外科常见的严重的颅脑损伤,外力致伤头部,常见于枕部着力引起的对冲伤,前颅凹骨性结构高低不平,惯性减速伤冲撞摩擦颅底导致额叶脑挫裂伤伴颅内血肿形成,受伤机制复杂,多见额叶底部及额极,损伤范围广,往往合并弥漫性轴索损伤、脑肿胀及脑干挫伤等。随着颅内血肿增多,脑水肿的加重,颅内压迅速升高,脑组织受压,导致中线结构明显移位,脑干受压,环池鞍上池显示不清,随之脑肿胀加剧,颅内压进一步升高,形成恶性循环,产生致命后果,最终形成枕骨大孔疝致病人中枢性呼吸循环衰竭[1],临床上有较高的病死率和致残率。因此,及早开颅手术,清除颅内血肿及坏死失活的脑组织,降低颅内压,在脑疝前及早手术对提高患者的存活率和改善患者预后质量显得至关重要。早期临床上一般采用双侧冠状切口开颅手术治疗[2],但随着科技的发展,医疗技术水平的提高,单侧入路开颅手术以其独特的优势,已逐渐被医务人员接受并采纳。
双侧额叶脑挫裂伤伴颅内血肿患者的病情凶险,进展迅速,传统采用双侧冠状切口开颅行血肿清除术能够有效清除血肿病灶,但双侧开颅手术具有手术时间长、出血多、增加颅内感染几率、手术创伤大,术中极易引起损伤双侧额叶正常脑组织。额叶主要支配智力、精神和情感方面功能,损伤后易出现额叶功能损伤症状(精神及智力障碍)。手术创伤大,也易引起嗅神经损伤,因此,双侧冠状开颅手术很大程度上增加了手术并发症的发生率。单侧开颅手术在清除同侧血肿及挫碎失活脑组织后,经大脑镰下切开一个较小的切口,可以有效清除对侧血肿及挫碎失活脑组织,手术操作相对复杂,但手术创伤小,有效降低了对额叶大脑皮质及嗅神经损伤;手术时间短,快速有效止血,能够有效避免迟发性血肿。一侧血肿清除术后为避免脑组织发生移位及能有效清除血肿[3],在术式选择上,单侧冠状切口入路选择一侧额叶血肿量较多一侧开颅,术前脑中线结构移位<0.8 cm;一侧标准大骨瓣入路开颅适用于合并一侧额颞部硬膜下血肿的双额叶脑挫裂伤患者,术前脑中线结构移位>1.0 cm或脑疝形成时,行去骨瓣减压术。此术式可有效清除颅内血肿,有利于充分暴露出挫裂伤脑组织,充分止血,避免术后出现迟发性颅内血肿,术中可行去大骨瓣减压术,预防和避免术后急性脑肿胀[4]。本文结果表明,单侧开颅手术具有手术时间短,创伤小,术后意识恢复快,精神障碍发生率低,嗅神经损伤率低;术后随访6个月,单侧开颅手术组较双侧开颅手术组恢复好。因此,单侧开颅手术组早期及远期临床疗效显著优于双侧开颅手术组。
双额叶脑挫裂伤伴颅内血肿病理机制复杂,应高度警惕病情变化[5],手术指征可适当放宽,不能仅依据患者神志意识、血肿量多少、中线结构有无移位确定手术指征,只要输液脱水降颅内压等临床保守治疗无效或病情持续性加重,复查头颅CT提示血肿量增多,水肿范围扩大,即可选择手术治疗[6],在脑疝前及早手术可改善患者预后。由于病情具有个体化差异,在手术方式选择上应实行个体化治疗方案,以最大程度保留脑组织和最小的手术创伤,以最佳有利于患者恢复为指导原则,术者应准确掌握手术方式,单侧入路开颅手术能够有效清除双侧额叶脑挫裂伤伴颅内血肿的双侧血肿及挫碎失活脑组织,但对于术野暴露不充分或对侧血肿不能有效清除者,应考虑双侧开颅行血肿清除术,以有效挽救患者生命。
本文为回顾性研究,样本数量偏少,可能影响研究结果。但双额叶脑挫裂伤伴颅内血肿病情复杂多变,单侧入路开颅手术具有诸多优势,应实行个体化治疗,以达到最佳疗效,建议将来实行大样本随机试验,客观评价双额叶脑挫裂伤伴颅内血肿的手术方式对临床疗效的影响,以指导临床工作。
[1] 刘红章,秦现丽.重型双侧额叶脑挫裂伤29例外科治疗分析[J].中国实用神经疾病杂志,2013,16(3):封三.
[2] 袁海滨.两种手术入路治疗双侧额叶脑挫裂伤伴颅内血肿的疗效观察[J].辽宁医学院学报,2013,34(6):58-59.
[3] 陈麟声,甄云,胡少杰.双侧额叶脑挫裂伤手术治疗[J].中国微侵袭神经外科杂志,2015,6(20):262-263.
[4] 李朝辉,梁前垒,付红,等.重型颅脑损伤术中急性脑膨出的防治[J].中国临床神经外科杂志,2011,16(10):636-639.
[5] 胡涛,林勇,王宏图,等.双侧额叶脑挫裂伤早期手术治疗48例体会[J].中国临床神经外科杂志,2011,16(2):244-245.
[6] 张继武,程金凤,苑国华,等.进展型额叶脑挫裂伤开颅手术救治体会[J].中国临床神经外科杂志,2014, 11(19):675-676.
(收稿2016-08-12)
R651.1+5
A
1673-5110(2017)03-0047-03

